La Patogenesi delle Lesioni da Decubito: Comprendere e Prevenire il Danno Tissutale
Le lesioni da decubito, note anche come ulcere da pressione, rappresentano una complicanza significativa e spesso dolorosa per individui con mobilità ridotta o allettati per periodi prolungati. Queste lesioni cutanee, che possono variare da un semplice arrossamento a profonde ulcerazioni che intaccano muscoli e ossa, derivano da una complessa interazione di fattori meccanici, fisiologici e ambientali. Comprendere a fondo la patogenesi delle lesioni da decubito è fondamentale non solo per il loro trattamento, ma soprattutto per la loro prevenzione efficace, al fine di migliorare la qualità della vita dei pazienti più vulnerabili e ridurre l'onere finanziario e clinico associato a queste condizioni.
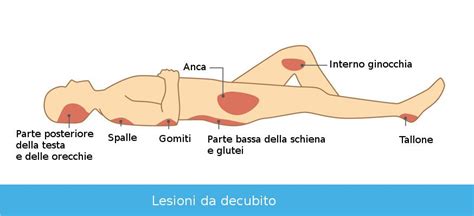
Cosa Sono le Lesioni da Decubito?
Le lesioni da decubito sono aree di danno localizzato alla cute e/o al tessuto sottostante, che si manifestano tipicamente sopra prominenze ossee o in aree dove la pelle è sottoposta a pressione prolungata, spesso in combinazione con forze di attrito e taglio. Il termine "lesione da pressione" è oggi preferito a "ulcera da pressione" poiché la lesione può non evolvere necessariamente in un'ulcera aperta nelle fasi iniziali, ma presentare alterazioni tissutali sottostanti. La necrosi del tessuto è un processo critico in cui le cellule di un tessuto muoiono a causa di danni irreversibili, spesso innescato dalla prolungata compressione che compromette l'apporto sanguigno.
Le Cause Fondamentali: Pressione e Immobilità
La causa principale della formazione delle piaghe da decubito è l'immobilità della persona. Quando un individuo rimane nella stessa posizione per lunghi periodi, la pressione esercitata tra le prominenze ossee (come il sacro, i talloni, le anche) e le superfici dure (come un materasso o una sedia) comprime i tessuti. Questa compressione prolungata riduce o interrompe il flusso sanguigno, portando a ischemia tissutale e, infine, alla necrosi cellulare. È importante notare che le cellule dei tessuti, pur essendo resilienti, possono sopravvivere solo per un tempo limitato senza un adeguato apporto di ossigeno e sostanze nutritive.
Tuttavia, la pressione da sola non è l'unico fattore. Altre forze meccaniche giocano un ruolo cruciale:
- Attrito: Lo sfregamento della pelle contro indumenti o lenzuola può causare erosione degli strati cutanei superficiali, rendendo la pelle più vulnerabile al danno da pressione. Questo accade, ad esempio, quando il corpo viene trascinato per essere riposizionato sul letto.
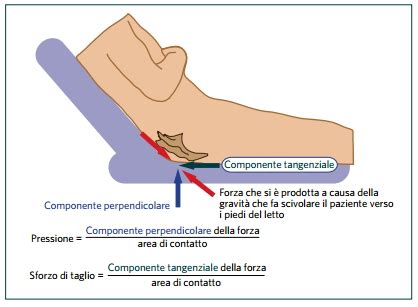
- Forze di taglio (Shear): Queste forze si verificano quando la pelle e i tessuti superficiali rimangono fermi a causa dell'attrito con la superficie di appoggio, mentre gli strati più profondi (come i muscoli) scivolano per effetto della gravità, specialmente quando il paziente è seduto o semi-seduto. Questo stiramento può danneggiare i piccoli vasi sanguigni, compromettendo ulteriormente la perfusione tissutale.
Fattori di Rischio: Amplificare la Vulnerabilità
Oltre alle cause primarie, esistono numerosi fattori di rischio che possono incrementare significativamente la probabilità di sviluppare piaghe da decubito. Questi fattori creano un terreno fertile per il danno tissutale, rendendo la pelle e i tessuti sottostanti più suscettibili alla pressione e alle forze meccaniche.
- Immobilità e Ridotta Mobilità: Persone allettate, in sedia a rotelle, affette da paralisi, coma, sedazione profonda, debolezza generale o deterioramento cognitivo hanno una ridotta capacità di cambiare posizione autonomamente, aumentando il tempo di esposizione alla pressione.
- Età Avanzata: Con l'avanzare dell'età, la pelle subisce cambiamenti degenerativi. Diventa più sottile, meno elastica, con una ridotta attività proliferativa dell'epidermide e un assottigliamento della giunzione dermo-epidermica. Il microcircolo cutaneo è ridotto, la risposta infiammatoria locale è attenuata e la sensibilità può diminuire, rendendo gli anziani più vulnerabili. Il grasso sottocutaneo, che funge da cuscinetto protettivo, può ridursi.
- Nutrizione Inadeguata: Una dieta carente, specialmente in proteine, vitamine (come la Vitamina C) e minerali (come lo zinco), compromette la capacità della pelle e dei tessuti di ripararsi e mantenersi sani. Il grasso corporeo insufficiente offre un minore "cuscinetto" protettivo. Una nutrizione inadeguata aumenta il rischio di sviluppare piaghe da decubito e rallenta significativamente il processo di guarigione.
- Incontinenza: L'incontinenza urinaria o fecale espone la cute a umidità prolungata. L'umidità ammorbidisce e danneggia lo strato protettivo esterno della pelle (strato corneo), aumentando la frizione e la suscettibilità alle lesioni. Le feci, in particolare, contengono enzimi che possono ulteriormente danneggiare la pelle.
- Condizioni Mediche Croniche: Malattie come il diabete, l'arteriopatia periferica, l'insufficienza venosa e i disturbi neurologici (che possono causare ridotta sensibilità o paralisi) compromettono la perfusione tissutale, la capacità di guarigione delle ferite e la percezione del dolore, stimolo fondamentale per il cambio di posizione.
- Sensibilità Ridotta: Danni nervosi o patologie che alterano la percezione del dolore impediscono all'individuo di avvertire il disagio causato dalla pressione, eliminando così il segnale che spinge al cambio di posizione.
- Uso di Dispositivi Medici: L'uso prolungato di dispositivi come ingessature, stecche, protesi, maschere per l'ossigeno o cateteri, se non adeguatamente adattati o posizionati, può esercitare pressione localizzata e causare lesioni.
Corso sulla prevenzione e cura delle lesioni da decubito - LEZIONE 1 - Corso OSS
La Fisiopatologia: Dalla Pressione alla Necrosi
La formazione di una lesione da decubito è un processo multifattoriale che inizia con la compressione dei tessuti tra una prominenza ossea e una superficie esterna. La pressione esercitata, se supera la pressione arteriolare capillare (generalmente compresa tra 12 e 32 mmHg), porta all'occlusione dei microvasi sanguigni. Questo riduce l'afflusso di ossigeno e nutrienti e ostacola la rimozione dei prodotti di scarto metabolico, portando a ischemia tissutale e ipossia.
Se la compressione persiste per un periodo sufficientemente lungo (si stima che la lesione possa svilupparsi in 3-4 ore di pressione continua superiore a 32 mmHg), si verificano danni a livello cellulare:
- Danno Endoteliale: Le cellule che rivestono l'interno dei vasi sanguigni vengono danneggiate.
- Edema Interstiziale: Il fluido fuoriesce dai vasi danneggiati nello spazio tra le cellule.
- Autolisi e Necrosi Cellulare: Le cellule iniziano a danneggiarsi irreversibilmente e muoiono. L'occlusione dei vasi linfatici aggrava l'accumulo di cataboliti tossici, favorendo l'anaerobiosi e l'acidosi tissutale.
È cruciale il concetto di rapporto pressione/tempo. Una pressione moderata esercitata per un lungo periodo può essere più dannosa di una pressione elevata per un breve intervallo. Il meccanismo fisiologico di difesa, ovvero il dolore che spinge al cambio di posizione, è fondamentale. Quando questo meccanismo è alterato, il rischio aumenta esponenzialmente.
Le forze di stiramento e torsione, come quelle generate durante lo scivolamento in posizione semi-seduta, danneggiano ulteriormente le strutture vascolari, favorendo la trombosi e aggravando l'ischemia. La macerazione della cute dovuta all'umidità indebolisce ulteriormente le barriere protettive.
È interessante notare che il danno ischemico spesso interessa prima i muscoli, che sono più sensibili all'ischemia rispetto alla cute, grazie alla loro fitta rete vascolare. Questo spiega perché lesioni superficiali apparentemente lievi possono nascondere un danno muscolare molto più profondo e grave (teoria del "cono di pressione").
Stadiazione delle Lesioni da Decubito: Valutare la Gravità
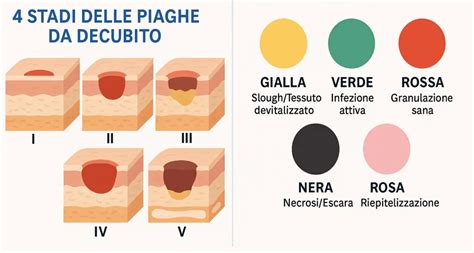
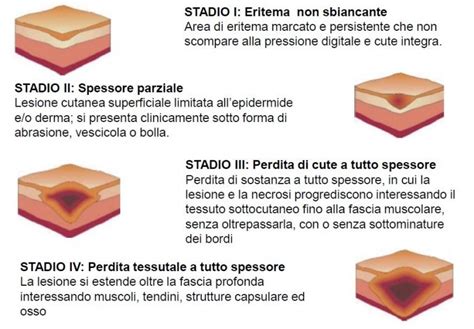
Le lesioni da decubito vengono classificate in quattro stadi principali, in base alla profondità del danno tissutale. È importante sottolineare che la stadiazione non implica una progressione lineare; una lesione può manifestarsi direttamente a uno stadio avanzato.
- Stadio 1: La pelle è intatta ma presenta arrossamento persistente (eritema non sbiancabile) su cute chiara, o alterazioni del colore su cute scura. La zona può apparire più calda, più fredda, più dura o più morbida e dolente rispetto alla cute circostante. Non vi è ancora una vera e propria soluzione di continuo della pelle.
- Stadio 2: Si verifica una perdita di cute a spessore parziale, che coinvolge l'epidermide e/o il derma. La lesione è poco profonda, con una base rosa o rossa. Può manifestarsi come una vescica (intatta o rotta) o un'abrasione. Il tessuto sottocutaneo non è visibile.
- Stadio 3: La lesione presenta una perdita cutanea a tutto spessore, che si estende nel tessuto sottocutaneo fino alla fascia muscolare sottostante, ma senza coinvolgere il muscolo o l'osso. L'ulcera ha l'aspetto di un cratere.
- Stadio 4: Questo è lo stadio più grave, caratterizzato da perdita cutanea a tutto spessore con distruzione estesa dei tessuti, necrosi e esposizione di muscoli, tendini o ossa sottostanti.
Esistono anche categorie aggiuntive:
- Lesione da Pressione dei Tessuti Profondi: Caratterizzata da cute intatta o non intatta con danno ai tessuti sottostanti, visibile come un'area di colorazione viola o marrone persistente (non sbiancabile) o vescicole piene di sangue.
- Lesione da Pressione Non Stadiaibile: Quando l'entità del danno tissutale non può essere determinata a causa della presenza di detriti, tessuto necrotico (escara) o essudato che copre la lesione.
- Lesioni da Pressione Correlate a Dispositivi Medici: Causate dall'uso di dispositivi terapeutici.
- Lesioni da Pressione della Mucosa: Che si verificano sulle mucose a causa di dispositivi medici.
Sintomi e Segni Precoci
Il primo segno che compare nelle piaghe da decubito è spesso un lieve rossore nell'area colpita. La zona interessata può anche presentare prurito, talvolta dolore e gonfiore. In persone con alterazioni dello stato di coscienza, questi sintomi potrebbero non essere percepiti, rendendo la diagnosi precoce più difficile.
Diagnosi e Valutazione
La diagnosi delle piaghe da decubito si basa principalmente su un esame obiettivo da parte di un operatore sanitario qualificato. La valutazione include l'ispezione della cute, la determinazione dello stadio della lesione e la valutazione dei fattori di rischio individuali. Spesso vengono utilizzate scale di valutazione del rischio, come la Scala di Braden o la Scala di Norton, per identificare i pazienti a maggior pericolo.
In casi più complessi, soprattutto se si sospettano infezioni o complicanze, possono essere necessari esami del sangue, colture di campioni tissutali, ecografie o risonanze magnetiche (RM) per identificare la presenza di infezioni, estensione del danno tissutale o coinvolgimento osseo (osteomielite). La valutazione dello stato nutrizionale del paziente è altrettanto cruciale.
Trattamento: Un Approccio Multidisciplinare
Il trattamento delle piaghe da decubito è significativamente più complesso della loro prevenzione e richiede un approccio olistico e multidisciplinare, coinvolgendo medici, infermieri, fisioterapisti, dietologi e caregiver. Gli obiettivi principali includono:
- Eliminare la Pressione: Questo è il passo più critico. L'utilizzo di presidi medici specifici antidecubito (materassi speciali, cuscini antidecubito, supporti per talloni) è fondamentale per scaricare la pressione dalla zona lesa e ripristinare la normale circolazione sanguigna. Il riposizionamento frequente del paziente è altrettanto essenziale.
- Pulizia e Medicazione della Ferita: L'ulcera da decubito deve essere mantenuta pulita per prevenire infezioni. La pulizia avviene solitamente con soluzione fisiologica. Le medicazioni avanzate, scelte in base allo stadio e alle caratteristiche della lesione, favoriscono la cicatrizzazione e proteggono da contaminazioni esterne. Sulla piaga possono essere applicati unguenti ad azione cicatrizzante e la lesione viene coperta con garze traspiranti.
- Controllo delle Infezioni: Le infezioni batteriche sono una complicanza comune e potenzialmente grave. Possono richiedere l'uso di antibiotici (topici o sistemici) e, in casi complicati, interventi chirurgici.
- Gestione del Dolore: Le piaghe da decubito possono essere dolorose; un adeguato controllo del dolore migliora il comfort del paziente e favorisce la guarigione.
- Adeguata Nutrizione: Una dieta ricca di proteine, vitamine e minerali è essenziale per supportare i processi di riparazione tissutale e la guarigione delle ferite.
- Intervento Chirurgico: Nei casi più gravi e complicati, può essere necessario un intervento chirurgico per rimuovere il tessuto necrotico (sbrigliamento), chiudere la lesione o trattare infezioni profonde.
Prevenzione: La Strategia Migliore
La prevenzione è la strategia più efficace per contrastare le piaghe da decubito. Le misure preventive si concentrano sulla riduzione della pressione, sulla cura della pelle e sul controllo dei fattori di rischio:
- Valutazione del Rischio: Identificare precocemente i pazienti a rischio attraverso scale di valutazione e valutazioni cliniche.
- Riposizionamento Frequente: Cambiare regolarmente la posizione del paziente (almeno ogni 2 ore per i pazienti allettati, e ogni 15-20 minuti per chi è in sedia a rotelle) è fondamentale. È importante utilizzare presidi antidecubito adeguati per ridurre la pressione e facilitare il corretto posizionamento.
- Decubito supino: Testa allineata con il corpo, un cuscino sotto la testa, cuscini per supportare le braccia lungo il corpo e un cuscino sotto i polpacci per evitare la pressione sui talloni.
- Decubito laterale: Schienale leggermente alzato per sostenere il tronco, colonna dritta, gambe distese con un cuscino tra di esse, braccio flesso a circa 60-90 gradi con palmo rivolto verso l'alto.
- Cura della Pelle: Mantenere la cute pulita e asciutta, utilizzando detergenti delicati, a pH neutro, poco schiumogeni e non profumati che rispettino il mantello idrolipidico. Evitare l'uso di alcol o altri prodotti aggressivi che possono disidratare e danneggiare la pelle.
- Superfici di Supporto Adeguate: Utilizzare materassi e cuscini antidecubito che ridistribuiscano efficacemente la pressione e riducano le forze di taglio.
- Nutrizione Ottimale: Garantire un apporto nutrizionale adeguato, con particolare attenzione a proteine, vitamine e minerali.
- Gestione dell'Incontinenza: Utilizzare presidi assorbenti di alta qualità e cambiare frequentemente la biancheria per mantenere la pelle asciutta.
- Educazione: Formare pazienti, familiari e caregiver sull'importanza della prevenzione, sui segni precoci delle lesioni e sulle corrette tecniche di cura e posizionamento.
Corso sulla prevenzione e cura delle lesioni da decubito - LEZIONE 1 - Corso OSS
In conclusione, la patogenesi delle lesioni da decubito è un complesso intreccio di fattori che portano al danno tissutale indotto dalla pressione e dalle forze meccaniche associate. Un approccio proattivo, basato sulla comprensione di queste cause e sulla meticolosa applicazione di misure preventive, è l'arma più potente a nostra disposizione per proteggere i pazienti più vulnerabili da questa debilitante complicanza. La collaborazione tra professionisti sanitari, pazienti e caregiver è essenziale per garantire che ogni individuo riceva le cure e l'attenzione necessarie a mantenere l'integrità della propria pelle.
tags: #quale #elemento #non #rientra #nella #patogenesi

