La Gestione del Paziente in Posizione Supina: Strategie di Prevenzione delle Lesioni da Pressione
Le lesioni da pressione (LDP), note anche come ulcere da decubito, rappresentano una complicanza significativa nell'assistenza sanitaria, con implicazioni sia per il benessere del paziente che per la responsabilità legale delle strutture sanitarie. Il rischio di sviluppare tali lesioni è una preoccupazione costante, specialmente per i pazienti che trascorrono lunghi periodi in una determinata posizione, come quella supina. L'obiettivo primario dell'assistenza è la prevenzione, e una comprensione approfondita delle cause, dei fattori di rischio e delle strategie di intervento è fondamentale per mitigare questo pericolo.
L'Epidemiologia e l'Impatto delle Lesioni da Pressione
Le lesioni da pressione non sono un fenomeno trascurabile. Si stima che il 2% della popolazione nei paesi industrializzati sia affetto da LDP. Questo dato aumenta considerevolmente tra gli anziani, con una percentuale significativa di ultrasessantenni che ne soffrono. In contesti specifici, come la Svezia nel 1996, un infermiere domiciliare dedicava addirittura il 25% del suo tempo lavorativo al trattamento di queste lesioni. Inoltre, l'11% dei pazienti ricoverati presenta LDP, evidenziando la pervasività del problema all'interno delle strutture sanitarie. La gestione e la prevenzione delle LDP sono pertanto cruciali per migliorare la qualità dell'assistenza e ridurre i costi sanitari associati.
Comprendere le Cause delle Lesioni da Pressione
Le lesioni da pressione si sviluppano a causa di una complessa interazione tra fattori estrinseci e intrinseci. La pressione prolungata su una specifica area del corpo è la causa scatenante principale. Quando un tessuto è sottoposto a una pressione costante e superiore alla pressione capillare, si verifica una riduzione del flusso sanguigno (ischemia), che porta a un danno e, infine, alla necrosi tissutale.
I fattori estrinseci includono:
- Pressione: La forza esercitata sulla cute e sui tessuti sottostanti. La sua intensità dipende dalla superficie su cui il paziente è appoggiato e dal peso del paziente stesso.
- Attrito: Il danno causato dallo sfregamento della pelle contro una superficie, come lenzuola o indumenti.
- Forze di taglio (Shear): Si verificano quando due superfici si muovono in direzioni opposte. Ad esempio, quando il paziente scivola verso il basso nel letto a causa della testiera sollevata, la pelle aderisce al lenzuolo mentre i tessuti sottostanti si spostano verso il basso, causando uno stiramento e un danno ai vasi sanguigni.
- Umidità: L'eccessiva umidità sulla pelle, dovuta a sudorazione, incontinenza o essudati di ferite, può macerare la pelle, rendendola più vulnerabile a danni da pressione e attrito.
I fattori intrinseci comprendono:
- Immobilità: La ridotta capacità di muoversi e cambiare posizione autonomamente è il fattore di rischio più importante.
- Compromissione della sensibilità: La perdita o la riduzione della sensibilità cutanea impedisce al paziente di percepire il disagio o il dolore causato dalla pressione, impedendo così il cambio di posizione spontaneo.
- Stato nutrizionale: La malnutrizione, in particolare la carenza di proteine, vitamine e minerali, compromette l'integrità della pelle e la capacità di guarigione dei tessuti.
- Idratazione: La disidratazione può rendere la pelle più secca e meno elastica, aumentando il rischio di lesioni.
- Condizioni mediche croniche: Malattie come il diabete, le malattie vascolari periferiche e le patologie neurologiche possono compromettere la circolazione sanguigna e la salute dei tessuti.
- Età avanzata: La pelle degli anziani è generalmente più sottile, meno elastica e con una ridotta capacità di riparazione.
- Condizioni della cute: Cute secca, edemi o lesioni cutanee preesistenti aumentano la suscettibilità.
Valutazione del Rischio: La Scala di Braden
Per identificare i pazienti a rischio di sviluppare lesioni da pressione, è fondamentale condurre una valutazione sistematica. Lo strumento più utilizzato per la valutazione dei fattori di rischio di compromissione dell’integrità cutanea è la scala di Braden. Questa scala valuta sei sottoscale: percezione sensoriale, umidità della cute, attività, mobilità, nutrizione e attrito/forze di taglio. Un punteggio basso sulla scala di Braden indica un rischio elevato di sviluppare lesioni da pressione.
La Gestione della Pressione: Superfici Antidecubito
Uno degli aspetti cruciali nella prevenzione delle LDP è la gestione della pressione esercitata sul corpo. La pressione che si sviluppa in una data area è influenzata essenzialmente dalla superficie su cui ci si poggia. In particolare, per una data unità di superficie, maggiore è la superficie di appoggio e minore è la pressione che si sviluppa su quell’area e viceversa, minore è la superficie di appoggio e maggiore è la pressione che si sviluppa su quell’area.
Le superfici antidecubito sono progettate appositamente per redistribuire le pressioni attraverso l’adattamento della superficie all’anatomia del corpo umano, in modo che la stessa sia la più ampia possibile. Questo principio è fondamentale per evitare la concentrazione della pressione su aree ristrette, come le prominenze ossee.
Le superfici antidecubito si dividono in due categorie principali:
1. Superfici Statiche
Queste superfici non richiedono un'alimentazione esterna e funzionano sulla base della capacità del materiale di deformarsi e adattarsi al corpo, ridistribuendo la pressione. Tra le superfici statiche più conosciute troviamo:
- Materassi in poliuretano e materassi Termosensibili (viscoelastici): Questi materassi sono progettati per conformarsi al corpo, riducendo la pressione. Sono spesso dotati di cover traspirante, permeabili ai vapori e impermeabili all’acqua, per mantenere la cute asciutta e protetta.
- Superfici statiche ad aria statica: Prodotti semplici da usare che richiedono poca manutenzione. La pressione di gonfiaggio andrebbe controllata quotidianamente con un apposito manometro in mmHg per garantire una buona riduzione della pressione. Alcune di queste superfici devono essere regolate anche in base al peso del paziente, mentre altre sono dotate di valvole precalibrate che dosano la corretta quantità d'aria per supportare un peso fino a 100 Kg.
È importante notare che le Linee Guida della Regione Toscana, recepite dal PNLG, non raccomandano materassi ad acqua e a fibre cave nella prevenzione delle ulcere da pressione, citando studi come quello di Groen (1999).
2. Superfici Dinamiche
Queste superfici richiedono un'alimentazione esterna (solitamente un compressore) per funzionare e modificano attivamente la distribuzione della pressione.
- Materassi ad aria con compressore (a bassa pressione alternata o costante): Il compressore insufla aria all’interno del materasso, che può essere composto da un numero variabile di celle. Le celle si gonfiano e sgonfiano in maniera alternata (fluttuazione) secondo un ciclo temporale che imita il fisiologico cambio di posizione. Questo ciclo si avvicina approssimativamente agli 11 minuti, con gonfiaggio e sgonfiaggio alternato ogni 5 minuti. L'avanzamento tecnologico ha portato a superfici che lavorano a bassa pressione, sempre al di sotto dei 32 mmHg, con alcune che raggiungono anche 0 mmHg di pressione di interfaccia. Questo è possibile grazie a sensori interni che rilevano peso e postura del paziente, riprogrammando autonomamente le pressioni nelle varie zone.
- Superfici dinamiche a cessione d'aria: Queste superfici sono composte da materiali sintetici con un elevato coefficiente di permeabilità, consentendo a una quantità precisa di aria di fuoriuscire dalla cover. L'aria che fuoriesce aiuta a mantenere la cute del paziente asciutta, contrastando gli effetti della sudorazione, dell'incontinenza e della produzione di essudato.
Le superfici dinamiche completamente automatiche, dotate di sensori e in grado di indicare in tempo reale le pressioni di lavoro, rappresentano un'innovazione tecnologica significativa. Sebbene non incluse in alcuni aggiornamenti di consenso più datati a causa della loro brevettazione successiva, queste superfici offrono un elevato grado di personalizzazione e monitoraggio.
Materasso antidecubito Mobi 1
Criticità e Considerazioni nella Scelta delle Superfici Antidecubito
La scelta della superficie antidecubito più adatta non è sempre lineare. Esistono diverse criticità da considerare:
- Superfici non proporzionate: Le superfici antidecubito possono perdere la loro efficacia in determinate condizioni. Queste includono situazioni in cui non c'è proporzione tra il peso del paziente ed il volume occupato (ad esempio, pazienti amputati o con marcata obesità addominale), quando il peso del paziente eccede la portata terapeutica della superficie, quando il paziente assume la posizione semiseduta (questo problema è meno frequente nelle superfici completamente automatiche) e quando la superficie risulta sgonfia per errata regolazione.
- Sovramaterassi a piccole celle: Le linee guida Epuap/Npuap sconsigliano l'uso di sovramaterassi a piccole celle, in quanto queste ultime non riescono a evitare l'effetto "bottom out", ovvero il contatto del corpo con la superficie sottostante quando il materasso si comprime eccessivamente. Questo effetto ostacola il corretto flusso sanguigno.
- Manutenzione e taratura: I compressori e le parti meccaniche delle superfici dinamiche necessitano di manutenzione ordinaria per garantire la corretta insuflazione d'aria e il mantenimento degli standard di lavoro. Le superfici governate da elettronica richiedono invece taratura.
- Assenza di allarmi e certificazioni: Il pericolo più tangibile con alcune superfici è l'assenza di allarmi e di prove elettriche certificate, caratteristiche invece presenti nelle superfici a bassa pressione o a cessione d'aria.
- Efficacia variabile: È importante notare che esistono in commercio superfici che non rispecchiano appieno i criteri di selezione ideali ma che hanno dimostrato efficacia pratica in studi clinici, mentre altre, pur conformi ai criteri e supportate da letteratura scientifica, possono comunque causare lesioni.
Il Ruolo Fondamentale del Riposizionamento e della Mobilizzazione
Nonostante l'avanzamento tecnologico delle superfici antidecubito, il riposizionamento e la mobilizzazione del paziente rimangono componenti essenziali nella prevenzione delle ulcere da decubito.
- Principio di base: Le ulcere da pressione non possono formarsi senza carico o pressione sui tessuti. Periodi prolungati di posizione distesa o seduta su una particolare parte del corpo e l'incapacità di ridistribuire la pressione possono provocare danni tissutali.
- Indicazione al riposizionamento: È opportuno riposizionare tutti i soggetti a rischio o con piaghe da decubito esistenti, a meno che non sia controindicato.
- Frequenza del riposizionamento: La frequenza del riposizionamento deve essere determinata valutando il rischio del paziente, le caratteristiche della superficie di supporto in uso e la risposta individuale. Non è sempre possibile riposizionare regolarmente alcuni soggetti a causa delle loro condizioni mediche, rendendo necessaria una strategia di prevenzione alternativa.
- Tecniche di movimentazione: È fondamentale utilizzare sistemi di movimentazione manuale (come teli di sollevamento) o meccanica (sollevatori) per ridurre attrito e taglio durante i trasferimenti. Bisogna prestare attenzione all'uso delle imbracature di trasferimento, che se utilizzate prolungatamente possono aumentare calore, umidità e pressione.
- Posizionamento corretto:
- Evitare di posizionare l'individuo su prominenze ossee che presentano eritema non sbiancabile, segno di danno tissutale precoce.
- Limitare l'elevazione della testiera del letto a un massimo di 30°, a meno che non sia controindicato.
- Assicurare un adeguato supporto per i piedi quando il paziente è seduto, per mantenere il corretto posizionamento e controllo posturale.
- Evitare di elevare l'appoggiagambe se l'individuo ha una inadeguata lunghezza del tendine del ginocchio.
- Posizionare il soggetto fuori dalle aree di sospetto danno tissutale profondo.
- Continuare a girare e riposizionare il soggetto indipendentemente dalla superficie di supporto in uso.
Strategie Specifiche per la Posizione Supina
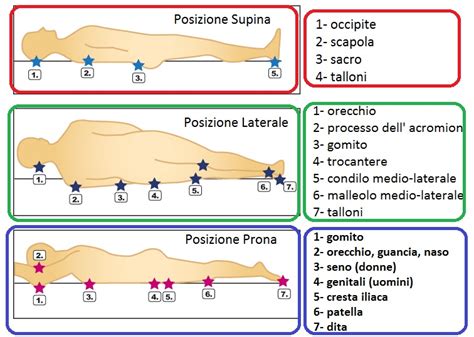
Nella posizione supina, alcune aree del corpo sono particolarmente a rischio di sviluppare lesioni da pressione a causa della compressione prolungata. Queste includono:
- Occipite: La parte posteriore della testa.
- Scapole: Le ossa delle spalle.
- Prime vertebre toraciche.
- Gomiti (olecrani): Specialmente se il braccio è abdotto.
- Sacro: La regione lombare inferiore.
- Talloni: La parte posteriore dei piedi.
Per mitigare il rischio nella posizione supina:
- Modifica della postura: Nel paziente allettato, la postura supina va modificata ogni 2 ore.
- Protezione delle aree a rischio: Le regioni cutanee a rischio devono essere rigorosamente protette con materiale antidecubito e mantenute in posizione con l’ausilio di cuscini o supporti adeguati.
- Supporto dei talloni: È essenziale utilizzare ausili specifici per sollevare i talloni dalla superficie del letto, evitando così la pressione diretta.

Considerazioni Perioperatorie e Altre Posizioni
Il posizionamento chirurgico è un'altra area critica dove il rischio di lesioni da pressione è elevato. Anche la posizione supina, considerata la più semplice e fisiologica, presenta rischi se non gestita correttamente.
- Posizione supina in chirurgia: L'abduzione delle braccia deve essere inferiore ai 90° per ridurre la tensione del plesso brachiale. L'arto superiore abdotto va posizionato sul reggibraccio con la porzione ventrale rivolta verso l'alto. È controindicato appendere il braccio all'archetto per evitare stiramenti del plesso brachiale, danni articolari e compressione di vie vascolari e nervose.
- Posizione litotomica e ginecologica: Utilizzata per chirurgia transvaginale, anorettale, perianale e addomino-perineale. I rischi includono compromissione tissutale di occipite, scapole, gomiti, sacro, stiramento del nervo ischiatico e compressione del nervo pudendo.
- Posizione semiseduta o seduta (beach-chair): Sollecita notevolmente il tessuto tegumentario sacrale. Possono verificarsi anche compromissioni a carico di occipite, scapole, gomiti e talloni.
- Posizione laterale: Rischio di compromissione tissutale di capo, spalla inferiore, gomito inferiore, trocantere inferiore e arti inferiori (ginocchia e malleoli). È consigliabile una postura obliqua di 30° invece del decubito laterale ad angolo retto sul trocantere.
- Posizione prona: Rischio di compromissione tissutale di fronte, occhi, naso, mento, torace, seno, genitali, creste iliache, ginocchia, dorso del piede e dita del piede. Il decubito prono può essere mantenuto per periodi prolungati e offre vantaggi come la prevenzione di deformità in flessione e la riduzione dell'ipertono.
È fondamentale che il personale sanitario addetto al posizionamento chirurgico segua percorsi formativi specifici per padroneggiare queste tecniche e minimizzare i rischi.
La Documentazione come Evidenza di Cura
La documentazione accurata di tutte le procedure, inclusi i cambi di posizione, la valutazione della cute e l'uso di superfici antidecubito, è essenziale. La documentazione fornisce un atto scritto dell'erogazione delle cure e serve come prova che le azioni preventive sono state intraprese. Stabilire il ritmo del riposizionamento in base alle caratteristiche della superficie di supporto e alla risposta dell'individuo, e registrarlo, è un passo cruciale. La valutazione continua della cute è necessaria per rilevare addizionali danni cutanei.
La prevenzione delle lesioni da pressione è un processo multidimensionale che richiede un approccio olistico, combinando l'uso di tecnologie avanzate, tecniche di mobilizzazione appropriate, un'attenta valutazione del paziente e una documentazione scrupolosa.
Riferimenti Bibliografici e Linee Guida
- Agenzia Regionale della Sanità Regione Friuli Venezia Giulia. (2006) Superfici antidecubito: caratteristiche e criteri di scelta per l’utilizzo e l’acquisizione.
- National Pressure Ulcer Advisory Panel (NPUAP). NPUAP support surface standards initiative: terms and definitions related to support surfaces (2007).
- Gefen A. How much time does it take to get a pressure ulcer? integrated evidence from human, animal, and in vitro studies.
- European Pressure Ulcer Advisory Panel and National Pressure Ulcer Advisory Panel. Prevention and treatment of pressure ulcers: quick reference guide.
- Superfici antidecubito: caratteristiche e criteri di scelta per l’utilizzo e l’acquisizione. AGENZIA REGIONALE DELLA SANITÀ - PROGRAMMA DI PREVENZIONE E TRATTAMENTO DELLE LESIONI DA DECUBITO. Febbraio 2006.
- Linee Guida della Regione Toscana: Ulcere da pressione: prevenzione e trattamento.
- Legge Gelli Bianco n. 24 dell’8/3/2017.
- Patient positioning during Anaesthesia, World Federation of Societies of Anaesthesiologist, Anaesthsia Tutorial of the Week.
- Glenn S. M, John D. Lopes CM, Haas VJ, Dantas RA, Oliveira CG, Galvão CM. Assessment scale of risk for surgical positioning injuries. Rev Lat Am Enfermagem.
tags: #procedura #antidecubito #posizione #supina

