Le Medicazioni per le Lesioni da Pressione: Un Approccio Innovativo alla Cura delle Piaghe da Decubito
Le lesioni da pressione, comunemente note come piaghe da decubito o ulcere da pressione, rappresentano una sfida clinica significativa, caratterizzata da un impatto notevole sulla qualità della vita dei pazienti e da costi considerevoli per i sistemi sanitari. Queste lesioni, che colpiscono milioni di adulti ogni anno, sono il risultato di una complessa interazione tra pressione meccanica prolungata, attrito, forze di taglio e umidità, che portano a necrosi e ulcerazione dei tessuti molli, spesso in prossimità di prominenze ossee. La gestione di queste patologie è un percorso arduo per i professionisti sanitari, reso ancor più complesso dalla frequente presenza di comorbidità nei pazienti affetti.
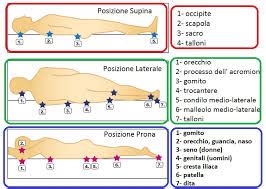
Comprendere le Lesioni da Pressione: Etiologia, Fisiopatologia e Fattori di Rischio
Le lesioni da pressione sono definite come aree localizzate di danno tissutale che si sviluppano sulla pelle e sui tessuti sottostanti, generalmente sopra una prominenza ossea, a causa della sola pressione o in combinazione con forze di taglio. La loro insorgenza è multifattoriale, con una serie di elementi che concorrono a creare un ambiente favorevole al loro sviluppo.
Fattori di Rischio Chiave:
- Età Avanzata: L'invecchiamento cutaneo comporta una riduzione dello spessore del grasso sottocutaneo, un alterato flusso ematico capillare e altre modificazioni degenerative che rendono la pelle più fragile e suscettibile ai danni. Si nota un incremento significativo dell'incidenza oltre i 75 anni, con circa due terzi delle lesioni che insorgono in pazienti con età superiore ai 70 anni. Un lieve picco si osserva anche nella terza decade di vita, spesso correlato a disabilità su base traumatica.
- Immobilità e Ridotta Mobilità: La prolungata permanenza a letto, l'allettamento, il coma, le lesioni del midollo spinale, la sedazione, la debolezza generale o il deterioramento cognitivo limitano la capacità del paziente di cambiare autonomamente posizione, aumentando la pressione su specifiche aree del corpo.
- Esposizione a Irritanti Cutanei: L'incontinenza urinaria e fecale può causare un'eccessiva umidità sulla pelle, aumentando il rischio di macerazione e rottura cutanea.
- Alterata Capacità di Guarigione delle Ferite: Condizioni come malnutrizione, diabete, insufficiente perfusione tissutale (dovuta a malattie arteriose periferiche o insufficienza venosa) e immobilità compromettono la capacità del corpo di riparare i tessuti danneggiati.
- Sensibilità Alterata: La diminuzione della sensibilità cutanea, spesso associata a condizioni neurologiche, impedisce al paziente di percepire il disagio causato dalla pressione prolungata, ritardando il necessario riposizionamento.
- Fattori Meccanici:
- Pressione: La compressione prolungata dei tessuti molli tra una prominenza ossea e una superficie esterna rigida porta all'occlusione dei microvasi sanguigni, causando ischemia tissutale e ipossia. Pressioni superiori a quella capillare (12-32 mmHg) possono portare allo sviluppo di una lesione in poche ore se non alleviate. Le sedi più colpite includono la regione sacrale, le tuberosità ischiatiche, i trocanteri, i malleoli e i talloni.
- Attrito: Lo sfregamento continuo della pelle contro indumenti o lenzuola può causare erosioni e soluzioni di continuo dell'epidermide e del derma superficiale.
- Forze di Taglio: Queste forze, generate quando un paziente scivola lungo una superficie inclinata, provocano uno stress e un danno ai tessuti di supporto, con i tessuti profondi (muscoli e strati sottocutanei) che si muovono in una direzione diversa rispetto ai tessuti superficiali. Questo può impedire il flusso sanguigno nell'area interessata.
- Umidità: L'eccessiva umidità, come quella derivante da sudorazione o incontinenza, indebolisce la barriera cutanea, favorendo la macerazione e l'insorgenza di ulcerazioni.
Nei bambini, le lesioni da pressione possono manifestarsi in concomitanza con gravi disturbi neurologici come spina bifida e paralisi cerebrale.
La Classificazione delle Lesioni da Pressione: Un Sistema di Stadiazione Fondamentale
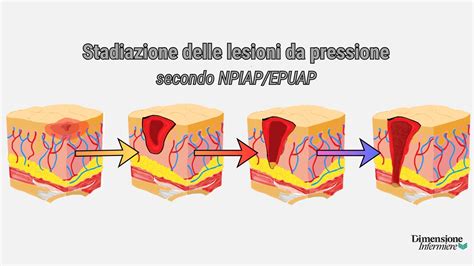
Per una gestione efficace, è cruciale classificare le lesioni da pressione in base alla loro profondità e gravità. Il sistema di stadiazione più diffuso è quello del National Pressure Injury Advisory Panel (NPIAP), che suddivide le lesioni in quattro stadi principali, oltre a categorie aggiuntive per lesioni non stadiabili o profonde dei tessuti. È importante notare che la stadiazione non implica necessariamente una progressione lineare o una regressione altrettanto lineare durante la guarigione.
- Stadio I: Cute intatta con eritema non sbiancabile. La pelle appare arrossata, inizialmente pallida alla digitopressione (iperemia reattiva) che si risolve entro 24 ore dall'eliminazione della pressione. Aumento della temperatura locale e aumentata consistenza possono essere presenti. La pressione costante può generare un eritema che non diventa pallido alla digitopressione, segnale di distruzione e sofferenza tissutale. In persone con cute scura, i cambiamenti di colore possono essere meno evidenti.
- Stadio II: Perdita parziale di spessore della cute, che coinvolge l'epidermide e/o il derma. Si presenta come un'erosione superficiale o una vescica (integra o rotta). Il tessuto sottocutaneo non è esposto. La lesione è poco profonda, con una base rosa o rossa, e solitamente non presenta tessuto necrotico.
- Stadio III: Perdita di spessore completo della cute, con coinvolgimento del tessuto sottocutaneo fino alla fascia sottostante, ma senza raggiungerla. L'ulcera appare simile a un cratere, senza esposizione di muscolo, tendine o osso. Possono essere presenti croste ed escare.
- Stadio IV: Perdita di spessore completo della cute con distruzione estesa, necrosi tissutale ed esposizione di muscolo, tendine o osso sottostante. Le lesioni possono estendersi in profondità, coinvolgendo strutture ossee e articolari.
- Lesioni Non Stadiabili: Perdita di spessore completo della cute in cui l'entità del danno tissutale non può essere determinata a causa della presenza di detriti, desquamazione, tessuto necrotico o escara. La stadiazione diventa possibile solo dopo la rimozione di questi materiali. Tuttavia, lesioni stabili con escare secche non devono essere sbrigliate solo a scopo di stadiazione.
- Lesioni da Pressione dei Tessuti Profondi: Caratterizzate da cute intatta o non intatta con danno ai tessuti sottostanti dovuto a pressione e/o forze di taglio. Si manifestano con anomalie di colore persistenti (viola o marrone), vescicole o bolle piene di sangue. L'area interessata può apparire più dura, umida o calda/fredda rispetto al tessuto circostante.
- Lesioni da Pressione da Dispositivi Medici: Causate dall'uso di dispositivi terapeutici (es. ingessature, steccature, maschere CPAP, tubi per ossigeno) che esercitano pressione sulla pelle o sulle mucose. La lesione solitamente riflette il modello o la forma del dispositivo.
- Lesioni da Pressione della Mucosa: Si sviluppano sulle mucose dove sono stati utilizzati dispositivi medici (es. protesi dentarie, tubi endotracheali). A causa della natura del tessuto mucoso, queste lesioni non sono stadiabili con il sistema NPIAP.
È importante considerare la posizione anatomica nella valutazione della profondità, poiché in aree con poco tessuto sottocutaneo (ponte nasale, orecchio, occipite, malleolo) una lesione può apparire superficiale ma essere comunque classificata come Stadio III se il danno sottostante è significativo.
La Valutazione Nutrizionale e l'Importanza della Prevenzione
Uno stato nutrizionale ottimale è fondamentale per la guarigione delle ferite e la prevenzione delle lesioni da pressione. La valutazione dello stato nutrizionale dovrebbe includere:
- Conta Completa delle Cellule del Sangue (Emocromo e Formula Leucocitaria): La leucocitosi neutrofila può suggerire un'infezione batterica. L'anemia cronica, frequente in questi pazienti, può compromettere l'ossigenazione dei tessuti in riparazione. In questi casi, può essere considerata una terapia trasfusionale per raggiungere livelli di emoglobina superiori a 12 g/dL.
- Dosaggio dell'Albumina: Sebbene la sua sintesi de novo sia limitata, l'albumina, insieme alla prealbumina, è un indicatore dello stato nutrizionale cronico. Essendo una proteina negativa di fase acuta, i suoi livelli possono diminuire durante processi infiammatori o infettivi acuti. La sua emivita è di circa 20-24 giorni.
- Dosaggio della Prealbumina (Transtiretina): Con una breve emivita (2-3 giorni), la prealbumina riflette più rapidamente le variazioni delle abitudini nutrizionali rispetto all'albumina.
- Dosaggio della Transferrina: Con un'emivita di 8-10 giorni, la transferrina è un ulteriore marcatore utile per valutare lo stato nutrizionale.
La supplementazione nutrizionale con vitamina C, arginina e zinco ha dimostrato un successo statisticamente significativo nella riduzione del tempo di guarigione e nell'incidenza di nuove ulcere.
La Prevenzione: Il Primo Passo Fondamentale
La prevenzione è il pilastro nella gestione delle lesioni da pressione. Le strategie preventive includono:
- Riduzione della Pressione: Il riposizionamento frequente del paziente è la chiave sia per la prevenzione che per il trattamento. I pazienti in grado di spostare il peso autonomamente dovrebbero essere incoraggiati a farlo ogni 10 minuti. Altrimenti, il riposizionamento dovrebbe essere eseguito ogni 2 ore, anche con l'uso di presidi speciali. I pazienti che sviluppano ulcere in posizione seduta dovrebbero limitare il tempo seduto a un massimo di 60 minuti, non più di 3 volte al giorno, anche su superfici apposite.
- Cura della Cute: Mantenere la cute pulita e asciutta, libera da urina e feci, è essenziale. L'uso di presidi specifici può essere necessario quando il controllo degli sfinteri è compromesso.
- Valutazione del Rischio: L'utilizzo di scale di valutazione del rischio come la Scala di Norton o la Scala di Braden, in associazione alla valutazione clinica specialistica, è raccomandato per identificare i pazienti a rischio e implementare misure preventive mirate.
Il Trattamento delle Lesioni da Pressione: Un Approccio Multidisciplinare
Il trattamento delle lesioni da pressione è un processo dinamico che richiede un approccio personalizzato e multidisciplinare, focalizzato sulla creazione di un ambiente locale favorevole alla guarigione tissutale.
Il Debridement: Rimozione del Tessuto Non Vitale
L'obiettivo del debridement è la rimozione del tessuto necrotico, delle escare e delle croste che promuovono l'infezione, ritardano la granulazione e ostacolano la guarigione. Il debridement è indicato anche quando si sospetta la presenza di biofilm, un'aggregazione complessa di microrganismi che protegge i batteri e promuove la resistenza agli antibiotici e al sistema immunitario.
- Debridement Enzimatico: Utilizza agenti chimici (enzimi proteolitici) che agiscono sul collagene, liquefacendo la necrosi senza danneggiare il tessuto di granulazione.
- Debridement Chirurgico: Rimozione meccanica del tessuto non vitale.
- Debridement Autolitico: Utilizza le capacità intrinseche del corpo per rimuovere il tessuto morto, spesso facilitato da medicazioni che mantengono un ambiente umido.
- Debridement Meccanico: Utilizza metodi fisici come l'irrigazione ad alta pressione o l'uso di garze.
Pulizia e Irrigazione della Ferita
Una pulizia adeguata della ferita è cruciale per rimuovere batteri e detriti.
- Soluzione Salina Fisiologica: È sufficiente per prevenire la secchezza cutanea e non danneggia il tessuto.
- Irrigazione: Una pressione di irrigazione sicura ed efficace (1,8-6,8 kg per 6,4 cm²) può essere ottenuta con una siringa da 35 ml e un ago calibro 19.
- Temperatura della Soluzione: La soluzione di lavaggio dovrebbe avere una temperatura compresa tra 28° e 30°C per evitare danni all'attività mitotica cellulare e prevenire vasocostrizione o dolore.
- Soluzioni Antibatteriche: In caso di necessità, si possono usare iodopovidone (betadine, meglio se diluito) per la sua azione contro batteri, spore, funghi e virus. L'acido acetico può alterare il colore del tessuto, mascherando superinfezioni. L'ipoclorito di sodio al 2,5% ha attività germicida ma è irritante e richiede precauzioni.
Medicazioni Avanzate: Un Ruolo Chiave nel Processo di Guarigione
Le medicazioni avanzate rappresentano uno strumento indispensabile nel trattamento delle lesioni da pressione, favorendo un ambiente umido protettivo che accelera la guarigione, previene le infezioni e riduce il dolore. La scelta della medicazione dipende dallo stadio della lesione, dalla quantità di essudato e dalla presenza di infezione.
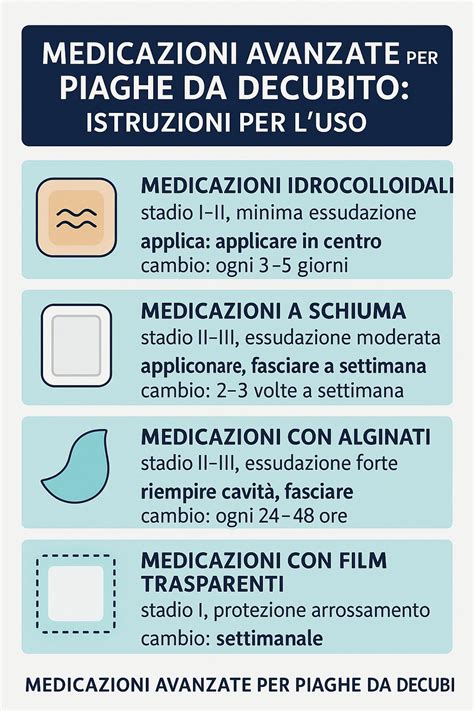
Principali Tipi di Medicazioni Avanzate:
Medicazioni Idrocolloidali:
- Indicazioni: Stadio I-II, lesioni superficiali con minima essudazione.
- Meccanismo d'azione: Creano una barriera occlusiva che mantiene la ferita umida, prevenendo la contaminazione batterica. A contatto con l'essudato, formano un gel con proprietà fibrinolitiche, antisettiche e isolanti.
- Applicazione: Pulire la ferita, asciugare i margini, applicare il cerotto idrocolloidale centrando la lesione.
- Cambio: Ogni 3-5 giorni o in caso di sollevamento dei bordi. Non adatte per ferite infette.
Medicazioni a Schiuma (Foam Dressings):
- Indicazioni: Stadio II-III con moderata essudazione.
- Meccanismo d'azione: Offrono un elevato potere assorbente, mantengono l'ambiente umido e proteggono la ferita. Sono disponibili con o senza bordi adesivi.
- Applicazione: Posizionare la schiuma con l'adesivo verso l'esterno, fissare se necessario con nastro adesivo.
- Cambio: 2-3 volte a settimana o secondo saturazione.
Medicazioni con Alginati:
- Indicazioni: Stadio II-III con forte essudazione. Utili anche in caso di lesioni emorragiche per la loro azione emostatica.
- Meccanismo d'azione: Derivati da alghe brune, sono semi-occlusive e altamente assorbenti. A contatto con l'essudato, formano un gel che favorisce un ambiente umido.
- Applicazione: Riempire la cavità della ferita con l'alginato, coprire con garza e fissare.
- Cambio: Ogni 24-48 ore, in base alla quantità di essudato. Non adatti per ulcere asciutte o minimamente essudanti.
Medicazioni con Film Trasparenti:
- Indicazioni: Stadio I, per proteggere l'arrossamento non sbiancabile. Utili come copertura secondaria.
- Meccanismo d'azione: Permettono lo scambio gassoso e il trasferimento del vapore acqueo, prevenendo la macerazione della cute sana circostante. Sono impermeabili ai batteri e ai liquidi.
- Applicazione: Posizionare il film senza tensioni, lasciando liberi i bordi.
- Cambio: Settimanale o in caso di sollevamento dei bordi. Non adatti su tessuto necrotico o con essudato elevato.
Medicazioni con Gel:
- Indicazioni: Mantenimento dell'ambiente umido, soprattutto in ferite secche o con scarsa essudazione.
- Meccanismo d'azione: Disponibili in fogli, granuli o forma liquida, mantengono la superficie umida fino a disidratazione. Hanno capacità assorbenti moderate e alcuni possiedono azione antisettica.
- Applicazione: Applicare secondo le istruzioni del prodotto.
- Cambio: In base al prodotto e all'essudazione.
Garze Impregnate di Argento:
- Indicazioni: Ferite infette o ad alto rischio di infezione.
- Meccanismo d'azione: Gli ioni argento rilasciano proprietà antibatteriche legandosi alle proteine batteriche e inibendo la moltiplicazione.
- Precauzioni: Evitare l'uso prolungato per potenziale tossicità verso cheratinociti e fibroblasti.
Medicazione: detersione, preparazione della ferita e medicazione a piatto
Terapie Aggiuntive
Oltre alle medicazioni, altre strategie terapeutiche possono essere impiegate:
- Controllo del Dolore: Un buon controllo del dolore è essenziale per il benessere del paziente e per facilitare le cure.
- Spasticità Muscolare: Deve essere controllata farmacologicamente con farmaci come diazepam o baclofen.
- Terapie Antibiotiche: Creme antibiotiche come la sulfadiazina argentica possono essere applicate per ridurre la carica batterica, grazie al loro ampio spettro d'azione e bassa tossicità.
- Miele Medicale: Utile in ulcere altamente infette, anche in combinazione con il debridement.
- Elettrostimolazione: Raccomandata per ulcere ostinate di grado II e per ulcere di grado III e IV, poiché considerata in grado di facilitare la guarigione della ferita.
- Biopsia Tissutale: Indicata per ferite che non migliorano nonostante il trattamento, o in caso di sospetta infezione batterica profonda. Permette l'identificazione dei microrganismi e la loro sensibilità agli antibiotici, distinguendo la semplice contaminazione dall'invasione tissutale.
Conclusioni sulle Medicazioni Avanzate
Le medicazioni avanzate rappresentano un elemento chiave nel trattamento delle piaghe da decubito, creando un ambiente umido protettivo e accelerando la guarigione. La scelta della medicazione appropriata, basata su una valutazione accurata dello stadio della lesione, dell'essudato e della presenza di infezione, è fondamentale per ottenere i migliori risultati clinici. L'uso di pratiche corrette, come l'irrigazione adeguata e il debridement tempestivo, in combinazione con strategie preventive mirate e un'attenta valutazione nutrizionale, contribuisce a migliorare significativamente l'esito per i pazienti affetti da queste complesse lesioni. La piaga da decubito sacrale, in particolare, essendo la più frequente tra le lesioni da pressione, beneficia enormemente dell'impiego di queste innovative soluzioni terapeutiche.
tags: #medicazioni #per #lesioni #da #pressione #decubito

