Manuale Medico per Case di Riposo: Gestione del Rischio e Sicurezza del Paziente
La sicurezza del paziente e la comprensione dei fattori umani che la influenzano sono pilastri fondamentali nella formazione sanitaria. Questo manuale si propone di fornire una guida completa, partendo dalle basi teoriche della gestione del rischio clinico, per affrontare i maggiori rischi e delineare le migliori pratiche atte a controllarli e ridurli nelle principali discipline mediche, con un focus specifico sull'ambiente delle case di riposo.
La Cultura della Sicurezza: Un Imperativo nella Sanità Moderna
La cultura della sicurezza, intesa come l'insieme di valori, credenze e comportamenti condivisi all'interno di un'organizzazione che mirano a garantire la sicurezza delle cure, deve essere parte integrante della formazione in sanità. In Italia, il panorama editoriale sulla gestione della sicurezza del paziente è in continua evoluzione, e questo manuale si posiziona tra i testi più completi e aggiornati sull'argomento. Non si limita a trattare i modelli teorici e gli strumenti disponibili per gestire il rischio clinico, ma ne descrive l'applicazione pratica in quasi tutte le specialità mediche, arricchendo il percorso con la presentazione di casi studio.

Il principio "Primum, non nocere" ("Per prima cosa, non nuocere") è un fondamento della medicina che sottolinea l'importanza di prevenire e mitigare i potenziali eventi avversi derivanti dall'assistenza sanitaria. Un momento di profonda riflessione su questo tema fu la pubblicazione nel 1999 del rapporto "To err is human" da parte dell'Institute of Medicine (IOM). Sebbene da allora siano stati compiuti molti progressi, gli eventi avversi rimangono una problematica quotidiana nei sistemi sanitari globali. Alcuni problemi di vecchia data persistono, mentre emergono nuove sfide legate agli sviluppi e ai cambiamenti nei processi assistenziali.
La crescente complessità e dinamicità della società, e del mondo del lavoro in generale, hanno portato a una trasformazione continua dei sistemi sanitari. Le cause di mortalità evidenziano questa rapida evoluzione: le malattie non trasmissibili sono diventate la principale causa di morte, secondo i dati dell'Organizzazione Mondiale della Sanità (OMS). Contemporaneamente, emergono nuovi problemi, come malattie infettive emergenti (ad esempio, Ebola o alcune forme di influenza), che si presentano inaspettatamente e senza preavviso. Un altro esempio tangibile di questa trasformazione è l'innovazione tecnologica, con l'introduzione e lo sviluppo di sistemi avanzati di comunicazione e tecnologie a tutti i livelli di cura, come la chirurgia mini-invasiva, la chirurgia robotica, i trapianti e i sistemi automatizzati per la preparazione di farmaci antiblastici.
Rischi Maggiori e Migliori Pratiche nelle Case di Riposo
Le case di riposo (RSA) ospitano una popolazione anziana con esigenze sanitarie specifiche e complesse. La gestione del rischio in questi contesti richiede un approccio multifattoriale che consideri sia i rischi intrinseci legati all'età e alle patologie dei residenti, sia i rischi legati all'ambiente e ai processi assistenziali.
Infezioni Correlate all'Assistenza Sanitaria (ICA)
Un'infezione correlata all'assistenza sanitaria (ICA) è definita come "un'infezione che si verifica in un paziente durante il processo di cura in ospedale o in altra struttura sanitaria e che non era presente o in incubazione al momento del ricovero. Comprende infezioni acquisite in ospedale, ma che compaiono dopo la dimissione, e anche infezioni professionali tra il personale della struttura". Il termine "correlato all'assistenza sanitaria" ha sostituito i precedenti utilizzati per riferirsi a tali infezioni (cioè "nosocomiali" o "ospedaliere"), poiché l'evidenza ha dimostrato che le ICA possono verificarsi come risultato dell'erogazione di assistenza sanitaria in qualsiasi contesto assistenziale.
Le infezioni rappresentano una delle principali preoccupazioni nelle case di riposo. La vicinanza dei residenti, la condivisione di spazi e la possibile compromissione del sistema immunitario aumentano la suscettibilità alle infezioni. Le migliori pratiche per la prevenzione e il controllo delle infezioni includono:
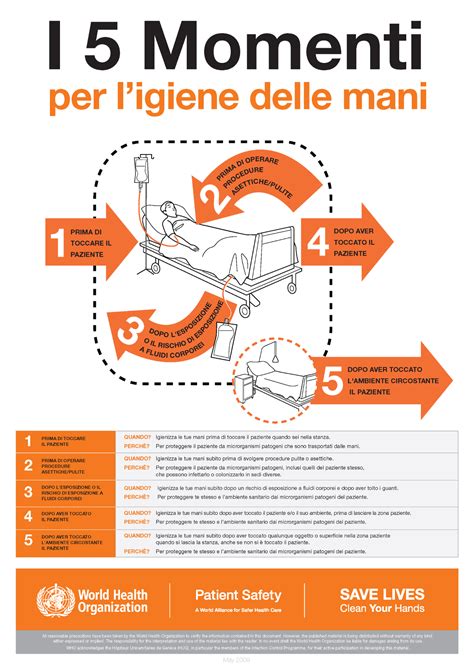
- Igiene delle mani rigorosa: Fondamentale per il personale, i visitatori e, quando possibile, i residenti stessi.
- Protocolli di isolamento: Per i residenti con infezioni note o sospette.
- Pulizia e disinfezione ambientale: Regolare e approfondita di tutte le superfici e le attrezzature.
- Gestione sicura dei rifiuti: Smaltimento appropriato dei materiali potenzialmente infetti.
- Vaccinazioni: Promozione delle vaccinazioni stagionali (es. influenza) e altre raccomandate per gli anziani.
- Sorveglianza delle infezioni: Monitoraggio costante degli eventi infettivi per identificare precocemente eventuali focolai.
Gestione della Polifarmacoterapia e degli Errori di Somministrazione dei Farmaci
La polifarmacoterapia, ovvero l'uso concomitante di più farmaci, è comune tra i residenti delle case di riposo, spesso a causa della presenza di multiple comorbidità. Questo aumenta il rischio di interazioni farmacologiche, effetti collaterali e errori di somministrazione.
Le migliori pratiche per mitigare questi rischi includono:
- Revisione regolare della terapia farmacologica: Effettuata da medici e farmacisti per ottimizzare i trattamenti, eliminare farmaci non necessari e identificare potenziali interazioni.
- Sistemi di prescrizione e somministrazione sicuri: Utilizzo di codici a barre, sistemi di dispensazione automatizzata e doppia verifica per la somministrazione dei farmaci.
- Formazione continua del personale: Sulla corretta somministrazione dei farmaci, sul riconoscimento degli effetti collaterali e sulla gestione delle emergenze.
- Coinvolgimento dei residenti e dei caregiver: Fornire informazioni chiare sui farmaci prescritti e incoraggiare la segnalazione di eventuali dubbi o reazioni avverse.
- Utilizzo di ausili cognitivi: Come promemoria visivi o tecnologici per aiutare i residenti a seguire i loro regimi farmacologici, soprattutto in presenza di deficit cognitivi.
Prevenzione delle Cadute e delle Lesioni Correlate
Le cadute rappresentano un rischio significativo per gli anziani, potendo causare fratture, lesioni cerebrali e perdita di autonomia. Nelle case di riposo, diversi fattori possono contribuire al rischio di cadute:
- Fattori intrinseci: Debolezza muscolare, problemi di equilibrio, deficit visivi, patologie neurologiche (come la demenza), incontinenza, effetti collaterali di farmaci (es. sedativi, ipotensivi).
- Fattori ambientali: Pavimenti scivolosi o irregolari, illuminazione inadeguata, presenza di ostacoli, arredi inappropriati, uso di calzature non idonee.
Le strategie di prevenzione delle cadute includono:
- Valutazione del rischio di caduta: Sistemica e periodica per ogni residente.
- Misure ambientali: Rimozione di ostacoli, installazione di corrimano, miglioramento dell'illuminazione, utilizzo di pavimentazione antiscivolo.
- Programmi di esercizio fisico: Mirati a migliorare la forza muscolare, l'equilibrio e la mobilità.
- Revisione della terapia farmacologica: Per identificare e modificare i farmaci che aumentano il rischio di caduta.
- Ausili per la mobilità: Utilizzo appropriato di bastoni, deambulatori o sedie a rotelle.
- Educazione: Sia per il personale che per i residenti e i loro caregiver sui rischi e sulle strategie di prevenzione.

Malnutrizione e Perdita di Peso
La malnutrizione e la perdita di peso involontaria sono problemi comuni nelle case di riposo, che possono compromettere la guarigione delle ferite, aumentare la suscettibilità alle infezioni e ridurre la qualità della vita.
Le cause possono essere molteplici:
- Problemi di deglutizione (disfagia).
- Ridotto appetito o alterazioni del gusto.
- Difficoltà nella preparazione o nel consumo dei pasti.
- Effetti collaterali dei farmaci.
- Condizioni mediche sottostanti.
- Isolamento sociale e depressione.
Le strategie per affrontare la malnutrizione includono:
- Valutazione nutrizionale regolare: Da parte di dietisti o personale infermieristico formato.
- Piani alimentari personalizzati: Che tengano conto delle preferenze, delle esigenze dietetiche e delle eventuali difficoltà di deglutizione.
- Integrazione nutrizionale: Somministrazione di integratori alimentari quando necessario.
- Ambiente di ristorazione piacevole: Promuovere l'interazione sociale durante i pasti.
- Monitoraggio dell'assunzione di cibo e liquidi.
Lesioni da Pressione (Ulcere da Decubito)
Le lesioni da pressione, note anche come ulcere da decubito, sono danni alla pelle e ai tessuti sottostanti causati da una pressione prolungata, spesso in aree ossee prominenti. I residenti con mobilità ridotta o allettati sono particolarmente a rischio.
Le misure preventive includono:
- Valutazione del rischio di lesioni da pressione: Utilizzando scale validate (es. scala di Braden).
- Mobilizzazione e riposizionamento frequente: Per alleviare la pressione sulle aree a rischio.
- Utilizzo di superfici di supporto specializzate: Materassi antidecubito, cuscini antidecubito.
- Cura della pelle: Mantenere la pelle pulita e idratata, evitando l'umidità e l'attrito.
- Nutrizione adeguata: Per favorire la salute della pelle e la guarigione dei tessuti.
Gestione del Rischio in Situazioni Specifiche
Le case di riposo devono essere preparate a gestire una varietà di situazioni che comportano rischi specifici:
- Emergenze mediche: Arresto cardiaco, ictus, reazioni allergiche severe, emorragie. Il personale deve essere formato sulle procedure di primo soccorso e sui protocolli di emergenza.
- Comportamenti problematici: Agitazione, aggressività, wandering (vagabondaggio), particolarmente comuni in residenti con demenza. La gestione di questi comportamenti richiede un approccio non farmacologico, la comprensione delle cause sottostanti e, se necessario, l'uso ponderato di farmaci.
- Abusi: Purtroppo, gli abusi (fisici, emotivi, finanziari o di negligenza) possono verificarsi. È fondamentale implementare politiche e procedure per prevenire, identificare e segnalare tempestivamente qualsiasi forma di abuso. I reclami che non possono essere creduti o presi sul serio, perché i residenti sono malati o anziani, rappresentano una grave falla nel sistema di protezione.
Fattori Umani e Organizzativi per la Sicurezza
La sicurezza del paziente non dipende solo dalle competenze tecniche del personale, ma anche da una serie di fattori umani e organizzativi.
Competenze Non Tecniche (NTS)
Le Non-Technical Skills (NTS) comprendono un insieme di abilità che non sono strettamente cliniche ma che sono cruciali per la sicurezza, come la comunicazione, il lavoro di squadra, la leadership, la gestione del carico di lavoro e il processo decisionale. In contesti come le case di riposo, dove la collaborazione tra diverse figure professionali è essenziale, lo sviluppo delle NTS è fondamentale.
NTS: Introduzione alle competenze non-tecniche
La Scienza della Complessità e la Gestione dei Flussi di Lavoro
I sistemi sanitari, e in particolare le case di riposo, sono sistemi complessi e dinamici. La scienza della complessità offre un quadro di riferimento per comprendere e gestire l'erogazione di cure di alta qualità e più sicure. Il flusso di lavoro clinico, definito come la sequenza di passaggi associati alla gestione dell'assistenza sanitaria ("chi, cosa, quando, dove, per quanto tempo e in quale ordine" di ciascuna attività), raramente procede in modo lineare. Le attività possono essere interrotte, eseguite simultaneamente o essere interdipendenti da altri compiti o figure professionali.
La misurazione del flusso di lavoro clinico è essenziale per migliorare la qualità e la sicurezza. Una corretta organizzazione del lavoro a turni degli operatori sanitari è fondamentale per garantire un'assistenza continua, che includa anche il lavoro notturno.
Ruolo della Leadership e della Gestione del Rischio
La leadership all'interno di una casa di riposo gioca un ruolo cruciale nel promuovere una cultura della sicurezza. I responsabili sanitari e gli amministratori hanno la responsabilità di implementare politiche e procedure efficaci, garantire la formazione continua del personale, investire in risorse adeguate e promuovere un ambiente in cui gli errori possano essere segnalati e analizzati senza timore di ritorsioni. La gestione del rischio, intesa come un processo proattivo di identificazione, valutazione e mitigazione dei potenziali pericoli, è un elemento chiave per garantire la sicurezza dei residenti.
Requisiti Strutturali e di Personale per le Case di Riposo
Per garantire un elevato standard di cura e sicurezza, le case di riposo devono rispettare specifici requisiti strutturali e di personale.
Requisiti per il Rimborso Medicare (Esempio Statunitense, ma con principi applicabili)
Sebbene i requisiti specifici possano variare a seconda delle normative nazionali e regionali, è utile considerare gli standard stabiliti da enti come il Centers for Medicare & Medicaid Services (CMS) negli Stati Uniti. Questi requisiti spesso includono:
- Un infermiere diplomato in loco per un numero definito di ore al giorno, 7 giorni su 7.
- La presenza di un infermiere diplomato o di un infermiere professionale/pratico con licenza, 24 ore su 24, 7 giorni su 7.
- Un numero sufficiente di assistenti infermieristici certificati per fornire assistenza ai residenti 24 ore su 24, 7 giorni su 7.
- Un assistente sociale a tempo pieno se la struttura supera un certo numero di posti letto.
- Un direttore medico e un amministratore abilitato di casa per anziani.
- Personale qualificato per fornire programmi ricreativi, terapisti della riabilitazione e dietisti.
- Medici, farmacisti, dentisti e servizi pastorali disponibili al bisogno.
È importante notare che le normative sono in continua evoluzione. Ad esempio, nel 2024, il CMS ha pubblicato requisiti minimi di personale per le strutture di assistenza a lungo termine, implementando un requisito minimo per il personale delle case di cura negli Stati Uniti, con un periodo di attuazione scaglionato.
Servizi Aggiuntivi
Le case di riposo possono offrire una gamma di servizi aggiuntivi per rispondere alle esigenze complesse dei residenti, tra cui:
- Servizi medici specializzati (oftalmologici, otorinolaringoiatrici, neurologici, psichiatrici, psicologici).
- Terapia endovenosa (EV).
- Nutrizione enterale tramite sondini per l'alimentazione.
- Trattamento con ossigeno a lungo termine o con supporto ventilatorio.
- Unità di cure speciali (es. per pazienti con malattia di Alzheimer o cancro).
- Pianificazione di eventi ricreativi di gruppo e scelta di attività ricreative personalizzate, specialmente per i residenti con compromissione cognitiva o costretti a letto.
- Servizi personali.
Considerazioni Specifiche per le Case di Riposo
Le case di riposo ospitano circa 1,3 milioni di residenti in Italia (dati del 2020), con circa 1,6 milioni di posti letto disponibili. La maggior parte dei residenti necessita di assistenza specializzata o di terapia riabilitativa quotidiana e deve essere ammessa entro 30 giorni da un ricovero ospedaliero di almeno 3 giorni (con possibili esenzioni).
Fattori di Rischio per il Trasferimento in Residenza Assistenziale
Diversi fattori possono portare alla necessità di trasferimento in una casa di riposo, tra cui:
- Età avanzata.
- Vivere da soli.
- Incapacità di provvedere ai propri bisogni.
- Immobilità.
- Compromissione dello stato mentale (es. demenza).
- Incontinenza.
- Mancanza di supporto sociale o informale.
- Povertà.
- Sesso femminile (spesso dovuto a una maggiore aspettativa di vita).
Potenziali Benefici e Problemi per i Residenti
I potenziali benefici per i residenti includono un aumento della socializzazione, incoraggiamento nutrizionale, esercizio fisico e accesso alle cure infermieristiche, con un aiuto nell'aderenza ai regimi farmacologici. Tuttavia, esistono anche potenziali problemi, come l'impossibilità di lasciare la struttura, visitatori non frequenti e, purtroppo, il rischio di abusi o negligenze.
La compromissione delle abilità primarie può manifestarsi attraverso malnutrizione, perdita di peso, lesioni da pressione, stipsi, infezioni, depressione e polifarmacoterapia.
Il manuale medico per case di riposo deve quindi integrare le conoscenze teoriche sulla gestione del rischio clinico con le specifiche esigenze e sfide poste dall'assistenza agli anziani in un contesto residenziale, ponendo la sicurezza e il benessere del residente al centro di ogni pratica assistenziale.

