Intervento Palliativo al Seno: Un Approccio Multidisciplinare per la Cura e il Benessere della Paziente
Negli ultimi anni è cresciuta la consapevolezza da parte delle pazienti affette da tumore al seno di quanto sia importante rivolgersi a un centro specializzato che garantisca un approccio multidisciplinare e una presa in carico completa. Le opzioni di cura per il tumore alla mammella dipendono essenzialmente dallo stadio della malattia e dalla natura del carcinoma mammario, ma anche l’età e lo stato di salute della paziente ovviamente giocano un ruolo importante. Personalizzare i percorsi di diagnosi e cura vuol dire tenere conto di tutti questi elementi e anche della sfera psicologica e dei bisogni personali, familiari e lavorativi delle pazienti. Non si tratta di un supporto secondario, ma di primaria importanza, soprattutto dopo un eventuale intervento chirurgico o durante la chemioterapia: dall’aspetto nutrizionale a quello psico-oncologico, dalla riabilitazione post-intervento ai corsi di attività fisica e alla consulenza sulla sfera sessuale.
La Breast Unit: Un Centro di Eccellenza per la Cura del Tumore al Seno
La Breast Unit rappresenta un modello organizzativo fondamentale nella gestione del tumore al seno. È un gruppo di medici, infermieri, tecnici, psicologi e operatori socio sanitari specializzati nel trattamento del tumore al seno. I professionisti hanno competenze differenti tra loro: per questo si parla di “presa in carico globale” della donna lungo tutto il percorso diagnostico e terapeutico. Affidarsi alla Breast Unit significa avere un team di specialisti dedicati, che operano secondo i più alti standard europei, senza dover personalmente andare alla ricerca di chirurgo, oncologo e di tutte le altre figure che la cura richiede. I professionisti non lavorano fisicamente nello stesso luogo, ma si incontrano una volta alla settimana per confrontarsi sui casi e aggiornarsi. Il responsabile del percorso è Dante Palli, direttore della Chirurgia generale ad indirizzo senologico.

Dalla Diagnosi alla Cura: Il Percorso della Paziente
La Diagnosi Precoce: Fondamento della Cura
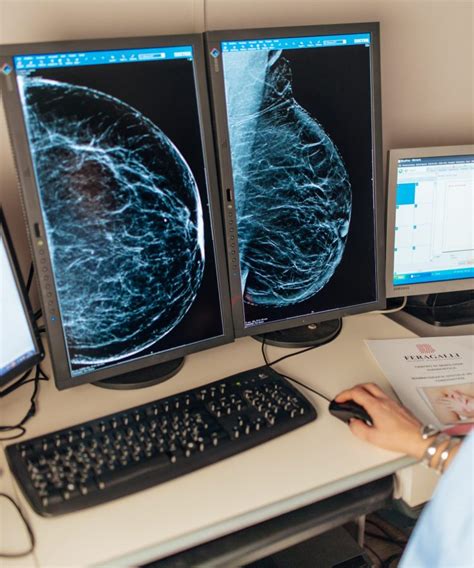
La diagnosi di tumore della mammella è solitamente radiologica. Gli esami strumentali (mammografia, ecografia e risonanza magnetica) richiedono elevata qualità. La mammografia (con raggi x, attualmente in dose molto bassa) si riserva per lo più alle donne sopra i 40 anni, mentre l’ecografia (con ultrasuoni) è un esame complementare al primo. Entrambe possono guidare il medico radiologo nell’eseguire manovre mini-invasive in anestesia locale, come ago aspirato o biopsia, per il prelievo di cellule o frammenti di tessuto da sottoporre all’anatomo-patologo. A Niguarda è in uso la mammografia con tomosintesi, una mammografia tecnicamente avanzata, con visualizzazione di multiple immagini (3D): un passo avanti per l’accuratezza diagnostica e la diagnosi precoce del tumore della mammella. A Niguarda è in dotazione un’apparecchiatura mammografica che sotto guida stereotassica, anche su lesioni visibili solo nelle acquisizioni di tomosintesi, consente d’eseguire ambulatorialmente, in modo mininvasivo la microbiopsia vacuum-assisted delle lesioni non palpabili (core biopsy). All'anatomia Istologia Patologica e Citogenetica afferisce il materiale citologico e istologico utile alla diagnosi.
I protocolli per lo screening del tumore della mammella sono indirizzati a donne di età 50-69 anni e prevedono la mammografia bilaterale ogni due anni. Di recente è stato decretato l'ampliamento su tutto il territorio regionale della fascia di età-target (45-74 anni) per lo screening.
La Visita con il Chirurgo Senologo
Con la comunicazione della diagnosi inizia il percorso dedicato alla cura del tumore al seno. Il chirurgo senologo decide quale intervento è più indicato. Al termine della visita sono fissate data e sede del prericovero. A volte prima dell’intervento si fa un ulteriore controllo, che in gergo viene chiamato “mappatura ecografica o mammografica” e viene eseguito dal radiologo in presenza del chirurgo che poi eseguirà l'intervento.
La Gestione del Percorso: Il Ruolo del Case Manager
Il case manager è l’infermiera di riferimento e supporto per la donna e i suoi familiari durante il percorso individuale di cura. Garantisce continuità e coordinamento del percorso assistenziale fungendo da anello di congiunzione con tutti i membri del team.
Il Supporto del Medico Nucleare
In caso di piccoli tumori non palpabili, è previsto un ulteriore controllo, la “mappatura ecografica o mammografica”. È eseguita dal radiologo con l’ausilio del medico nucleare, il quale inietta nella mammella da operare una piccola dose di un farmaco “tracciante”. Una sonda che capta il tracciante guiderà poi il chirurgo nel punto preciso in cui si trova il nodulo da asportare. L’intervento del medico nucleare è inoltre fondamentale per la procedura della ricerca radioguidata del linfonodo sentinella (LS).
Il Prericovero
Il case manager e il personale infermieristico dedicato accolgono la paziente per gli accertamenti preliminari, come:
- Esami del sangue
- Elettrocardiogramma
- Radiografia del torace
- Visita del chirurgo senologo
- Visita dell’anestesista
- Colloquio con la psicologa
- Eventuali visite specialistiche
Le Opzioni Chirurgiche
La terapia per il tumore del seno si appoggia su tre pilastri: intervento chirurgico, terapia farmacologica e radioterapia. La scelta dipende principalmente dallo stadio della malattia. Se il tumore si trova nella fase iniziale, l’obiettivo della terapia è principalmente curativo. Elemento importante della terapia è l’intervento chirurgico. Non tutte le pazienti necessitano di tutte le terapie ma spesso vi sono più opzioni valide. Si consiglia di analizzare a fondo tutte le diverse possibilità terapeutiche insieme al proprio medico in modo da comprenderle bene e poi scegliere la cura più adatta in base al proprio caso specifico.
L'Intervento Chirurgico: Rimozione del Tumore
Il chirurgo senologo discute con la paziente il tipo di intervento più appropriato in funzione del tipo, della localizzazione, delle dimensioni e dell’eventuale diffusione del tumore.
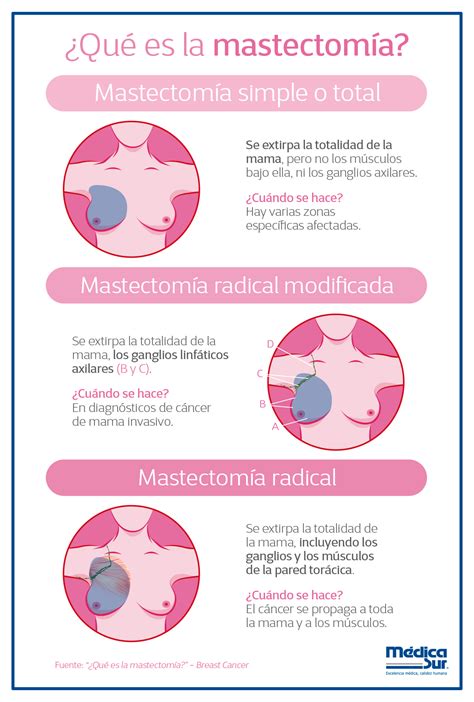
- Resezione parziale/quadrantectomia: Consiste nell’asportazione del tumore con un’area di tessuto circostante. Se l’asportazione è ampia o in posizioni particolari può essere associata a un rimodellamento da parte del chirurgo plastico. Il tessuto rimosso è inviato in laboratorio per l’esame istologico al microscopio. Alla chirurgia conservativa segue generalmente una radioterapia.
- Mastectomia: Consiste nell’asportazione di tutta la mammella. L’asportazione completa della mammella (mastectomia) comporta invece la rimozione dell’intera ghiandola mammaria e se necessario anche la cute e il complesso areola-capezzolo. Una procedura che viene utilizzata sempre meno rispetto all’intervento conservativo del seno.
La Chirurgia Plastica e Ricostruttiva
Dopo una mastectomia è possibile sottoporsi a un intervento di ricostruzione della mammella dopo un consulto con un chirurgo plastico: questo ulteriore step in sala operatoria non ha ripercussioni sulla possibilità di guarigione. In caso di mastectomia è sempre offerta la possibilità di un intervento ricostruttivo: l’obiettivo è quello di raggiungere la simmetria massima tra le due mammelle, con il ripristino dei loro volumi e del complesso areola capezzolo, attraverso le più innovative tecniche di chirurgia plastica. Anche in questo caso esistono varie soluzioni e saranno l’esperienza del chirurgo senologo e del chirurgo plastico ad accompagnare la paziente nella scelta per ottenere il miglior risultato estetico stabile nel tempo: la ricostruzione può avvenire con un espansore, con una protesi o con un lembo di tessuto cutaneo-muscolare prelevato dal torace o dall’addome. Talvolta, il chirurgo plastico potrebbe proporre di rimodellare anche la mammella sana per mantenere una buona estetica e simmetria.
La Gestione dei Linfonodi Ascellari
L’ascella contiene circa 20 linfonodi, anche se il numero esatto varia da persona a persona. Verificare chirurgicamente lo stato dei linfonodi del cavo ascellare omolaterale aiuta a conoscere l’estensione della malattia tumorale e insieme alle caratteristiche del tumore, contribuisce a definire il programma terapeutico più adatto.
- Biopsia del linfonodo sentinella: Prima dell’intervento di asportazione del tumore, alla paziente viene iniettata una sostanza colorante o radiotracciante, allo scopo di identificare facilmente il linfonodo più vicino al tumore da asportare per questo tipo di biopsia, che mira a valutare la possibile diffusione delle cellule tumorali a livello linfonodale. In alcuni casi (pochi linfonodi coinvolti, possibilità di effettuare una radioterapia dopo la chirurgia), l’intervento può essere limitato alla biopsia del linfonodo sentinella, ma qualora l’esame istologico (intraoperatorio o definitivo) dimostri la presenza di cellule tumorali nel linfonodo sentinella, può essere necessaria la dissezione ascellare.
- Dissezione (o svuotamento) ascellare: Consiste nell’asportazione di tutti i linfonodi. Si esegue quando la diffusione della malattia ai linfonodi è dimostrata clinicamente o istologicamente. In alcuni casi anche se i linfonodi sono coinvolti dall’inizio, la dissezione ascellare può essere limitata alla rimozione di un numero minore di linfonodi.
Cos’è un linfonodo sentinella e come si identifica?
Tecnologie Innovative in Chirurgia
L’intervento deve essere realizzato da un chirurgo di grande esperienza in grado di stabilire qual è il miglior approccio per ogni paziente nell’intento di rimuovere tutte le cellule tumorali, mantenendo, però, una buona immagine corporea. A tal fine, anche la tecnologia è importante. Oltre alla biopsia del linfonodo sentinella, vanno citate la centratura radioguidata di un tumore non palpabile e la radioterapia intraoperatoria. Quando il tumore è ancora molto piccolo e non palpabile, affinché possa essere asportato con successo è necessario che sia ‘centrato’, vale a dire reso identificabile mediante iniezione di una sostanza a base di carbone vegetale. Con la radioterapia intraoperatoria la mammella viene irradiata durante l’intervento chirurgico.
Le Terapie Oncologiche Adiuvanti e Neoadiuvanti
Dopo circa 20 giorni dall'intervento - il tempo necessario per avere il referto istologico - la donna viene presa in carico dal medico oncologo, che la seguirà per tutta la durata delle cure e dei controlli. In questa nuova fase del percorso la donna afferisce al day hospital oncologico. Il medico può richiedere in questa fase esami aggiuntivi; a seguito della discussione del gruppo multidisciplinare, potrà proporre una terapia oncologica adiuvante: è importante sottolineare che ogni cura viene scelta mettendo sempre al centro l’attenta valutazione dello stato di salute della donna. Lo scopo delle terapie oncologiche è quello di prevenire eventuali future ricadute, perché vanno a colpire le cellule tumorali rimaste nell’organismo dopo l’intervento chirurgico di asportazione.
Percorsi Neoadiuvanti e Adiuvanti Personalizzati
È possibile personalizzare i percorsi di cura delle pazienti con tumore mammario, in particolare quello HER2 positivo, con trattamenti neoadiuvanti e adiuvanti. Per le pazienti che alla diagnosi hanno un tumore di dimensioni superiori al centimetro e/o coinvolgimento dei linfonodi ascellari, l’effettuazione di una terapia medica prima dell’intervento chirurgico (neoadiuvante) offre un beneficio importante. Inoltre, in caso di residuo tumorale dopo terapia neoadiuvante e chirurgia, la terapia post-chirurgica può essere diversificata in funzione del rischio di ricaduta. Alcuni studi hanno rilevato che le pazienti trattate con questo nuovo algoritmo terapeutico, che prevede terapie neoadiuvanti e adiuvanti, hanno ottenuto una riduzione del rischio di recidiva o morte del 50% rispetto alle pazienti trattate con quello che fino ad oggi è stato lo standard di cura. A volte può essere necessario somministrare le terapie oncologiche prima dell'intervento chirurgico: quando il tumore è troppo esteso per essere asportato radicalmente, quando si vuole cercare di evitare una mastectomia (terapie “neo-adiuvanti”) o quando il tumore ha determinate caratteristiche biologiche (HER positivo o triplo negativo).
Chemioterapia: Un Approccio Sistemico
La chemioterapia prevede la somministrazione di farmaci antitumorali (citostatici) con lo scopo di inibire la proliferazione delle cellule cancerose. Per aumentare l’efficacia della terapia, spesso si ricorre alla combinazione di più farmaci citostatici che agiscono con differenti meccanismi d’azione e caratterizzati da diverso profilo di tossicità (polichemioterapia). A differenza della radioterapia, la chemioterapia agisce in modo sistemico e quindi ha effetto su tutto l’organismo e può così contrastare la comparsa di possibili metastasi a distanza. La somministrazione della chemioterapia avviene perlopiù tramite infusione a livello ambulatoriale, poco frequente l’impiego di regimi orali. I farmaci chemioterapici, generalmente somministrati per via endovenosa (più raramente per via orale), impediscono la riproduzione delle cellule tumorali. Non riuscendo a distinguere fra queste e le cellule “buone” dell’organismo, possono causare alcuni effetti collaterali, come la caduta dei capelli, nausea e vomito, stanchezza, perdita dell’appetito, stomatite, abbassamento dei globuli rossi, dei globuli bianchi e delle piastrine. Gli effetti variano da persona a persona e a seconda della terapia utilizzata; nella maggioranza dei casi, anche se debilitanti, sono ben gestibili con le terapie di supporto e si esauriscono in genere con la fine del trattamento. La chemioterapia può essere proposta in alcuni casi specifici prima della chirurgia (per esempio quando il tumore al seno è esteso e non asportabile, coinvolga i linfonodi o aderisca ai muscoli del torace). La chemioterapia prima dell’operazione chirurgica è indicata anche nei casi di carcinoma infiammatorio della mammella.
Radioterapia: Precisione e Potenza
La radioterapia viene solitamente eseguita dopo l’intervento chirurgico per l’asportazione del cancro alla mammella e ha l’obiettivo di distruggere le possibili cellule neoplastiche residue grazie a radiazioni. Viene irradiata solo un’area circoscritta con precisione, così da non danneggiare gli organi circostanti. La radioterapia è raccomandata dopo interventi chirurgici conservativi, dopo mastectomia per tumore con diametro superiore ai 5 centimetri o quando le cellule neoplastiche del carcinoma mammario sono presenti in molti linfonodi. La radioterapia impiega fasci di raggi X ad alta energia e precisione per neutralizzare le cellule tumorali residue dopo l’intervento. La durata complessiva del trattamento può variare dalle tre alle sei settimane in relazione alla tipologia del singolo caso. È compito dell’oncologo radioterapista, in occasione della prima visita, spiegare alla paziente la modalità, la tempistica e gli effetti collaterali acuti e tardivi del trattamento radiante che, di norma, viene eseguito in regime ambulatoriale. La radioterapia è preceduta da una simulazione del trattamento tramite una TAC di centratura senza mezzo di contrasto: questo si rende necessario per permettere di identificare con cura il bersaglio da irradiare e tutti gli organi e tessuti sani che dovranno invece essere risparmiati dalle radiazioni. Al termine, con un piccolo ago e dell'inchiostro di china, saranno tatuati piccoli punti permanenti che consentiranno la riproducibilità quotidiana del posizionamento e della centratura. Il trattamento radioterapico non è doloroso, la seduta dura in media 10-15 minuti; l’erogazione vera e propria delle radiazioni è di pochi secondi, il resto del tempo è necessario per individuare un posizionamento corretto. Si effettua tutti i giorni dal lunedì al venerdì esclusi festivi, solitamente per 5-6 settimane consecutive; esistono tecniche che prevedono frazionamenti diversi e periodi più brevi (1 o 3 settimane). Durante la seduta la donna è supina sul lettino a petto nudo e posizionata come nella simulazione, costantemente monitorata con una telecamera a circuito chiuso. Al termine la paziente può tranquillamente tornare alle sue attività senza alcun rischio per sé o per gli altri: non è “radioattiva” né contagiosa. La radioterapia può causare una sensazione di bruciore alla pelle paragonabile a quella provocata da una scottatura solare. La radioterapia non fa perdere i capelli.
Ormonoterapia: Bloccare gli Estrogeni
Per le pazienti con tumore al seno positivo ai recettori ormonali è indicata la terapia ormonale. La terapia ormonale può avere inizio dopo l’operazione di asportazione del cancro alla mammella. È importante assumere i farmaci in maniera sistematica, sempre sotto la guida di un medico specializzato, affinché la terapia risulti efficace. Possono beneficiare della terapia ormonale le pazienti affette da un carcinoma tumorale che esprimono i recettori degli estrogeni e quindi sono potenzialmente sensibili a una stimolazione da parte degli ormoni. I trattamenti ormonali vengono differenziati per le pazienti in pre-menopausa e post-menopausa. Circa i 2/3 dei tumori della mammella risentono della presenza di estrogeni nel nostro organismo, pertanto un’arma efficace è l’utilizzo di farmaci che bloccano l’attività degli estrogeni. Questi farmaci si somministrano per via orale, generalmente per 5 anni dopo l’intervento chirurgico. I loro effetti collaterali sono in genere minori di quelli dovuti alla chemioterapia; i più frequenti sono: dolori osteoarticolari, maggior facilità all’osteoporosi, ispessimento dell’endometrio, tromboflebiti, sintomi menopausali (caldane/vampate, lievi sbalzi d’umore, lieve aumento di peso).
Terapie Mirate: Farmaci di Precisione
Le terapie mirate acquistano sempre più importanza nella cura del tumore al seno. Uno degli approcci più recenti per battere il cancro, incluso quello al seno, si basa sull'individuazione di specifiche mutazioni che guidano la proliferazione delle cellule maligne. L’obiettivo è bloccare la crescita del tumore sviluppando farmaci in grado di interferire con le molecole che le cellule tumorali esprimono in maniera caratteristica. Farmaci che abbiano cioè un target preciso e non agiscano in modo indiscriminato su tutte le cellule che si moltiplicano velocemente. Utilizzano farmaci mirati, che colpiscono in particolare i recettori chiave presenti in alcuni tumori mammari. Sono pertanto efficaci solo in caso di tumori che presentano determinate caratteristiche; a differenza della chemioterapia, colpiscono in modo specifico le cellule tumorali, riducendo così il rischio di effetti collaterali.
Terapie Anti-HER2
In caso di tumore al seno HER2 positivo, le pazienti ricevono un anticorpo che si lega in modo mirato all’HER2. Bloccando il recettore, le cellule tumorali non ricevono più alcun segnale di crescita e quindi non possono più continuare a dividersi e muoiono. Inoltre, il sistema immunitario riconosce le cellule tumorali segnati con gli anticorpi come dannose e può distruggerle. L’effetto dell’anticorpo può essere intensificato combinandolo con un secondo anticorpo (doppio blocco con anticorpi). Questo secondo anticorpo si lega anche al recettore HER2, ma in un altro punto. In questo modo la trasmissione del segnale di crescita del tumore viene impedita in modo ancora più efficace. La somministrazione degli anticorpi anti-HER2 avviene solitamente per iniezione e in combinazione con una chemioterapia. La terapia con anticorpi anti-HER2 è generalmente ben tollerata; gli effetti collaterali più frequentemente riportati sono diarrea o sintomi analoghi all’influenza.
Inibitori dell’Angiogenesi
Con la parola “angiogenesi” si indica la formazione di nuovi vasi sanguigni. Come tutte le cellule, anche quelle tumorali necessitano di ossigeno e sostanze nutritive. A partire da una determinata dimensione, il tumore forma vasi sanguigni propri, producendo un fattore di crescita dell’endotelio vascolare VEGF (dall’inglese “Vascular Endothelial Growth Factor”). Il segnale emesso dal VEGF provvede alla crescita di nuovi vasi sanguigni diretti al tumore. I farmaci inibitori dell’angiogenesi bloccano la formazione di nuovi vasi sanguigni verso il tumore e i vasi già presenti regrediscono. Per questo tipo di terapia per il tumore al seno viene utilizzato un anticorpo che si lega al fattore VEGF. In questo modo viene ridotto l’approvvigionamento al tumore e la sua crescita viene frenata. Questa terapia avviene sempre in combinazione con una chemioterapia ed è indicata solo in presenza di tumori al seno metastatizzati. In alcune pazienti si può riscontrare un aumento della pressione sanguigna, motivo per cui è necessario monitorare la pressione regolarmente.
Inibitori di CDK4/6
Le CDK (in inglese “cyclin-dependent kinases”, chinasi ciclina dipendente) sono proteine presente all’interno della cellula che regolano la crescita cellulare. Soprattutto nei tumori al seno positivi ai recettori ormonali, queste proteine manifestano un’attività più elevata nelle cellule tumorali e portano così alla crescita incontrollata del tumore. I cosiddetti inibitori di CDK4/6 sono principi attivi in grado di bloccare le CDK e in questo modo la crescita delle cellule tumorali. Questa terapia con CDK4/6 avviene solitamente in combinazione con una terapia ormonale. Poiché ciò può provocare un calo dei globuli bianchi durante la terapia, è necessario controllare regolarmente l’emocromo.
PARP-inibitori
I cosiddetti PARP-inibitori sono un’altra opzione terapeutica. “PARP” sta per “Poli ADP-ribosio polimerasi” ed è un enzima prodotto dal corpo in grado di riparare i danni subiti dal DNA. I PARP-inibitori sfruttano questo principio attivo inibendo il meccanismo di riparazione nelle cellule tumorali. Se i danni al DNA non possono essere riparati da un altro meccanismo, anche queste moriranno automaticamente.
Immunoterapia: Sfruttare il Sistema Immunitario
La ricerca scientifica studia da tempo come combattere le forme di cancro stimolando una risposta del sistema immunitario del paziente e si registrano progressi notevoli nell’ambito dell’immunoterapia. Una cura che permette al sistema immunitario di riconoscere le cellule cancerose e combatterle da solo eliminando la protezione con cui le cellule tumorali possono evitare un attacco da parte del sistema immunitario. In genere il sistema immunitario è in grado di riconoscere le cellule tumorali e combatterle in modo mirato, ma alcune cellule cancerose possono eludere questo meccanismo di difesa permettendo al tumore di crescere. Specifici anticorpi (inibitori dei checkpoint) impediscono questa comunicazione errata fra tumore e sistema immunitario rendendo le cellule cancerose nuovamente visibili al sistema immunitario e quindi suscettibili di essere attaccate da quest’ultimo. In questo modo le cellule tumorali non possono più “comunicare in modo errato” con le cellule del sistema immunitario e quindi le difese del corpo possono riprendere la loro azione contro il tumore. L’idea di fondo è che non è una terapia esterna a raggiungere un successo terapeutico, ma è piuttosto l’immunoterapia oncologica a supportare, tramite specifici farmaci, il sistema di difesa del corpo stesso nella lotta contro il cancro. Tale terapia permette al sistema immunitario di riconoscere le cellule cancerose e combatterle da solo, sicché essa è una sorta di strumento per l’auto-aiuto.
Supporto Olistico alla Paziente
Il Supporto Psicologico
Mantenere un equilibrio e un benessere psicologico mentre si affronta un tumore al seno è una sfida. Condividere le intense emozioni provate, i dubbi e i pensieri che emergono durante il percorso, può essere molto utile, sia con i medici di riferimento sia con le persone che si sentono vicine. In questo momento così faticoso anche il supporto psicologico può aiutare: darà voce ai pensieri della paziente, offrendo uno spazio in cui esternare le paure, per renderle così meno pressanti e più comprensibili.
Il Gruppo di Auto Mutuo Aiuto
È un gruppo di persone con un vissuto molto simile a quello della paziente, con le quali condividere storie ed emozioni. Confrontarsi e ascoltare l’esperienza di altre può aiutare ad accettare il cambiamento del corpo e ad affrontarlo addirittura in modo positivo, vincendo la paura di toccare argomenti delicati. I gruppi di auto-mutuo-aiuto si riuniscono periodicamente e sono condotti con la supervisione delle psicologhe.
La Riabilitazione e le Attività Complementari
In caso di linfoadenectomia ascellare o si hanno problemi di mobilizzazione degli arti superiori, è proposta una valutazione fisiatrica. La riabilitazione motoria è un momento importante per il completo recupero funzionale, oltre che per prevenire il “braccio grosso” (linfedema), nei casi in cui è stata eseguita una linfoadenectomia ascellare completa. Durante il ricovero la fisioterapista è presente per le prime indicazioni post operatorie. Il drenaggio e i punti di sutura non sono una controindicazione al movimento e alle normali attività quotidiane; la radioterapia non è un impedimento all’esecuzione degli esercizi consigliati. Ginnastica acquatica, yoga, tam the, massaggi shiatsu: attività di supporto e terapie non convenzionali, volte al benessere sia fisico sia mentale, vengono offerte a tutte le pazienti grazie ai professionisti dell'AMOP (Associazione piacentina malato oncologico). È importante affrontare consapevolmente e condividere il periodo di instabilità fisica ed emotiva che spesso la malattia e le terapie portano con sé.

Considerazioni Importanti e Diritto di Scelta
La scelta della terapia giusta è importante. È importante valutare bene il rapporto fra le possibilità di guarigione e gli effetti collaterali, una precauzione che interessa soprattutto le donne con un tumore al seno in fase molto avanzata. In ogni caso, le persone ammalate hanno il diritto in qualunque momento di rifiutare una terapia. Se e in che misura si verificano degli effetti collaterali durante una terapia per il tumore al seno varia molto da persona a persona e non è prevedibile. Negli ultimi anni sono stati sviluppati numerosi farmaci contro il tumore che hanno meno effetti collaterali; inoltre, a disposizione del medico ci sono farmaci efficaci che possono prevenire o alleviare tali effetti. Pertanto, le persone ammalate dovrebbero parlare apertamente con il proprio medico di qualunque effetto collaterale. Le terapie per il tumore al seno possono ridurre la capacità di procreare. Poiché sono a disposizione diversi metodi in grado di tutelare la fertilità, è necessario comunicare al proprio medico l’intenzione di avere figli prima di iniziare la terapia.
La Recidiva e i Controlli Periodici
Una volta terminati i trattamenti adiuvanti, inizia un percorso di controlli periodici chiamato follow-up. La frequenza degli accertamenti e gli esami da eseguire possono variare da persona a persona, comunque devono comprendere: una mammografia ed ecografia mammaria annuali e una visita medico-oncologica ogni 6 mesi per i primi 5 anni e annuale nei successivi. In una percentuale di donne, fortunatamente sempre minore, la malattia si può ripresentare. Anche in questi casi esistono diverse opzioni terapeutiche efficaci (chemioterapia, terapia ormonale o terapie mirate unitamente a chirurgia), che vengono valutate caso per caso dal gruppo multidisciplinare insieme alla paziente.
Medicina Alternativa e Complementare
Con il termine “medicina alternativa” si fa riferimento a una varietà di metodi di trattamento dal campo della naturopatia (omeopatia, medicina ayurvedica) o della medicina tradizionale cinese (agopuntura, massaggi). La medicina alternativa, però, fa anche uso di metodi terapeutici psicologici (tecniche di rilassamento, meditazione). Molte pazienti sentono il desiderio di affrontare il tumore al seno in modo attivo e di affidarsi a metodi di medicina alternativa. Questi metodi non possono curare il tumore, ma possono integrare le terapie della medicina convenzionale, alleviando gli effetti collaterali della terapia vera e propria e aumentando il benessere della persona. Tuttavia, alcune misure alternative possono comportare anch’esse effetti indesiderati o di interazione farmacologica e quindi alla compromissione dell’efficacia della terapia.
Genetica e Rischio Familiare
Si stima che il 5-10% delle persone, donne e molto più raramente uomini, con tumore della mammella abbia dalla nascita nel proprio DNA una mutazione che comporta un alto rischio di sviluppare tale neoplasia nel corso della vita. I geni maggiormente coinvolti si chiamano BRCA1 e BRCA2.
Il Tumore al Seno e la Percezione della Femminilità
Le neoplasie mammarie si differenziano dalle altre patologie neoplastiche poiché attivano vissuti emotivi, sovente faticosamente gestibili, legati al cambiamento della percezione della propria femminilità. La chirurgia plastica e la ricostruzione mammaria giocano un ruolo cruciale nel supportare le pazienti in questo aspetto.
Studi Clinici e Ricerca
Grazie alla ricerca intensiva, vengono sviluppati nuovi farmaci contro il cancro che vengono poi testati in studi clinici. La partecipazione a tali studi è aperta anche alle pazienti affette da tumore al seno.
L'Importanza del Rapporto Medico-Paziente
Le informazioni presenti nel sito devono servire a migliorare, e non a sostituire, il rapporto medico-paziente. Tutti i diritti sono riservati. Le informazioni presenti nel sito devono servire a migliorare, e non a sostituire, il rapporto medico-paziente. Tutti i diritti sono riservati.
tags: #intervento #palliativo #al #seno

