Encefalomielite Mialgica/Sindrome da Stanchezza Cronica: Una Malattia Complessa e Incompresa
La sindrome da stanchezza cronica (CFS), conosciuta anche come encefalomielite mialgica/sindrome da affaticamento cronico (ME/CFS), è una condizione medica grave, cronica e invalidante, riconosciuta dall'Organizzazione Mondiale della Sanità. Essa si manifesta con un'estrema e persistente fatica che non trova spiegazione in alcuna altra condizione medica sottostante. Questa stanchezza, spesso descritta come debilitante, compromette significativamente la qualità della vita, interferendo con le attività quotidiane, lavorative, educative e sociali. Non si tratta di una semplice spossatezza passeggera, ma di una malattia complessa, ancora in gran parte incompresa, che colpisce principalmente soggetti adulti tra i 20 e i 50 anni, con una maggiore incidenza nelle donne giovani e di mezza età, sebbene possa manifestarsi in individui di ogni età.

I Sintomi Debilitanti della ME/CFS
I sintomi della ME/CFS sono molteplici, spesso sovrapposti ad altre patologie, rendendo la diagnosi un percorso complesso. La stanchezza perenne è il sintomo cardinale, non alleviata dal riposo e spesso peggiorata da sforzi fisici o mentali minimi. Questa astenia grave può manifestarsi fin dal risveglio e persistere per tutta la giornata.
Accanto alla stanchezza, si riscontra una vasta gamma di altri sintomi correlati, tra cui:
- Disturbi del sonno: Sonnolenza continua e sonno non ristoratore, che lascia il paziente stanco anche dopo aver dormito.
- Dolore diffuso: Dolori muscolari (mialgie) e articolari diffusi in tutto il corpo, spesso senza un riscontro clinico evidente di infiammazione o danno. Anche la cefalea è un sintomo comune, qualitativamente diversa da quella precedentemente sperimentata dal paziente.
- Disturbi cognitivi: Difficoltà di concentrazione e di memoria, talvolta definite "nebbia cerebrale", che impattano negativamente sulle capacità cognitive.
- Sintomi neuroimmunologici: Faringodinia (mal di gola), linfoadenopatia cervicale o ascellare (ingrossamento dei linfonodi), malessere generale, spesso accompagnato da nausea o vertigini.
- Post-Exertional Malaise (PEM): Questo è un sintomo distintivo della ME/CFS, che descrive un peggioramento marcato e prolungato dei sintomi dopo sforzi anche minimi. Camminare per pochi minuti, svolgere attività domestiche leggere o persino una conversazione telefonica possono scatenare spossatezza, mal di testa, indolenzimento muscolare, dolori ossei e vertigini che possono durare giorni o settimane.
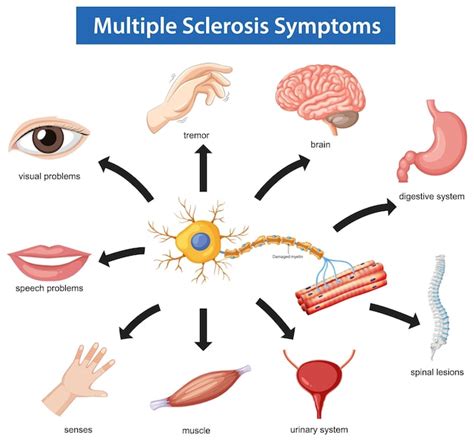
La gravità dei sintomi può variare da lieve a grave. Nei casi lievi, i soggetti possono riuscire a svolgere attività quotidiane, seppur con difficoltà. Nelle forme moderate, le attività quotidiane diventano un'impresa, con difficoltà nel lavoro o nello studio. Nei casi più gravi, anche i gesti più semplici come spazzolarsi i denti possono diventare estremamente faticosi, portando all'allettamento e alla necessità di una sedia a rotelle per gli spostamenti. È fondamentale sottolineare che i sintomi sono reali e spesso invalidanti, e la malattia non deve essere confusa con la simulazione di malattia.
Diagnosi: Un Percorso di Esclusione Complesso
Attualmente, non esiste un esame specifico in grado di diagnosticare la ME/CFS. La diagnosi si basa principalmente sull'esclusione di altre patologie che presentano sintomi simili. Questo processo diagnostico, sebbene rigoroso, può essere lungo e frustrante per i pazienti.
Gli specialisti effettuano una serie di esami di laboratorio per escludere cause alternative dei sintomi, come:
- Condizioni ormonali: Disturbi della tiroide o delle ghiandole surrenali.
- Malattie autoimmuni: Come l'artrite reumatoide.
- Infezioni: Esclusione di infezioni attive o pregresse che potrebbero spiegare la sintomatologia.
- Anemia e alterazioni elettrolitiche.
- Malattie renali ed epatiche.
- Disturbi del sonno non correlati alla ME/CFS.

La diagnosi di ME/CFS viene posta quando i sintomi persistono per almeno sei mesi consecutivi e nessun'altra condizione medica, compresi gli effetti collaterali di alcuni farmaci, può spiegare la debolezza e gli altri sintomi presenti. Nel 2015, l'Institute of Medicine (ora Health and Medicine Division of The National Academies of Sciences, Engineering, and Medicine) ha proposto un nuovo nome per questo disturbo: malattia da intolleranza sistemica allo sforzo (SEID), riconoscendone la validità e semplificando i criteri diagnostici. I criteri SEID richiedono la presenza di tre sintomi chiave: una significativa riduzione dei livelli di attività, peggioramento dei sintomi con l'attività fisica (PEM) e sonno non ristoratore. A questi si aggiunge almeno una delle seguenti manifestazioni: difficoltà cognitive o sensazione di stordimento/capogiri quando in piedi.
Eziologia: Un Mosaico di Fattori Potenziali
Le cause precise della ME/CFS rimangono un mistero, sebbene la ricerca scientifica stia progredendo. Si ipotizza un'origine multifattoriale, in cui una combinazione di fattori genetici, ambientali e infettivi potrebbe giocare un ruolo.
- Fattori Genetici: Studi recenti, come quello pubblicato in preprint dall'Università di Edimburgo, suggeriscono che alcune varianti genetiche possano aumentare la predisposizione a sviluppare la malattia. Questo non implica l'esistenza di un singolo "gene della malattia", ma piuttosto una maggiore vulnerabilità in presenza di determinati assetti genetici, soprattutto se esposti a un fattore scatenante. La scoperta di otto regioni del genoma con differenze significative tra pazienti e popolazione sana rappresenta un punto di svolta, confermando le basi biologiche della patologia.
- Infezioni Pregresse: Diversi agenti virali (come il virus di Epstein-Barr, il citomegalovirus) e batterici (come quelli che causano la malattia di Lyme) sono stati indagati come possibili inneschi della ME/CFS. Tuttavia, le ricerche più recenti tendono a escludere queste infezioni come causa diretta, pur riconoscendo che un'infezione virale possa fungere da fattore scatenante in soggetti predisposti. La correlazione con il "long Covid" è un'area di indagine attiva, poiché alcuni sintomi persistenti dopo l'infezione da SARS-CoV-2 assomigliano a quelli della ME/CFS.
- Disfunzioni del Sistema Immunitario: Sebbene non siano state identificate anomalie specifiche e univoche, sono possibili alterazioni minori nel sistema immunitario, collettivamente definite come disregolazione immunitaria. Tuttavia, i pazienti con ME/CFS non sono immunocompromessi né a maggior rischio di infezioni.
- Stress Cronico e Fattori Emotivi: Lo stress cronico e traumi psicologici possono contribuire allo sviluppo o al mantenimento della malattia. La medicina tradizionale cinese, ad esempio, identifica lo stress emotivo come un fattore che colpisce il "Riscaldatore Medio", un sistema energetico legato alla digestione.
- Predisposizione Genomica e Fattori Ambientali: La familiarità della sindrome suggerisce una componente genetica o un'esposizione condivisa a fattori ambientali scatenanti all'interno dei nuclei familiari.
ME/CFS e Fibromialgia: Sorelle Invisibili
La fibromialgia è una condizione che condivide numerosi sintomi con la ME/CFS, portando spesso a sovrapposizioni diagnostiche e a una comune esperienza di "invisibilità" per i pazienti. Entrambe le patologie si caratterizzano per stanchezza cronica, dolori muscolari diffusi, mal di testa, disturbi del sonno e difficoltà cognitive. Questa similitudine sintomatologica rende ancora più complessa la diagnosi differenziale e sottolinea la necessità di un approccio olistico nella gestione del paziente.
Strategie di Gestione e Terapie: Un Approccio Multidisciplinare
Attualmente, non esiste una cura definitiva per la ME/CFS. Tuttavia, un insieme di strategie e terapie mirate può aiutare a gestire i sintomi, migliorare la qualità della vita e, in alcuni casi, favorire un parziale recupero della funzionalità.
- Pacing: Questa è una strategia fondamentale che consiste nell'imparare a dosare le proprie energie, evitando il sovraccarico fisico e mentale. Si tratta di trovare un equilibrio tra attività e riposo, riconoscendo i propri limiti e pianificando le attività in modo da prevenire il peggioramento dei sintomi indotto dallo sforzo (PEM).
- Gestione dei Sintomi:
- Dolore: Terapie farmacologiche con antinfiammatori non steroidei a basso dosaggio, o altri analgesici, possono essere prescritte per alleviare dolori muscolari e articolari.
- Disturbi del Sonno: Strategie per migliorare l'igiene del sonno e, in alcuni casi, farmaci specifici possono essere utili.
- Disturbi Cognitivi: Tecniche di organizzazione e strategie di memoria possono supportare i pazienti nella gestione delle difficoltà cognitive.
- Terapie Riabilitative:
- Terapia Cognitivo-Comportamentale (CBT): La CBT si concentra sull'identificazione e la modifica di pensieri scoraggianti e credenze disfunzionali che possono contribuire al mantenimento dei sintomi o impedire un atteggiamento positivo verso il recupero. Alcuni studi suggeriscono che la CBT possa aiutare a modificare le interpretazioni negative dei sintomi e a promuovere strategie di coping più adattive.
- Attività Fisica Graduale (GET): Questo approccio si basa sul concetto di decondizionamento, suggerendo che periodi eccessivi di riposo prolungato possano peggiorare i sintomi. L'introduzione graduale di esercizi aerobici sotto stretta supervisione medica mira a migliorare la tolleranza allo sforzo e le prestazioni fisiche. Tuttavia, l'efficacia e la sicurezza della GET sono state oggetto di dibattito nella comunità scientifica, soprattutto in relazione al rischio di indurre PEM in alcuni pazienti.
- Supporto Nutrizionale e Integrativo: Un'alimentazione bilanciata e un'adeguata idratazione sono essenziali. In alcuni casi, l'integrazione con vitamine e minerali, come quelle contenute in preparati multivitaminici (es. Massigen 13 vitamine 9 minerali), può essere considerata, sebbene l'efficacia di specifici integratori debba essere valutata individualmente e sotto controllo medico. Il Coenzima Q10, ad esempio, è studiato per il suo ruolo nel metabolismo energetico cellulare.
- Supporto Psicologico ed Emotivo: La convivenza con una malattia cronica e spesso invisibile può generare stress emotivo, frustrazione e isolamento. Il sostegno psicologico è fondamentale per aiutare i pazienti a gestire l'impatto della malattia sulla loro vita, affrontare il senso di affaticamento costante e la continua sonnolenza, e contrastare la sensazione di non essere creduti o sottovalutati.
Sindrome da Stanchezza Cronica, come Riconoscerla e Curarla
Una Condizione Reale e Validata
Nonostante le sfide diagnostiche e terapeutiche, la ME/CFS è una condizione medica reale e invalidante. Studi recenti stanno fornendo prove inequivocabili delle sue basi biologiche, identificando alterazioni neuroimmunologiche, disfunzioni mitocondriali e processi infiammatori cronici. Non si tratta di pigrizia, né di disturbi puramente psicosomatici.
La comunità scientifica è sempre più orientata verso un approccio multidisciplinare, empatico e rispettoso nei confronti dei pazienti. L'obiettivo è fornire diagnosi tempestive, una migliore comprensione della malattia e strumenti efficaci per aiutare i pazienti a riconquistare una maggiore autonomia e a migliorare la loro qualità di vita. Il riconoscimento della ME/CFS come una malattia complessa con basi biologiche solide è un passo cruciale per combattere lo stigma associato e promuovere la ricerca di trattamenti mirati e, auspicabilmente, di una cura in futuro.
La Sindrome da Eccesso e Deficienza del Riscaldatore Medio: Una Prospettiva Integrata
Nell'ambito della Medicina Tradizionale (TM), la "Sindrome da Eccesso e Deficienza del Riscaldatore Medio" (codice ICD-11 SE79) rappresenta una condizione complessa che offre una prospettiva integrata sulla salute digestiva ed energetica. Il termine "Eccesso/Deficienza" descrive la coesistenza di due stati opposti: una deficienza dell'energia vitale (Qi) o delle funzioni organiche di base, e un eccesso dovuto all'accumulo di fattori patogeni come umidità, calore o stagnazione di cibo.
In questa sindrome, il sistema digestivo, il "Riscaldatore Medio", non possiede sufficiente forza per funzionare correttamente (deficienza), portando all'accumulo di sostanze non trasformate o tossine (eccesso). Le cause comuni includono abitudini alimentari scorrette, come il consumo eccessivo di cibi crudi, freddi, latticini o zuccheri raffinati, che indeboliscono il Qi della Milza. Anche lo stress emotivo, in particolare il pensiero eccessivo, la preoccupazione e l'ansia, colpisce direttamente il Riscaldatore Medio secondo i principi della Medicina Tradizionale.
I sintomi di questa sindrome sono vari e riflettono la sua natura duale. La diagnosi si basa sull'esame della lingua, che presenta caratteristiche specifiche (ad esempio, un rivestimento spesso e oleoso, o una lingua pallida con bordi rossi), e sull'analisi dei sintomi riferiti dal paziente. L'uso di punti di agopuntura specifici, come Stomaco 36 (Zusanli) per tonificare il Qi e Milza 9 (Yinlingquan) per drenare l'umidità, è considerato estremamente efficace. Le formule erboristiche combinano piante toniche (come astragalo o ginseng) con piante che promuovono il movimento e la digestione (come buccia di mandarino o rizoma di atractylodes).
Il trattamento mira a riequilibrare le funzioni del Riscaldatore Medio, tonificando la deficienza e dissipando l'eccesso. Nelle prime fasi, i pazienti spesso notano un aumento dell'energia e una riduzione della pesantezza addominale. Tuttavia, la completa risoluzione richiede tempo (settimane o mesi) e una stretta aderenza alle modifiche dello stile di vita e alle terapie prescritte.
L'Autosufficienza Compulsiva: Un Legame Disfunzionale
In certi contesti, il concetto di autosufficienza, pur essendo una necessità per l'indipendenza, può evolversi in una forma disfunzionale nota come "autosufficienza compulsiva". Questo accade quando l'indipendenza viene perseguita in modo eccessivo, diventando una strategia difensiva contro legami potenzialmente tossici.
Questo pattern può originare da dinamiche familiari complesse, come genitori fobici che trasmettono la paura della vita e degli altri, o genitori invischianti e dipendenti che trasmettono la percezione che ogni legame implichi una rinuncia all'autonomia. Bambini che si sentono in dovere di proteggere i genitori, o che percepiscono inconsciamente che un legame richiede il sacrificio dei propri desideri autentici per soddisfare i bisogni altrui, possono sviluppare questa autosufficienza compulsiva.
Questa strategia difensiva, tuttavia, non sempre impedisce la formazione di relazioni significative. Talvolta, può manifestarsi attraverso modalità subdole, come la tendenza alla menzogna e alla manipolazione, nel tentativo di mantenere un controllo apparentemente assoluto sulla propria vita e sulle proprie interazioni, evitando così un'eccessiva dipendenza percepita come minacciosa.
tags: #sindrome #autosufficienza #eccedenza

