Linee Guida per la Gestione delle Lesioni da Decubito in Emilia-Romagna: Un Approccio Multidisciplinare alla Prevenzione e al Trattamento
Le lesioni da decubito, definite come aree di danno localizzato alla cute e ai tessuti sottostanti causato da pressione, frizione e taglio, rappresentano una sfida significativa per i sistemi sanitari di tutto il mondo. La sorveglianza della loro incidenza, così come il monitoraggio di altri eventi avversi, è un aspetto cruciale ma spesso trascurato del grado di attenzione che un servizio sanitario riesce a esprimere nei confronti dei propri pazienti. Queste lesioni provocano disagio e dolore, rallentano il processo di guarigione, prolungano la degenza, e aumentano la morbilità, la mortalità e i costi associati all'assistenza sanitaria.
L'Incidenza delle Lesioni da Decubito in Emilia-Romagna: Un Quadro Problematico
I risultati di un'indagine condotta nel 2000 nelle Aziende sanitarie dell'Emilia-Romagna hanno evidenziato una prevalenza complessiva delle lesioni da decubito nei pazienti ricoverati pari al 7,1%. Questo dato, sebbene non recente, ha messo in luce alcuni elementi problematici che hanno reso necessaria l'elaborazione di linee guida più strutturate e uniformi. L'indagine ha sollevato quesiti fondamentali riguardanti i fattori di rischio, le modalità di valutazione del rischio sul singolo paziente, le indicazioni e le modalità di prevenzione, gli indicatori dell'applicazione e dell'efficacia delle raccomandazioni, i criteri di stadiazione delle lesioni, le modalità di gestione locale (medica e chirurgica) e complessiva del paziente con decubito, la gestione delle complicanze e il ruolo delle terapie non convenzionali. Infine, sono state indagate le modalità per l'implementazione delle raccomandazioni formulate.
Definizioni Chiave e Fattori di Rischio
Le lesioni da decubito sono definite dal National Pressure Ulcer Advisory Panel (NPUAP) e dall’European Pressure Ulcer Advisory Panel (EPUAP) come "lesioni localizzate della cute e/o dei tessuti sottostanti, solitamente in corrispondenza di prominenze ossee, risultanti da pressione in combinazione o meno con forze di taglio". Sono fortemente correlate alla qualità dell’assistenza e allo stato generale del paziente. È importante distinguere le lesioni da decubito da altre forme di lesioni cutanee, come le lesioni di origine vascolare, quelle causate da traumi o provocate da malattie croniche. Infatti, la lesione cutanea che compare spontaneamente è spesso il segno di una malattia sottostante, come problemi vascolari, diabete, malattie infiammatorie o malnutrizione.
I principali fattori di rischio che predispongono all'insorgenza delle lesioni da decubito includono:
- Pressione prolungata: La compressione dei tessuti tra una prominenza ossea e una superficie esterna riduce il flusso sanguigno, portando a ischemia e necrosi.
- Frizione: Il movimento di sfregamento della cute su una superficie può danneggiare lo strato più superficiale dell'epidermide.
- Forze di taglio: Quando due superfici si muovono in direzioni opposte, possono creare uno stiramento dei tessuti sottostanti, compromettendo la vascolarizzazione.
- Umidità cutanea: L'eccessiva umidità dovuta a incontinenza, sudorazione o secrezioni può macerare la pelle, rendendola più vulnerabile.
- Scarsa mobilità: Pazienti allettati o con limitazioni nella mobilità sono a maggior rischio a causa dell'incapacità di cambiare posizione autonomamente.
- Malnutrizione e disidratazione: Una nutrizione inadeguata compromette la capacità del corpo di riparare i tessuti e mantenere l'integrità cutanea.
- Condizioni mediche croniche: Malattie come il diabete, le patologie vascolari e le neuropatie possono compromettere la circolazione e la sensibilità, aumentando il rischio.
- Età avanzata: Negli ultimi decenni c’è stato un cospicuo aumento delle lesioni cutanee croniche, espressione di malattie croniche e di comorbidità: la loro incidenza è maggiore nei pazienti di età >65 anni (71%).
Valutazione del Rischio del Paziente
Una valutazione accurata del rischio di sviluppare lesioni da decubito è il primo passo fondamentale per una strategia di prevenzione efficace. Esistono diversi strumenti standardizzati, come la scala di Braden, che aiutano gli operatori sanitari a identificare i pazienti a rischio e a pianificare interventi mirati. Questi strumenti valutano parametri quali la percezione sensoriale, l'umidità cutanea, l'attività, la mobilità, la nutrizione e il rischio di frizione e taglio.
Strategie di Prevenzione: Un Approccio Multilivello
La prevenzione delle lesioni da decubito richiede un approccio integrato che coinvolga diversi livelli di assistenza e professionisti sanitari. L'Azienda USL di Pescara, attraverso l'adozione di queste linee guida, intende sviluppare e sostenere tutte le iniziative in grado di contribuire alle conoscenze relative alla prevenzione ed al trattamento delle lesioni da decubito. L'Azienda USL provvede, in collaborazione con ordini, collegi professionali e con associazioni scientifiche a sviluppare programmi educativi completi per la prevenzione delle lesioni da decubito rivolti a tutti gli operatori, ai pazienti ed ai loro famigliari.
Le principali strategie preventive includono:
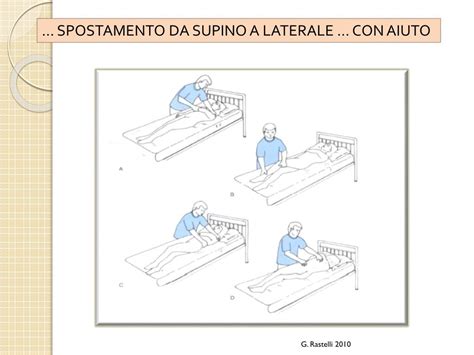
- Mobilizzazione e riposizionamento: Per i pazienti non in grado di compiere autonomamente i movimenti, è fondamentale adottare corrette tecniche di mobilizzazione volte a evitare danni provocati da frizione e forze di stiramento. Il riposizionamento regolare del paziente, ogni 2-3 ore per i pazienti allettati, è essenziale per alleviare la pressione sulle aree a rischio.
- Gestione della cute: È importante evitare nel lavaggio l'uso di acqua troppo calda e materiali che possano determinare un'azione irritante da strofinamento. L'uso di prodotti emollienti e idratanti, pellicole e medicazioni protettive può aiutare a mantenere l'integrità cutanea.
- Superfici di supporto antidecubito: L'utilizzo di materassi antidecubito, cuscini e altri ausili specifici può ridurre la pressione sui tessuti e migliorare la distribuzione del peso corporeo.
- Nutrizione e idratazione: In presenza di lesioni da decubito e di malnutrizione, è necessario incoraggiare un aumento dell’apporto dietetico e l'uso di supplementi nutrizionali. Il mantenimento di un'adeguata idratazione è altrettanto cruciale per la salute della pelle.
- Gestione dell'incontinenza: Un'accurata gestione dell'incontinenza urinaria e fecale è fondamentale per prevenire l'eccessiva umidità cutanea. L'uso di presidi assorbenti e l'igiene regolare sono pratiche essenziali.
Gestione delle Lesioni da Decubito: Un Percorso Integrato
Nel caso in cui le lesioni da decubito si manifestino, è necessario un approccio terapeutico mirato e multidisciplinare. Il Medico di Medicina Generale o lo Specialista valuta la ferita e prescrive un ciclo di medicazioni con le modalità in uso. Gli infermieri degli Ambulatori infermieristici collocati nelle Case della Salute o Poliambulatori e gli infermieri dell’Assistenza Domiciliare rappresentano il primo livello della rete e effettuano le medicazioni, trattando i casi ritenuti non complicati.
L'intervento infermieristico varia secondo le necessità e le condizioni fisiche del paziente e prevede una prima valutazione della ferita, del dolore e dei parametri vitali. Nel caso insorgano complicanze non gestibili dagli infermieri del primo livello della rete, il paziente può essere valutato da uno specialista esperto che prescrive accertamenti e terapie secondo percorsi predefiniti. Inoltre, anche nel caso sia necessario effettuare trattamenti specifici, gli infermieri programmano direttamente un accesso presso gli Ambulatori di secondo livello della rete. A seguito del miglioramento o stabilizzazione della lesione cutanea, il paziente potrà ritornare ad essere seguito dagli infermieri del primo livello della Rete.
Medicazione: detersione, preparazione della ferita e medicazione a piatto
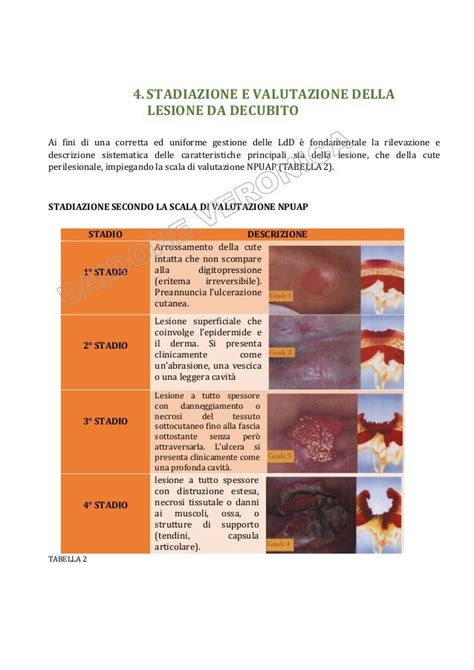
Criteri di Stadiazione e Trattamento
La stadiazione delle lesioni da decubito è fondamentale per definire il piano terapeutico più appropriato. Le lesioni vengono classificate in stadi I, II, III e IV, in base alla profondità del danno tissutale.
- Stadio I: Eritema non sbiancabile, la pelle è intatta.
- Stadio II: Perdita parziale dello spessore della cute, che coinvolge epidermide e/o derma. Si presenta come abrasione, vescicola o ulcera superficiale.
- Stadio III: Perdita totale dello spessore della cute, con danno o necrosi del tessuto sottocutaneo che può estendersi fino alla fascia muscolare, ma non oltre.
- Stadio IV: Perdita totale dello spessore della cute e dei tessuti, con estensione a muscolo, osso o strutture di supporto.
Il criterio di valutazione dell'efficacia del trattamento adottato è che una lesione pulita dovrebbe mostrare l'inizio del processo di guarigione entro 2-4 settimane. In genere, non è necessario l'utilizzo di antisettici topici per ridurre la contaminazione, né effettuare tamponi colturali delle ulcere cutanee (risultano sempre colonizzate), salvo che ci sia una assenza di risposta all'eventuale terapia antibiotica sistemica. È necessario considerare che la riparazione dei tessuti è correlata anche al mantenimento di una costante ed adeguata temperatura della lesione.
Il Ruolo della Chirurgia Plastica e Ricostruttiva
Per le lesioni da decubito più gravi, in particolare quelle di stadio III e IV, può essere necessario un intervento chirurgico. Il Medico specialista in Chirurgia plastica e ricostruttiva, come il Dr. Giovanni Papa, gioca un ruolo cruciale nella gestione di questi casi complessi. Le tecniche chirurgiche possono includere la pulizia della ferita, la rimozione del tessuto necrotico e la ricostruzione dei difetti tissutali mediante innesti cutanei o lembi di tessuto.
L'Importanza della Ricerca e dell'Implementazione delle Raccomandazioni
La linea guida, basata su evidenze scientifiche attraverso un approccio multidisciplinare e multiprofessionale, è pensata come strumento condiviso per prevenire l’insorgere delle lesioni da pressione nel paziente fragile, e per gestire correttamente i pazienti che già presentano tale problematica. Lo sviluppo professionale e l'implementazione della ricerca nelle professioni sanitarie, come evidenziato dall'attività dell'IRCCS Azienda Ospedaliera Universitaria di Bologna, sono fondamentali per migliorare continuamente le pratiche cliniche. Fornire indicazioni per un miglioramento dei modelli organizzativi, soprattutto nell’ambito dell’assistenza domiciliare, è un obiettivo primario, dato che solo il 22% di pazienti con lesioni da pressione viene curato in regime di assistenza domiciliare.
L'Associazione Infermieristica per lo Studio delle Lesioni Cutanee (AISLeC) svolge un ruolo fondamentale nel promuovere la conoscenza e l'applicazione delle migliori pratiche. Un ringraziamento speciale va alla Dr.ssa Angela Peghetti e al Dr. Rocco Amendolara per il loro contributo.
Considerazioni Aggiuntive e Prospettive Future
Le lesioni da decubito rappresentano un indicatore significativo della qualità dell'assistenza sanitaria. Un'attenta prevenzione e una gestione tempestiva ed efficace non solo migliorano la prognosi e la qualità della vita dei pazienti, ma contribuiscono anche a ottimizzare l'uso delle risorse sanitarie. La collaborazione tra medici, infermieri, farmacisti, specialisti e pazienti, supportata da solide evidenze scientifiche e da una formazione continua, è la chiave per affrontare questa problematica complessa e migliorare l'assistenza in Emilia-Romagna e oltre. L'integrazione delle raccomandazioni in percorsi clinici assistenziali chiari e la promozione di una cultura della sicurezza del paziente sono passi essenziali verso la riduzione dell'incidenza e dell'impatto delle lesioni da decubito.

Riferimenti Bibliografici Essenziali
- E. Zanetti, A. Calosso (a cura di) - Prevenzione e trattamento delle lesioni da decubito - Linee guida integrali - Criteri guida di pratica clinica, n.
- F. Ferrari, E. - C. - E. - I quaderni di Helios (suppl. al num.
- National Pressure Ulcer Advisory Panel (NPUAP) - Pressure ulcers prevalence cost and risk assessment: consensus development conference statement.
tags: #linee #guida #lesioni #da #decubito #emilia

