Demenza: Quando i Cambiamenti Comportamentali Si Trasformano in Aggressività e Istinti Omicidi
Le demenze, un termine ombrello che racchiude diverse condizioni patologiche caratterizzate dalla perdita delle capacità mentali, vanno ben oltre il comune immaginario legato ai soli deficit di memoria. Mentre il morbo di Alzheimer è spesso l'esempio più noto, la realtà delle demenze è più complessa e sfaccettata, includendo una serie di disturbi neurocognitivi che impattano profondamente la vita delle persone affette e dei loro cari. Tra le manifestazioni più difficili da affrontare vi sono i sintomi neuropsichiatrici, comunemente noti come BPSD (Behavioural and Psychological Symptoms of Dementia), che possono evolvere in comportamenti aggressivi, talvolta estremi, sollevando interrogativi su cause e meccanismi sottostanti.
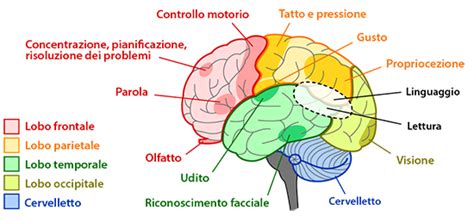
La Vasta Gamma delle Demenze e i Sintomi Associati
Il termine "demenza" descrive una sindrome caratterizzata da un declino delle funzioni cognitive che va oltre quanto ci si aspetterebbe dal normale invecchiamento. Non si tratta solo di problemi di memoria; la demenza implica un deterioramento di altre funzioni mentali essenziali come la capacità di parlare, di agire in modo mirato, di riconoscere persone e oggetti, e di pianificare e gestire la vita quotidiana. Solo quando questi disturbi raggiungono un livello tale da ostacolare le attività di base della vita quotidiana, come vestirsi o lavarsi, si può parlare di demenza.
Il DSM-5, il manuale diagnostico e statistico dei disturbi mentali, ha introdotto la terminologia di "Disturbo Neuro-cognitivo", distinto in lieve o maggiore, per enfatizzare il declino rispetto a un precedente livello di prestazione. Il Disturbo Neurocognitivo Maggiore si caratterizza per una compromissione significativa di diverse abilità cognitive, tra cui l'attenzione complessa, le funzioni esecutive, l'apprendimento e la memoria, il linguaggio, le abilità percettive e la cognizione sociale. Questo declino interferisce con la capacità di svolgere autonomamente le attività quotidiane.
Le cause delle demenze sono molteplici e il DSM-5 ne classifica diversi sottotipi, tra cui:
- Malattia di Alzheimer: La forma più comune, caratterizzata da un esordio insidioso e una progressione lenta, con i primi sintomi che riguardano la memoria, seguiti da compromissioni in altri domini cognitivi e dalla comparsa di sintomi comportamentali e psichici.
- Degenerazione Fronto-temporale: Si presenta con un esordio insidioso e progressivo, con una marcata compromissione delle funzioni esecutive. I sintomi possono includere disinibizione, perdita di empatia, iperoralità e assenza di consapevolezza della malattia, oltre a sintomi linguistici.
- Demenza a Corpi di Lewy (DLB): La seconda forma degenerativa più comune, caratterizzata dall'accumulo di corpi di Lewy nel tessuto cerebrale. Inizialmente si manifesta con alterazioni dell'attenzione e delle funzioni esecutive; i deficit di memoria compaiono in un secondo momento. Sono comuni allucinazioni visive complesse e ricorrenti, disturbi del sonno REM, instabilità cognitiva e dello stato di vigilanza, e una marcata ipersensibilità ai farmaci neurolettici. Altri sintomi includono disfunzioni autonomiche, cadute, sincopi e perdita di coscienza.
- Disturbo Neuro-cognitivo Vascolare: Causato da danni cerebrali dovuti a problemi circolatori, come ictus.
- Demenza dovuta a trauma cranico: Conseguente a lesioni cerebrali significative.
- Demenza indotta da sostanze/farmaci: Associata all'uso prolungato o all'astinenza da determinate sostanze o farmaci.
- Demenza dovuta a infezione da HIV: Causata dall'infezione virale che colpisce il cervello.
- Demenza dovuta a malattie da prioni: Malattie rare e progressive causate da proteine anomale chiamate prioni.
- Demenza dovuta a Morbo di Parkinson: Nelle fasi avanzate della malattia di Parkinson, possono comparire disturbi del comportamento, sia depressivi e apatici, sia agitati e aggressivi, oltre a disturbi del sonno REM e allucinazioni.
- Demenza dovuta a Malattia di Huntington: Una malattia genetica ereditaria che colpisce il sistema nervoso.
- Demenza dovuta a un’altra condizione medica: Causata da altre patologie mediche che influenzano il cervello.
- Demenza dovuta a eziologie multiple: Risultato della combinazione di più cause.

I Sintomi Neuropsichiatrici: Un Carico Emotivo e Pratico
Circa il 90% dei pazienti affetti da demenza sviluppa disturbi comportamentali e psicologici (BPSD) in aggiunta ai deficit cognitivi. Questi sintomi, che includono disturbi depressivi, fenomeni psicotici (deliri e allucinazioni), agitazione e comportamento aggressivo, rappresentano uno degli aspetti più critici e sfidanti nella gestione della persona con demenza. La loro incidenza varia: depressione (fino all'80%), deliri (20-73%), allucinazioni (15-49%) e aggressività (fino al 20%).
Questi disturbi possono manifestarsi in diverse fasi della malattia, a volte precedendo i sintomi cognitivi, e possono variare in misura e gravità nel corso del tempo, fino a regredire negli stadi più avanzati. Tra i sintomi più frequenti riscontrati negli studi figurano l'apatia (36%), la depressione (32%) e l'agitazione/aggressività (30%).
Le manifestazioni dei BPSD possono riguardare la percezione (allucinazioni), il contenuto del pensiero (deliri), l'umore (depressione, ansia, euforia, irritabilità/labilità), e il comportamento motorio e/o verbale (agitazione/aggressività, apatia, disinibizione, attività motoria aberrante). I cambiamenti nel comportamento rappresentano una delle condizioni più complesse, dolorose e stressanti da affrontare, sia per la persona malata, sia per coloro che assistono.
La "reazione catastrofica" è un termine tecnico che indica un comportamento della persona malata che appare sproporzionato rispetto alla situazione scatenante. L'irrequietezza, caratterizzata da attività motoria intensa o limitato controllo del movimento, comportamento poco produttivo e disorganizzato, e angoscia, è un sintomo comportamentale frequente che spesso si accompagna a maggiore propensione al litigio, ansia e agitazione.
Alzheimer e Aggressività: Un Legame Frequente
Alzheimer e aggressività, purtroppo, vanno spesso a braccetto. Le persone affette da demenza hanno infatti spesso comportamenti aggressivi, sia di tipo fisico sia verbale. L'aggressività verbale può sfociare nell'uso di un linguaggio offensivo, denigratorio o in un uso accentuato del turpiloquio, mentre l'aggressività fisica porta il malato ad aggredire il caregiver. Fortunatamente, in linea di massima, l'aggressività verbale è più diffusa rispetto a quella fisica.
Ciò che è importante sottolineare immediatamente è che è la malattia a cambiare i caratteri e gli atteggiamenti delle persone care. Persone solari, docili, garbate e tutt'altro che aggressive durante la loro esistenza possono infatti, a causa della malattia, sviluppare comportamenti aggressivi. Avere a che fare con forme di aggressività non è mai piacevole, sia per il rischio che comportano, sia per il dispiacere di vedere persone che magari un tempo erano totalmente estranee a queste forme di comportamento agire in modi inusuali e sgradevoli.

Comprendere e Gestire i Comportamenti Aggressivi
Quando ci si trova di fronte a un episodio di aggressività, è fondamentale mantenere la calma e "non gettare benzina sul fuoco". Evitare ogni tipo di provocazione, discussioni o litigi è cruciale. Non sfidare il malato, non deriderlo, poiché tutte queste reazioni potrebbero peggiorare la situazione.
Nel rapportarsi con il malato, è sempre bene tenere a mente che non è il nostro caro a parlare, bensì la malattia. Di conseguenza, è importante cercare di mantenere la calma e il contatto visivo per provare a calmare il soggetto. La paura può essere una delle cause scatenanti; fornire rassicurazioni potrebbe quindi essere un buon modo per gestire la situazione e tranquillizzare il malato.
La comunicazione con la persona con demenza - (D) Caregiver Academy 13.03.2023
Le cause precise dei disturbi comportamentali e psicologici nella demenza non sono ancora del tutto chiarite, ma si ritiene che derivino da cambiamenti funzionali correlati alla demenza stessa:
- Ridotta inibizione di comportamenti inappropriati: i pazienti possono spogliarsi in luoghi pubblici.
- Errata interpretazione di segnali visivi e uditivi: possono resistere ai trattamenti, percepiti come un'aggressione.
- Deterioramento della memoria a breve termine: portando a chiedere ripetutamente le stesse cose.
- Ridotta capacità o incapacità di esprimere i bisogni: causando vagabondaggio per solitudine, paura o ricerca di qualcosa/qualcuno.
Inoltre, i pazienti con demenza si adattano poco ai regimi di vita rigidi delle strutture; tempi dei pasti, del sonno o dei bisogni non individualizzati possono aggravare i disturbi. Spesso, i disturbi comportamentali peggiorano quando i pazienti vengono spostati in ambienti più restrittivi e sconosciuti. Condizioni organiche come dolore, affanno, ritenzione urinaria, stipsi o maltrattamento fisico possono esacerbare i BPSD, soprattutto perché i pazienti potrebbero non essere in grado di comunicare adeguatamente il loro malessere. Un problema fisico può condurre al delirium, che sovrapposto a una demenza cronica può peggiorare i disturbi comportamentali.
La valutazione di questi disturbi richiede un approccio dettagliato, che includa la registrazione dei comportamenti specifici, degli eventi precipitanti (come alimentazione, igiene personale, somministrazione di farmaci, visite) e del momento in cui il comportamento inizia e si risolve. La scala dell'agitazione di Cohen-Mansfield è uno strumento comunemente usato per classificare i comportamenti in categorie come aggressivi fisicamente, non aggressivi fisicamente, aggressivi verbalmente e non aggressivi verbalmente.
Le Opzioni Terapeutiche: Dalle Misure Ambientali ai Farmaci
La gestione dei disturbi comportamentali nella demenza è complessa e, sebbene controversa, prevede un approccio graduale. Le misure ambientali e il supporto al caregiver sono considerate prioritarie, mentre i farmaci sono riservati ai casi in cui altri approcci si rivelano inefficaci o quando la sicurezza è a rischio.
Misure Ambientali: Creare un ambiente sicuro e adattabile è fondamentale. Segnali per aiutare i pazienti a orientarsi, porte munite di serrature e allarmi possono garantire la sicurezza di chi vaga. Orari di riposo flessibili e un'organizzazione adeguata dei letti possono aiutare i pazienti con disturbi del sonno. Fornire indicazioni sul tempo e sul luogo, spiegare le procedure prima di somministrarle e favorire l'attività fisica sono strategie utili. Se una struttura non è in grado di fornire un ambiente appropriato, il trasferimento del malato può essere preferibile all'uso di farmaci.
Supporto al Caregiver: Fornire supporto ai caregiver è essenziale. Spiegare come la demenza causa disturbi comportamentali e come rispondere a comportamenti violenti aiuta a migliorare l'assistenza e la gestione del paziente. È di fondamentale importanza insegnare a gestire lo stress, che può essere notevole, e indirizzare i caregiver verso servizi di supporto, gruppi di sostegno e assistenza di sollievo. I familiari caregiver devono essere monitorati per la depressione, che colpisce quasi la metà di loro, e questa deve essere trattata tempestivamente.
Uso di Farmaci: I farmaci che migliorano la cognitività, come gli inibitori dell'acetilcolinesterasi (donepezil, rivastigmina, galantamina) e la memantina, possono avere un impatto positivo anche sui BPSD. Tuttavia, i farmaci che agiscono prevalentemente sul comportamento, come gli antipsicotici, vengono usati solo quando altri approcci sono inefficaci e sono fondamentali per la sicurezza. Il bisogno di un trattamento continuo deve essere riesaminato regolarmente.
- Antidepressivi: Gli inibitori selettivi della ricaptazione della serotonina (SSRI) sono la prima scelta per i pazienti con evidenti segni di depressione.
- Antipsicotici: Vengono spesso usati anche se l'efficacia è dimostrata principalmente nei pazienti psicotici. Gli antipsicotici di seconda generazione (atipici) come aripiprazolo, olanzapina, quetiapina e risperidone hanno minori effetti collaterali extrapiramidali, ma possono causare aumento di peso, iperlipidemia e aumentare il rischio di diabete di tipo 2. Nei pazienti anziani con psicosi correlata alla demenza, questi farmaci possono aumentare il rischio di ictus e morte. Se vengono usati, devono essere somministrati a basso dosaggio e per un breve periodo. Solo il risperidone è approvato per il trattamento dei BPSD; l'uso di altri antipsicotici è off-label.
- Altri Farmaci: Gli anticonvulsivanti, in particolare il valproato, possono essere utili nel controllo di crisi improvvise di aggressività. I sedativi (come le benzodiazepine a breve durata d'azione) sono talvolta usati nel breve termine per alleviare l'ansia, ma non sono raccomandati a lungo termine.
È importante notare che l'uso di neurolettici comporta un rischio maggiore di eventi cerebrovascolari e tromboembolici e ha dimostrato di aumentare la mortalità. Le stesse restrizioni si applicano all'uso di benzodiazepine a causa dei gravi effetti collaterali. Nella demenza a corpi di Lewy e nella demenza di Parkinson, gli inibitori dell'acetilcolinesterasi e l'uso a basso dosaggio di quetiapina mostrano effetti positivi sui sintomi psicotici. Nelle forme vascolari di demenza, gli antipsicotici dovrebbero essere evitati a causa dell'aumento del rischio di eventi cerebrovascolari.
La Prospettiva della Psicologia e dell'Intervento Familiare
La figura dello psicoterapeuta gioca un ruolo cruciale nell'aiutare sia la persona affetta da demenza sia l'intero nucleo familiare a comprendere le sfaccettature di queste malattie. La persona che si ammala affronta un vissuto emotivo caratterizzato da angoscia, paura, tristezza, senso di inadeguatezza e perdita di sé e della propria identità.
Non meno importante è la presa in carico del familiare, che vive emozioni di smarrimento, affaticamento emotivo e fisico, solitudine e isolamento sociale. La gestione dei BPSD, in particolare, rappresenta un aspetto emotivamente molto impattante per i familiari.
L'informazione è il primo strumento per comprendere e gestire l'avanzamento della malattia. La Carta dei Diritti della Persona con Demenza sancisce il diritto all'informazione sulla malattia e sulla sua prevedibile evoluzione, sia per la persona affetta sia per i suoi congiunti. Questa informazione deve essere completa e accessibile, riguardando non solo la patologia e i suoi sintomi, ma anche i servizi e le opportunità disponibili sul territorio.
In definitiva, le demenze non riguardano solo la memoria e non sono limitate all'Alzheimer. La comprensione approfondita delle diverse forme di demenza, dei loro sintomi, e l'adozione di strategie di gestione multimodali, che includano interventi ambientali, supporto ai caregiver e, quando necessario, un uso oculato dei farmaci, sono fondamentali per migliorare la qualità della vita delle persone affette e dei loro familiari, affrontando anche le manifestazioni più complesse come l'aggressività.
tags: #la #demenza #provoca #istinti #omicidi

