La Riforma dell'Assistenza Territoriale in Italia: Un Nuovo Paradigma per la Salute di Prossimità
L'Italia si trova in un momento cruciale per la riorganizzazione del proprio Servizio Sanitario Nazionale (SSN), con un'enfasi rinnovata sull'assistenza territoriale. La Riforma dell'Assistenza Territoriale, parte integrante del Piano Nazionale di Ripresa e Resilienza (PNRR) - Missione Salute, mira a definire un nuovo modello organizzativo entro il 2026. L'obiettivo primario è quello di potenziare i servizi assistenziali territoriali per garantire i Livelli Essenziali di Assistenza (LEA), riducendo le disuguaglianze e costruendo un modello di erogazione dei servizi omogeneo su tutto il territorio nazionale, con l'intento di avvicinare la sanità ai cittadini. Questa ambiziosa riforma è stata resa operativa dal Decreto Interministeriale n. 77 del 23 maggio 2022, che stabilisce i modelli e gli standard per lo sviluppo dell'Assistenza Territoriale nel SSN.
Il Ruolo Centrale del Distretto e le Nuove Strutture
Al centro della riorganizzazione territoriale si pone il Distretto, inteso come l'articolazione organizzativo-funzionale dell'Azienda Sanitaria Locale (ASL) sul territorio. Il Distretto è individuato come il luogo privilegiato per la gestione e il coordinamento della rete dei servizi sociosanitari, sia a valenza sanitaria che puramente territoriali. La sua funzione è cruciale per assicurare l'integrazione tra le diverse strutture sanitarie, garantendo così una risposta coordinata e continua ai bisogni della popolazione, l'uniformità dei livelli di assistenza e la pluralità dell'offerta.
Nell'ambito di questa riforma, sono state introdotte e potenziate diverse nuove strutture e figure professionali:
Case della Comunità: Il Punto di Accesso Primario
Le Case della Comunità rappresentano il fulcro dell'assistenza territoriale, configurandosi come luoghi fisici facilmente individuabili dove i cittadini possono accedere per bisogni di assistenza sanitaria e sociosanitaria. Sono pensate come il modello organizzativo dell'assistenza di prossimità per la popolazione. Le "Case della Comunità Hub" saranno aperte 24 ore su 24, 7 giorni su 7, garantendo una copertura continua.

Centrale Operativa 116117: Il Numero Unico per le Cure Non Urgenti
La Centrale Operativa 116117 assume un ruolo fondamentale come Numero Europeo Armonizzato (NEA) per le cure mediche non urgenti. Questo servizio telefonico gratuito è a disposizione di tutta la popolazione, 24 ore al giorno, tutti i giorni, per ogni esigenza sanitaria e sociosanitaria a bassa intensità assistenziale.
Centrale Operativa Territoriale (COT): Il Coordinamento della Presa in Carico
La Centrale Operativa Territoriale (COT) ha il compito di coordinare la presa in carico della persona e di fare da raccordo tra i diversi servizi e professionisti coinvolti nei vari setting assistenziali: dalle attività territoriali e sociosanitarie a quelle ospedaliere. Dialoga attivamente con la rete dell'emergenza-urgenza, garantendo una continuità assistenziale fluida.
Infermiere di Famiglia o Comunità: Il Professionista di Riferimento
L'Infermiere di Famiglia o Comunità è la figura professionale di riferimento per l'assistenza infermieristica. Opera in collaborazione con tutti i professionisti presenti nella comunità, non limitandosi alla cura dei pazienti, ma interagendo attivamente con tutti gli attori e le risorse locali per rispondere ai bisogni attuali e potenziali.
Unità di Continuità Assistenziale (UCA): Supporto per Casi Complessi
Le Unità di Continuità Assistenziale (UCA) sono équipe mobili distrettuali dedicate alla gestione e al supporto della presa in carico di individui o comunità con condizioni clinico-assistenziali di particolare complessità e che presentano comprovate difficoltà operative.
Assistenza Domiciliare: Cure a Portata di Casa
Le Cure domiciliari sono un servizio essenziale del Distretto che prevede l'erogazione di interventi a domicilio con intensità e complessità assistenziale variabile, all'interno di specifici percorsi di cura e piani personalizzati. Trattamenti medici, infermieristici, riabilitativi e diagnostici sono erogati da personale qualificato, con particolare attenzione alle persone non autosufficienti e fragili, al fine di stabilizzare il quadro clinico, limitare il declino funzionale e migliorare la qualità della vita.
Ospedale di Comunità: Un Ponte tra Domicilio e Ospedale
L'Ospedale di Comunità è una struttura sanitaria di ricovero territoriale, con una dotazione di 20 posti letto ogni 100.000 abitanti. Svolge una funzione intermedia tra il domicilio e il ricovero ospedaliero, mirando a evitare ricoveri ospedalieri impropri e a favorire dimissioni protette in contesti più idonei a soddisfare fabbisogni sociosanitari, di stabilizzazione clinica, recupero funzionale e autonomia, più vicini al domicilio del paziente.
Rete delle Cure Palliative: Supporto Globale e Continuo
La rete delle cure palliative garantisce la presa in carico globale dell'assistito e del suo nucleo familiare, operando in ambito ospedaliero, ambulatoriale, domiciliare e in hospice. Le cure palliative non sono limitate alla fase terminale della malattia, ma possono affiancare le cure attive fin dalle fasi precoci di malattie cronico-degenerative, gestendo i sintomi e prevenendo gli effetti del declino funzionale.
Servizi per la Salute di Minori, Donne, Coppie e Famiglie
I Consultori Familiari e le attività dedicate a minori, coppie e famiglie offrono prestazioni mediche specialistiche, diagnostiche, terapeutiche, ostetriche, psicologiche, psicoterapeutiche, infermieristiche, riabilitative e preventive, anche a domicilio, nell'ambito dell'assistenza territoriale. L'attività consultoriale può svolgersi all'interno delle Case della Comunità, garantendo la massima riservatezza.
Telemedicina: Innovazione Digitale per la Salute
La telemedicina viene impiegata dai professionisti sanitari per fornire prestazioni sanitarie agli assistiti o servizi di consulenza e supporto ad altri professionisti. La sua implementazione è fondamentale per una medicina territoriale proiettata verso il futuro.
Il Ruolo del Terzo Settore e le Sfide Attuali
Il nuovo Rapporto "Tra sanità ed assistenza: una filiera da ricomporre. Evoluzione e ruolo del Terzo Settore in Italia", pubblicato da Euricse, analizza il ruolo attivo del Terzo settore nei servizi sanitari e socioassistenziali. Il rapporto evidenzia come le dimensioni di cura e salute, sanità e benessere sociale debbano necessariamente condurre a una riorganizzazione e valorizzazione della medicina territoriale che tenga insieme aspetti sociali e sanitari, ponendo la persona e i diritti dei cittadini al centro. Le risorse del PNRR rappresentano un'opportunità unica per riprogrammare e riprogettare l'intera filiera, inquadrando correttamente il ruolo di tutti gli attori coinvolti, inclusi gli Enti di Terzo Settore.
I dati presentati dal rapporto Euricse mostrano una concentrazione maggiore di organizzazioni del Terzo Settore nel settore sanitario e assistenziale nelle province di Bolzano e Trento, in Val d'Aosta, Molise e Basilicata, con un numero di organizzazioni ogni 10.000 abitanti superiore alla media nazionale. Il modello cooperativo, in particolare, tende a internalizzare maggiormente le attività, destinando una quota più elevata del valore aggiunto al fattore lavoro e valorizzando così il capitale umano.
ENTI DEL TERZO SETTORE: cosa c’è da sapere
Criticità e Dati sul Sistema Sanitario Territoriale
Nonostante gli sforzi e gli investimenti, il sistema di assistenza territoriale in Italia presenta ancora diverse criticità, come evidenziato da diverse analisi.
La Cronicità: Una Sfida Crescente
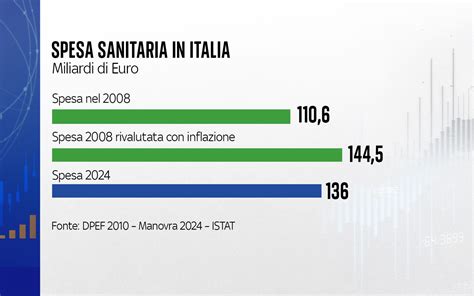
Circa il 40,5% della popolazione italiana, ovvero 24 milioni di persone, soffre di una patologia cronica, con 12,2 milioni che ne hanno almeno due. In una nazione che invecchia progressivamente, la prevalenza di queste patologie aumenta con l'età. Entro il 2028, si stima una spesa di 70,7 miliardi di euro per la gestione della cronicità. La gestione di queste malattie rappresenta una sfida complessa, aggravata da criticità strutturali e disuguaglianze territoriali.
Tonino Aceti, presidente di Salutequità, sottolinea che "Nonostante gli ingenti investimenti del Piano Nazionale di Ripresa e Resilienza (Pnrr) per il rafforzamento dell’assistenza territoriale, la gestione della cronicità sul territorio italiano sembra residuale e in peggioramento." Critica anche la bozza di aggiornamento del Piano Nazionale Cronicità (Pnc), che non prevede finanziamenti ad hoc, manca di un cronoprogramma chiaro e lascia fuori diverse patologie.
Un nodo centrale per il cambio di passo nella presa in carico è il passaggio da un approccio prestazionale alla garanzia del percorso diagnostico-terapeutico-assistenziale (PDTA) del paziente. Attualmente, il SSN rimborsa la somma delle singole prestazioni senza misurarne gli esiti, rendendo la gestione della cronicità poco attrattiva per chi governa servizi e spesa sanitaria.
Disuguaglianze Territoriali e Accesso alle Cure
Il 24% della popolazione italiana, oltre 14 milioni di cittadini, è a rischio povertà o esclusione sociale. La vita media senza limitazioni a 65 anni è aumentata, ma il 49% degli over 75 vive in condizioni di multicronicità e gravi limitazioni. Oltre un sesto della popolazione soffre di almeno una malattia cronica, con prevalenze maggiori in Sardegna e Marche. Le patologie più comuni includono cardiopatie, diabete, malattie respiratorie croniche e tumori.
Le Regioni faticano a garantire i LEA, soprattutto nell'area distrettuale, fondamentale per le risposte alle persone con cronicità. Nel 2023, un quarto delle Regioni non ha raggiunto la sufficienza nell'erogazione dei LEA distrettuali. Anche i lavori del PNRR procedono tra luci e ombre: se da un lato sono stati conseguiti gli obiettivi delle Centrali Operative Territoriali, dall'altro le infrastrutture cardine dell'assistenza territoriale avanzano a rilento. Solo un quarto degli ospedali di comunità previsti sono attivi, così come solo 660 Case della Comunità su 1723 programmate, con meno di una su dieci che dispone di tutti i servizi obbligatori.
La Sfida della Salute Mentale e delle Dipendenze
L'Italia destina solo il 3% del Fondo Sanitario Nazionale alle politiche per la salute mentale, con una spesa pro-capite nettamente inferiore rispetto ad altri paesi europei. La dotazione di personale è inferiore allo standard necessario, con forti squilibri regionali. Nonostante un aumento degli utenti seguiti dai servizi di salute mentale, si registrano incrementi di casi di disturbi psichiatrici, ideazione suicidaria e autolesionismo in età adolescenziale.
La riforma territoriale del DM 77/22 prevede che nelle Case della Comunità i servizi di salute mentale, dipendenze patologiche e neuropsichiatria infantile siano raccomandati ma non obbligatori, lasciando la decisione alle singole Regioni. Questo porta a una distribuzione disomogenea dei servizi, con alcune regioni che concentrano la maggior parte delle strutture per la neuropsichiatria infantile e adolescenziale.
Il Sistema Informativo Unitario dei Servizi Sociali (SIUSS)
Il Decreto legislativo n. 147 del 15 settembre 2017 ha istituito il Sistema Informativo Unitario dei Servizi Sociali (SIUSS) per garantire una conoscenza completa dei bisogni sociali e delle prestazioni erogate, monitorare il rispetto dei LEA, rafforzare i controlli e disporre di una base dati unitaria per la programmazione e la progettazione integrata degli interventi.
Il SIUSS si articola in:
- Sistema informativo delle prestazioni e dei bisogni sociali: include banche dati delle prestazioni sociali, delle valutazioni e progettazioni personalizzate, una piattaforma digitale per la gestione dei Patti per l’inclusione sociale (GePI) e il sistema informativo dell’ISEE.
- Sistema informativo dell’offerta dei servizi sociali (SIOSS): raccoglie dati sui servizi attivati, sulle professioni e sugli operatori sociali.
Il SIUSS integra e sostituisce il Sistema Informativo dei Servizi Sociali (SISS) e il Casellario dell'Assistenza. Il Casellario dell'Assistenza, istituito presso l'INPS, contiene dati sulle prestazioni sociali concesse ai cittadini, rappresentando un'anagrafe generale delle posizioni assistenziali.
Strutture Residenziali Socio-Assistenziali e Socio-Sanitarie
Al 1° gennaio 2023, risultano attivi 12.363 presidi residenziali, con un'offerta di circa 408mila posti letto, destinati per il 78% all'assistenza socio-sanitaria, principalmente per anziani non autosufficienti. La maggior parte degli ospiti sono anziani (oltre il 75% ha più di 65 anni), con una significativa presenza di donne. Una quota è rappresentata da minori (oltre 19.000) e adulti con diverse fragilità.
Il personale impiegato in queste strutture supera i 341.000 lavoratori, con gli Operatori Socio-Sanitari (OSS) che costituiscono il gruppo più numeroso. Si rileva una significativa presenza di personale straniero, soprattutto nelle regioni settentrionali, che solleva questioni relative alla gestione della comunicazione in team interculturali. L'adozione di strumenti digitali sta trasformando le modalità operative, migliorando l'efficienza e la qualità dell'assistenza.
La Riforma del SSN: Un DDL Delega per il Futuro
Un DDL delega, collegato alla manovra di finanza pubblica, mira a riscrivere il modello organizzativo del SSN istituito nel 1978. L'obiettivo è potenziare l'integrazione tra ospedale e territorio e aggiornare gli standard qualitativi e organizzativi. La riforma si propone di creare ospedali di eccellenza con vocazione nazionale e internazionale, ridisegnare la rete territoriale e migliorare la qualità delle cure per anziani non autosufficienti e malati cronici.
Tuttavia, una criticità rilevante riguarda la quantificazione degli oneri per le misure più ambiziose, rinviata ai futuri decreti attuativi. Questo meccanismo di rinvio a cascata, in particolare per le reti assistenziali, l'assistenza ai non autosufficienti e le cure palliative, solleva dubbi sulla sostenibilità finanziaria a regime.
Il cuore innovativo del provvedimento sono gli ospedali di terzo livello, strutture di riferimento nazionale. Per il 2026 sono stanziati 30 milioni di euro per una fase di "sperimentazione", ma per gli anni successivi il costo è "oggettivamente non determinabile ex ante".
La riforma affronta anche la salute mentale e il carcere, prevedendo di migliorare la qualità e l'appropriatezza dell'assistenza e di garantirne l'integrazione nel modello territoriale. Tuttavia, in settori notoriamente sottofinanziati, questi obiettivi difficilmente potranno essere raggiunti con le sole risorse disponibili.
La Ragioneria generale dello Stato ha certificato la relazione tecnica con esito positivo, attestando la correttezza formale del documento e la conformità delle procedure di copertura alla legge di contabilità pubblica. Tuttavia, ciò non equivale a certificare la sostenibilità finanziaria della riforma. Il vero banco di prova saranno i decreti legislativi attuativi, quando le promesse dovranno confrontarsi con i numeri reali di un sistema sanitario che sconta anni di sottofinanziamento strutturale e profonde diseguaglianze territoriali.
La Telemedicina e l'Innovazione Digitale
La telemedicina emerge come uno strumento fondamentale per il futuro dell'assistenza territoriale. Il suo utilizzo da parte dei professionisti sanitari per fornire prestazioni o servizi di consulenza è in crescita. Nonostante ciò, l'Italia mostra una bassa capacità di autogestione della propria salute da parte dei cittadini e una limitata capacità di utilizzare informazioni sulla salute reperite online. Anche l'uso di servizi che scambiano elettronicamente informazioni mediche è ancora basso.
L'utilizzo del Fascicolo Sanitario Elettronico (FSE) rappresenta una potenziale soluzione, ma la sua adozione e la disponibilità di informazioni al suo interno variano significativamente tra le regioni. La carenza di dati integrati e facilmente accessibili nel FSE, come la cartella clinica, il Piano Assistenziale Individualizzato (PAI) o il Piano Terapeutico Assistenziale (PDTA), ne limita l'efficacia per i cittadini.
La Medicina Generale e la Farmacia dei Servizi
Il carico assistenziale per i Medici di Medicina Generale (MMG) è in aumento, mentre il numero di professionisti disponibili si riduce, soprattutto nel Nord del Paese. Molti MMG si trovano a prendere in carico un numero di assistiti superiore ai 1500, con una parte significativa che lavora in modo non formalmente organizzato.
Parallelamente, la farmacia dei servizi, richiamata anche nel Piano Nazionale Cronicità (PNC), sta diventando più capillare. Aumenta il numero di farmacie sul territorio e si appresta a concludere la sua fase sperimentale. I servizi offerti dalle farmacie includono test diagnostici di base, prenotazioni CUP, elettrocardiogrammi e prenotazione di farmaci, sebbene i programmi per l'aderenza terapeutica e la ricognizione farmacologica siano meno diffusi.
Gli Infermieri di Famiglia e Comunità: Un Percorso in Evoluzione
Gli Infermieri di Famiglia e Comunità, il cui standard è di un infermiere ogni 3000 abitanti, si confrontano con differenze territoriali nei tempi di definizione del fabbisogno e di implementazione. Alcune regioni hanno identificato il fabbisogno totale e definito la progressività dell'attuazione, mentre altre non hanno ancora definito i numeri necessari.
Conclusioni Provvisorie e Prospettive Future
La Riforma dell'Assistenza Territoriale rappresenta un passo fondamentale verso un Servizio Sanitario Nazionale più vicino ai cittadini, più equo e più efficiente. L'introduzione di nuove strutture, il potenziamento delle figure professionali e l'integrazione tra sanità e sociale sono elementi chiave per affrontare le sfide della cronicità, delle disuguaglianze territoriali e dei bisogni emergenti.
Tuttavia, il successo della riforma dipenderà dalla capacità di superare le criticità strutturali, garantire un finanziamento adeguato e continuo, e assicurare una reale integrazione tra i diversi livelli di assistenza. Il ruolo del Terzo Settore, l'innovazione digitale e la valorizzazione delle professioni sanitarie saranno determinanti per costruire un futuro di salute e benessere per tutti i cittadini italiani.
ENTI DEL TERZO SETTORE: cosa c’è da sapere
tags: #delle #risorse #assistenziali

