Piaghe da Decubito: Comprendere Cause Profonde, Prevenzione Efficace e Trattamenti Innovativi
Le piaghe da decubito, note anche come ulcere da pressione o lesioni da compressione, rappresentano una complicanza medica seria e spesso dolorosa, che affligge una porzione significativa della popolazione, in particolare quella più anziana o affetta da patologie croniche. Queste lesioni cutanee, che derivano dalla prolungata applicazione di pressione su specifiche aree del corpo, possono variare da un semplice arrossamento a profonde lesioni che coinvolgono tessuti molli, muscoli e persino ossa. La loro insorgenza è strettamente legata all'immobilità, ma una serie di altri fattori contribuiscono alla loro formazione e aggravamento, rendendo la gestione e la prevenzione una sfida complessa ma fondamentale per il benessere del paziente.
La Natura delle Piaghe da Decubito: Oltre la Semplice Lesione Cutanea
Le piaghe da decubito sono essenzialmente aree di danno tissutale causate dalla carenza di flusso sanguigno. Questo avviene quando una pressione costante e prolungata compromette l'apporto di ossigeno e nutrienti alle cellule. La necrosi del tessuto, ovvero la morte cellulare, è il processo irreversibile che si verifica in queste condizioni. È cruciale comprendere che le cellule dei tessuti, pur resistenti, non possono sopravvivere indefinitamente senza un adeguato apporto di ossigeno e sostanze nutritive. L'immobilità è la causa principale, poiché impedisce al corpo di riposizionarsi autonomamente, alleviando la pressione su specifiche aree. Le persone sane, infatti, compiono centinaia di movimenti inconsapevoli ogni giorno, anche durante il sonno, che prevengono l'accumulo di pressione. Tuttavia, in soggetti allettati, seduti su una sedia a rotelle, o con ridotta mobilità dovuta a patologie, questo meccanismo protettivo viene a mancare.
Oltre alla compressione, altri fattori contribuiscono significativamente alla formazione delle piaghe da decubito. La trazione, una forza laterale sulla pelle, può ridurre l'afflusso di sangue, specialmente quando si posizionano i pazienti su piani inclinati. La frizione, generata dallo sfregamento della pelle contro indumenti o biancheria da letto, può danneggiare gli strati superficiali della cute, rendendola più vulnerabile. L'umidità, derivante da sudorazione, incontinenza urinaria o fecale, indebolisce la barriera protettiva della pelle, aumentando sia la frizione che la suscettibilità alle lesioni. La combinazione di questi elementi crea un ambiente propizio allo sviluppo delle piaghe da decubito, soprattutto nelle zone in cui le ossa sono vicine alla pelle, come i glutei, i talloni, i gomiti e le scapole.
Fattori di Rischio: Chi è Più Vulnerabile?
Diversi fattori aumentano la probabilità di sviluppare piaghe da decubito, rendendo necessaria un'attenta valutazione del rischio per i pazienti vulnerabili. L'età è un fattore significativo: gli anziani sono più a rischio a causa della pelle che tende a diventare più sottile e a guarire più lentamente. La mobilità ridotta, come già menzionato, è un prerequisito fondamentale. L'incontinenza, sia fecale che urinaria, è un fattore di rischio critico, poiché il contatto prolungato con feci e urine irrita e danneggia la pelle.
Lesioni da decubito e medicazioni avanzate
La ridotta capacità di cicatrizzazione delle ferite, spesso legata a condizioni mediche preesistenti come la malnutrizione, il diabete, l'arteriopatia periferica o l'insufficienza venosa, rallenta il processo di guarigione e aumenta la suscettibilità alle lesioni. La ridotta sensibilità, causata da danni nervosi, è particolarmente insidiosa: l'assenza di dolore o disagio impedisce al soggetto di avvertire la necessità di cambiare posizione. Pazienti con deficit neurologici, lesioni del midollo spinale, paralisi o che sono in coma sono quindi ad altissimo rischio. Anche la nutrizione inadeguata gioca un ruolo cruciale; la mancanza di apporto calorico, proteico e vitaminico compromette la capacità delle cellule di funzionare correttamente e di ripararsi. I pazienti sottopeso, in particolare, possono non avere sufficiente grasso corporeo a fungere da cuscinetto protettivo.
La prevalenza delle ulcere da decubito è particolarmente elevata nelle case di riposo, variando dal 2,6% al 24%. L'incidenza è del 25% nei residenti dimessi dall'ospedale per trattamenti acuti. Soggetti con ulcere da decubito preesistenti hanno un'incidenza del 26% di sviluppare ulteriori ulcere in un periodo di 6 mesi. Nei pazienti con deficit neurologici, le ulcere da pressione hanno un'incidenza del 7-8% all'anno, e sono considerate causa di morte in circa il 7-8% degli individui con paraplegia, caratterizzati anche dal più alto tasso di recidive (80%). La prevalenza sembra avere una distribuzione bimodale: un lieve picco nella terza decade di vita, legato a disabilità su base traumatica, e un aumento significativo oltre i 75 anni, con due terzi delle ulcere che insorgono in pazienti con età superiore a 70 anni.
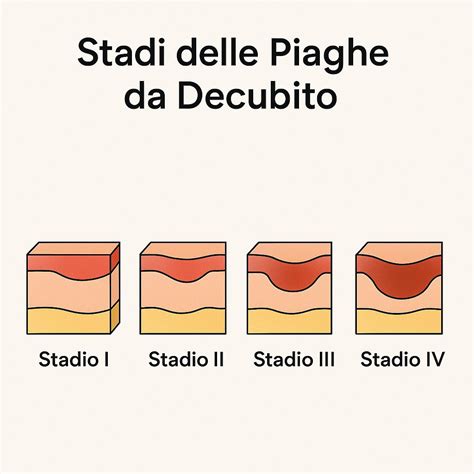
Stadiazione delle Piaghe da Decubito: Un Quadro di Gravità
La classificazione delle piaghe da decubito avviene in base alla gravità del danno tissutale, solitamente in quattro stadi. È importante notare che le piaghe non sempre progrediscono linearmente da uno stadio all'altro; a volte, il primo segno evidente può essere una lesione di stadio avanzato.
- Stadio I: La cute è intatta ma presenta segni di imminente ulcerazione. Inizialmente, si manifesta con un eritema pallido alla digitopressione (iperemia reattiva) che si risolve entro 24 ore dall'eliminazione della pressione. Possono essere presenti aumento termico e aumentata consistenza. Se la pressione è costante, l'eritema non scompare alla digitopressione, indicando un danno tissutale. Sulla pelle chiara, la cute appare rossa o rosa; sulla pelle scura, potrebbero non esserci variazioni del colore, ma la pelle può essere più calda, fredda, soda, morbida o dolente rispetto alle aree circostanti.
- Stadio II: Si osserva un parziale assottigliamento e perdita della cute, con possibile coinvolgimento dello strato dermico. La piaga è poco profonda e presenta una base di colore da rosa a rosso. Possono svilupparsi vescicole, ma i tessuti più profondi non sono visibili. Parte della cute può essere consumata.
- Stadio III: La perdita di pelle è a pieno spessore. La cute sopra la piaga è consumata, e il tessuto sottocutaneo è danneggiato. Possono essere visibili grasso e tessuti sottostanti, ma muscolo e osso rimangono integri. Possono essere presenti croste ed escare.
- Stadio IV: Si tratta della categoria più grave, con estensione completa a muscolo, osso, tendini e capsule articolari. La pelle è gravemente lesionata, e il tessuto circostante inizia a morire (necrosi). Croste ed escare sono spesso presenti.
Esistono anche categorie aggiuntive:
- Stadiazione Impossibile: La stadiazione non è possibile quando la piaga è coperta da detriti o da una spessa escara, fino alla loro rimozione.
- Lesione da Compressione dei Tessuti Molli Profondi: Caratterizzata da cute aperta o integra di colore viola o marrone, o vescicole piene di sangue, dovute a danno tissutale sottostante. L'area può apparire più dura, molle, calda o fredda al tatto.
- Lesioni da Compressione Correlate a Dispositivi Medici: Causate da dispositivi terapeutici (maschere per ossigeno, protesi, ecc.) che esercitano pressione. Le lesioni sono coerenti con la forma del dispositivo e possono interessare pelle o mucose.
Sintomi e Segni di Allarme
Il primo segno che compare nelle piaghe da decubito è spesso un'area di pelle che si arrossa, prude, talvolta duole e si gonfia. Nelle persone con alterazione dello stato di coscienza, questi sintomi possono non essere percepiti. La pelle interessata, nello Stadio I, appare arrossata e non sbianca alla pressione, indicando una sofferenza tissutale. Con il progredire della lesione, si sviluppano vescicole e poi ferite aperte che possono assumere colorazioni variabili dal viola al marrone.
Diagnosi: Un Approccio Multidisciplinare
La diagnosi delle piaghe da decubito si basa principalmente sull'esame obiettivo da parte di un operatore sanitario. L'identificazione dei pazienti a rischio è il primo passo diagnostico. I medici valutano l'aspetto e la sede delle lesioni, stabiliscono lo stadio e, spesso, fotografano le piaghe per monitorarne l'evoluzione. La valutazione dello stato nutrizionale del paziente, attraverso esami del sangue e anamnesi, è fondamentale. Emocromo completo, formula leucocitaria, dosaggio di albumina, prealbumina e transferrina forniscono indicazioni sullo stato nutrizionale e sulla presenza di infiammazioni o infezioni.
Nei casi in cui le piaghe non guariscono, si sospettano complicanze come infezioni. La diagnosi di osteomielite, ad esempio, può avvalersi di radiografie, esami del sangue e risonanza magnetica. Una biopsia tissutale è indicata per ferite che non migliorano nonostante il trattamento o in caso di sospetta infezione batterica profonda, permettendo l'identificazione dei microrganismi e la loro sensibilità agli antibiotici. Questo è particolarmente importante per distinguere la semplice contaminazione dall'invasione tissutale.
Trattamento: Un Percorso Complesso verso la Guarigione
Il trattamento delle piaghe da decubito è spesso più impegnativo della prevenzione e richiede un approccio multidisciplinare coordinato. Gli obiettivi primari sono l'eliminazione della pressione, la pulizia e la medicazione accurata delle lesioni, il controllo delle infezioni e un'adeguata nutrizione.
Riduzione della Pressione: Il Pilastro Fondamentale
Il primo e più importante passo nel trattamento è l'eliminazione della pressione sulla zona interessata. Questo si ottiene attraverso il riposizionamento frequente del paziente, idealmente ogni 2 ore, anche in presenza di presidi speciali. Per i pazienti che possono muoversi autonomamente, è fondamentale incoraggiarli a spostare il peso ogni 10 minuti. Per i soggetti che sviluppano ulcere in posizione seduta, è necessario limitare il tempo trascorso seduti a un massimo di 60 minuti, non più di 3 volte al giorno, anche su superfici speciali. L'uso di presidi medici specifici antidecubito, come materassi e cuscini speciali, è essenziale per distribuire uniformemente il peso corporeo e ridurre i punti di pressione.
Pulizia e Medicazione: Promuovere la Guarigione
La pulizia accurata della lesione è cruciale per prevenire infezioni. Si utilizzano soluzioni saline fisiologiche o ringer lattato, con una pressione di irrigazione adeguata per rimuovere detriti e batteri senza danneggiare il tessuto. La temperatura della soluzione dovrebbe essere compresa tra 28° e 30°C per non ostacolare l'attività cellulare. In caso di infezione, possono essere impiegati antisettici come lo iodopovidone (diluito) o, con cautela, l'ipoclorito di sodio.
Il letto della ferita deve essere mantenuto in un ambiente umido ma non macerato. Per questo, si utilizzano diverse tipologie di medicazioni avanzate:
- Idrocolloidi: Creano una barriera occlusiva, mantengono l'umidità e prevengono la contaminazione batterica, formando un gel con proprietà fibrinolitiche e antisettiche.
- Gel: Mantengono la superficie umida e hanno capacità assorbenti moderate.
- Medicazioni Adesive: Semipermeabili e occlusive, permettono lo scambio gassoso e sono utili in stadi I, II e III con minimo essudato.
- Alginati: Altamente assorbenti, formano un gel a contatto con l'essudato e sono ideali per ulcere con elevato essudato, anche infette o emorragiche.
- Garze Impregnate di Argento: Indicate per ferite infette o ad alto rischio, grazie alle proprietà antibatteriche degli ioni argento.
La scelta della medicazione dipende dallo stadio della piaga, dalla quantità di essudato e dalla presenza di infezione.
Gestione delle Infezioni e del Dolore
Il controllo delle infezioni è prioritario. Oltre alla pulizia e alle medicazioni specifiche, in caso di infezione batterica conclamata, possono essere prescritte creme antibiotiche come la sulfadiazina argentica o, in casi selezionati, il miele medicale. Le infezioni non trattate possono portare a complicanze gravi come cellulite, ascessi, fistole, osteomielite e, nei casi più severi, fascite necrotizzante o setticemia.
Un buon controllo del dolore è essenziale per il comfort del paziente e per favorire la guarigione. La spasticità muscolare, che può peggiorare le lesioni, deve essere controllata farmacologicamente con farmaci come il diazepam o il baclofen.
Nutrizione e Supporto Metabolico
Lo stato nutrizionale del paziente è strettamente legato alla capacità di guarigione delle piaghe. È fondamentale garantire un adeguato apporto calorico e proteico, integrando la dieta con aminoacidi specifici (arginina), vitamine (A, C, E) e minerali (zinco, ferro). Supplementazioni nutrizionali specifiche hanno dimostrato di ridurre il tempo di guarigione e il rischio di nuove ulcere.
Debridement: Rimozione del Tessuto Non Vitale
Il debridement, o sbrigliamento, consiste nella rimozione del tessuto necrotico, fibrinoso o infetto che ostacola la guarigione. Può essere eseguito chirurgicamente, enzimaticamente (con agenti chimici) o meccanicamente. In caso di tessuto necrotico, il debridement è necessario sia nell'ulcera che nel letto della ferita se si sospetta la presenza di biofilm batterici.
Intervento Chirurgico: Quando le Terapie Conservative Falliscono
Nei casi di lesioni di stadio III e IV che non rispondono alla terapia conservativa, l'intervento chirurgico, come la plastica cutanea con lembi miofasciocutanei, può essere indicato per ricoprire l'ulcera con tessuto vascolarizzato e favorire la chiusura definitiva.
Prevenzione: La Strategia Più Efficace
La prevenzione rimane la strategia più efficace e meno costosa per contrastare le piaghe da decubito. Le misure preventive includono:
- Riposizionamento Frequente: Cambio di posizione regolare e accurato del paziente.
- Cura della Pelle: Mantenere la pelle pulita, asciutta e idratata, ispezionandola quotidianamente per individuare precocemente segni di arrossamento o danno.
- Nutrizione Adeguata: Garantire una dieta equilibrata e ricca di nutrienti.
- Utilizzo di Presidi Antidecubito: Materassi, cuscini e altri dispositivi per ridurre la pressione.
- Controllo dell'Incontinenza: Gestione efficace dell'incontinenza urinaria e fecale per evitare il contatto prolungato della pelle con umidità e irritanti.
- Evitare Fumo e Altre Abitudini Dannose: Il fumo compromette la circolazione e la capacità di guarigione.
L'educazione sanitaria del paziente e dei caregiver è fondamentale per garantire la continuità delle cure e la corretta applicazione delle misure preventive e terapeutiche anche al di fuori dell'ambiente ospedaliero.
Le piaghe da decubito, pur essendo una complicanza seria, possono essere gestite efficacemente attraverso una comprensione approfondita delle loro cause, una valutazione accurata del rischio, una stadiazione precisa e l'implementazione di un piano di trattamento personalizzato che combini cure locali, gestione delle infezioni, supporto nutrizionale e, soprattutto, una strategia di prevenzione rigorosa. Il follow-up a lungo termine dimostra che ferite ben trattate sono in grado di guarire nell'arco di un anno, sottolineando l'importanza di un approccio proattivo e continuo.
tags: #decubito #coma #profondo #sospesi

