Come contrastare Pseudomonas Aeruginosa nelle Piaghe da Decubito: Una Guida Completa
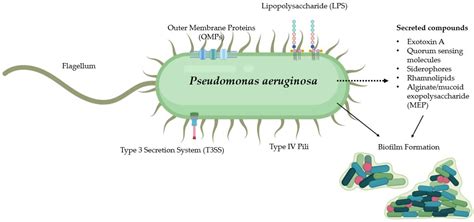
Pseudomonas aeruginosa, un bacillo Gram-negativo opportunista, rappresenta una sfida significativa nel contesto delle infezioni nosocomiali, con una particolare predilezione per i pazienti con ustioni, dipendenza da ventilatore, neutropenia o debilitazione cronica. La sua ubiquità, specialmente negli ambienti umidi, e la sua capacità di colonizzare diverse sedi corporee lo rendono un patogeno temibile, spesso associato a infezioni gravi. Quando questo microrganismo infetta le piaghe da decubito, la situazione si complica ulteriormente, richiedendo un approccio terapeutico mirato e personalizzato.
Epidemiologia e Trasmissione di Pseudomonas Aeruginosa
Pseudomonas aeruginosa è un batterio onnipresente, che prospera in ambienti umidi, rendendolo un ospite frequente in contesti sanitari come lavandini, soluzioni antisettiche e contenitori per urine. Sebbene P. aeruginosa sia il patogeno più diffuso del genere Pseudomonas negli esseri umani, altre specie come P. paucimobilis, P. putida, P. fluorescens, P. stutzeri, P. mendocina o P. acidovorans possono anch'esse causare infezioni. È importante distinguere questi da altri patogeni nosocomiali precedentemente classificati come Pseudomonas, come Burkholderia cepacia e Stenotrophomonas maltophilia. Un caso particolare è B. pseudomallei (precedentemente Pseudomonas pseudomallei), responsabile della melioidosi, una malattia geograficamente limitata al sud-est asiatico e al nord dell'Australia.
Normalmente, P. aeruginosa si ritrova occasionalmente sulla cute sana delle regioni ascellare e anogenitale e raramente nelle feci, a meno che non sia stata effettuata una terapia antibiotica. La trasmissione ai pazienti da parte del personale sanitario è una preoccupazione reale, specialmente in pazienti ustionati e nelle unità di terapia intensiva neonatali, se le pratiche di controllo delle infezioni non vengono scrupolosamente seguite.
Manifestazioni Cliniche delle Infezioni da Pseudomonas Aeruginosa
La maggior parte delle infezioni da P. aeruginosa si verifica in pazienti ospedalizzati, in particolare quelli con neutropenia, debilitazione o compromissione del sistema immunitario. È una causa comune di infezione nelle unità di terapia intensiva. Pazienti con HIV in stadio avanzato e pazienti con fibrosi cistica sono a rischio di infezioni da P. aeruginosa acquisite in comunità.
Le infezioni da Pseudomonas possono interessare molteplici sedi anatomiche, tra cui cute, tessuti sottocutanei, ossa, orecchie, occhi, tratto urinario, polmoni e valvole cardiache. La localizzazione specifica dipende dalla porta d'ingresso dell'infezione e dalla vulnerabilità del paziente. Nei pazienti ospedalizzati, un segno precoce può essere una grave sepsi da Gram-negativi.
Infezioni della Cute e dei Tessuti Molli
Negli ustionati, l'infezione sottostante l'escara può portare a una diffusa infiltrazione microbica, fungendo da focolaio per una successiva batteriemia, una complicanza spesso fatale. Le ferite profonde da puntura del piede sono frequentemente infettate da P. aeruginosa, potendo evolvere in fistole drenanti, cellulite e osteomielite. Il liquido di drenaggio da queste ferite può presentare un caratteristico odore dolciastro e fruttato.
La follicolite acquisita in vasche idromassaggio è un'altra manifestazione comune, causata da P. aeruginosa e caratterizzata da un'eruzione pustolosa pruriginosa intorno ai follicoli piliferi. L'otite esterna acuta, nota anche come "orecchio del nuotatore", è frequente nei climi tropicali ed è la forma più comune di infezione auricolare da Pseudomonas. Una forma più grave, l'otite esterna maligna, può svilupparsi nei pazienti diabetici, manifestandosi con dolore acuto all'orecchio e, in alcuni casi, paralisi unilaterale del nervo cranico, richiedendo terapia parenterale.
L'ectima gangrenoso è una lesione cutanea che si verifica in pazienti neutropenici, solitamente causata da P. aeruginosa. È caratterizzato da lesioni eritematose, centralmente ulcerate, di colore porpora-nero, di circa 1 cm di diametro. Queste lesioni si localizzano più frequentemente in aree umide come le ascelle, le regioni inguinali o anogenitali. L'ectima gangrenoso si osserva tipicamente in pazienti con batteriemia da P. aeruginosa.
La sindrome del piede caldo da Pseudomonas è una condizione cutanea rara, causata da P. aeruginosa, che prospera in ambienti umidi. Quando il batterio entra in una ferita o nella pelle danneggiata, può portare a rossore, dolore e gonfiore. La sua resistenza a molti antibiotici rende il trattamento difficile. Una corretta cura delle ferite e pratiche igieniche sono fondamentali per la prevenzione. La sindrome può manifestarsi con sintomi quali rossore, gonfiore e calore al piede interessato, e nei casi gravi, la pelle può apparire scolorita o necrotica. L'esposizione a fonti d'acqua contaminate come vasche idromassaggio, piscine o acqua non clorata è un fattore scatenante comune. Pseudomonas prospera in ambienti caldi e umidi, rendendo le vasche idromassaggio un terreno di coltura ideale. L'esposizione ad acqua contaminata può causare irritazioni cutanee, protuberanze rosse e disagio. La sindrome può presentarsi in vari tipi, inclusa la follicolite da vasca idromassaggio o infezioni alle unghie. Fattori di rischio includono l'esposizione prolungata ad acqua contaminata e una manutenzione inadeguata dell'igiene dell'acqua.
Infezioni delle Vie Respiratorie
P. aeruginosa è una causa frequente di polmonite nosocomiale e di polmonite associata alla ventilazione meccanica. Nei pazienti con HIV in stadio avanzato, lo Pseudomonas comunemente causa polmonite o sinusite. I fattori di rischio per la polmonite da P. aeruginosa non nosocomiale includono broncopneumopatia cronica ostruttiva, bronchiectasie, fumo, disturbo da uso di alcol e terapie antibiotiche frequenti. La bronchite da Pseudomonas è frequente nella fase tardiva della fibrosi cistica. Gli isolati provenienti da pazienti con fibrosi cistica presentano una caratteristica morfologia mucoide delle colonie, associata a una prognosi peggiore rispetto a quelli con Pseudomonas non mucoide.
Polmonite acquisita in comunità (definizione medica) | Video esplicativo rapido
Altre Infezioni
Pseudomonas è una causa frequente di infezioni delle vie urinarie nosocomiali, specialmente in pazienti sottoposti a manipolazioni urologiche o affetti da uropatie ostruttive. Colonizza comunemente le vie urinarie in pazienti cateterizzati, soprattutto se hanno ricevuto antibiotici ad ampio spettro.
Il coinvolgimento oculare si manifesta tipicamente con un'ulcera corneale, spesso post-traumatica, ma a volte legata alla contaminazione di lenti a contatto o del loro liquido di conservazione.
Infezioni ossee e articolari si verificano solitamente a carico della colonna vertebrale, dell'osso pubico e/o dell'articolazione sternoclavicolare.
Raramente, Pseudomonas causa endocardite batterica acuta, generalmente su valvole protesiche in pazienti sottoposti a chirurgia cardiaca, o su valvole native in soggetti che si iniettano sostanze per via endovenosa.
Batteriemia
Molte infezioni da Pseudomonas possono evolvere in batteriemia. Nei pazienti non intubati, senza un focolaio urinario identificabile, soprattutto se l'infezione è dovuta a specie diverse da P. aeruginosa, la batteriemia può suggerire contaminazione di liquidi o farmaci endovenosi, o degli antisettici utilizzati per il posizionamento dei cateteri EV.
Diagnosi di Infezione da Pseudomonas Aeruginosa
La diagnosi di infezione da Pseudomonas si basa sulla coltura del microrganismo dalla sede infetta: sangue, lesioni cutanee, liquido di drenaggio, urine, liquido cerebrospinale o occhi. Viene eseguito anche il test di sensibilità agli antibiotici. Un'infezione localizzata può produrre un odore fruttato di erba appena falciata e il pus può assumere una colorazione verdastra.
Gestione delle Piaghe da Decubito Colonizzate da Pseudomonas Aeruginosa
Le piaghe da decubito colonizzate da Pseudomonas aeruginosa richiedono un approccio terapeutico multifattoriale, che combina la gestione locale della ferita con terapie sistemiche e locali mirate.
Cura della Ferita e Debridement
La gestione delle piaghe da decubito, specialmente quelle infette, inizia con un'accurata pulizia e la rimozione del tessuto necrotico (debridement). Questo passaggio è cruciale per ridurre il carico batterico e favorire la formazione di nuovo tessuto sano. Il debridement può essere chirurgico, enzimatico, meccanico o autolitico, e la scelta dipende dalle condizioni della ferita e dalle preferenze del clinico.
Nel caso specifico di una piaga sacrale al 3° stadio infetta da Pseudomonas aeruginosa resistente a molti antibiotici, il debridement chirurgico effettuato in chirurgia vascolare è un passo importante. Tuttavia, la persistenza dell'infezione e la presenza di secrezione, anche se interpretata dall'infermiera come un indicatore positivo, suggeriscono la necessità di una rivalutazione diagnostica.
Terapia Locale
Per le infezioni superficiali come la follicolite da bagno caldo, spesso non è necessaria una terapia antibiotica specifica, poiché tende a risolversi spontaneamente. L'otite esterna può essere trattata con irrigazioni di acido acetico all'1-2% o con farmaci topici come polimixina B o colistina. Per le infezioni più gravi, si ricorre a fluorochinoloni, se il ceppo batterico è sensibile.
Le infezioni focali dei tessuti molli possono richiedere, oltre agli antibiotici, uno sbrigliamento/debridement chirurgico precoce dei tessuti necrotici e il drenaggio degli ascessi.
Nel caso di ulcere corneali, le forme lievi sono trattate con ciprofloxacina allo 0,3% o levofloxacina allo 0,5%. Per ulcere più significative, si utilizzano gocce antibiotiche a concentrazioni più elevate, come tobramicina 15 mg/mL, somministrate frequentemente (ad esempio, ogni ora per 24 ore). Il bendaggio oculare è controindicato, poiché crea un ambiente caldo e buio favorevole alla crescita batterica e ostacola la somministrazione di farmaci topici.
Nel caso di un'ulcera malleolare sinistra colonizzata da Pseudomonas aeruginosa, il trattamento con lavaggi di acido acetico, terapia compressiva e terapia antibiotica orale ed endovenosa è stato intrapreso. La persistenza dell'ulcera nonostante la scomparsa del dolore e l'interruzione della terapia antibiotica per ipertensione suggerisce la necessità di una revisione del piano terapeutico.
Terapia Antibiotica Sistemica
La scelta degli antibiotici varia in base al patogeno, alla sede e alla gravità dell'infezione, e deve essere guidata dall'antibiogramma a causa della frequente resistenza di Pseudomonas aeruginosa.
Per le infezioni sistemiche, è necessaria una terapia parenterale. La terapia con un singolo antibiotico beta-lattamico anti-pseudomonas attivo (ad esempio, cefepime) o un fluorochinolone ha dimostrato risultati equivalenti alla terapia di combinazione precedentemente raccomandata (aminoglicoside più beta-lattamico antipseudomonas). Questa terapia con singolo antibiotico è appropriata anche per pazienti neutropenici. Tuttavia, la terapia antibiotica di combinazione può essere utilizzata inizialmente in pazienti gravemente malati o settici, in cui si sospetta un'infezione da Pseudomonas, fino a stabilizzazione delle condizioni o alla determinazione della sensibilità agli antibiotici.
La batteriuria asintomatica generalmente non viene trattata con antibiotici, ad eccezione della gravidanza e prima di manipolazioni urologiche. Pazienti con infezioni delle vie urinarie sintomatiche possono essere trattati con levofloxacina orale o ciprofloxacina orale, se il ceppo è sensibile.
Per il trattamento di infezioni da P. aeruginosa con resistenza difficile da trattare (DTR), sono disponibili opzioni terapeutiche più recenti come ceftolozane/tazobactam, ceftazidime/avibactam, imipenem/relebactam e cefiderocol, che mantengono attività contro molti ceppi multiresistenti. Tobramicina o amikacina somministrate una volta al giorno sono un'alternativa per il trattamento delle infezioni delle vie urinarie da P. aeruginosa-DTR, basate su nuovi criteri di sensibilità. Antibiotici più datati, come la colistina, possono essere necessari per infezioni che coinvolgono Pseudomonas spp. multi-resistenti.
Nel caso di un'infezione da Pseudomonas aeruginosa resistente, come quella riportata in una piaga sacrale al 3° stadio, la raccomandazione di ripetere il tampone e inviarlo a un altro laboratorio di fiducia è prudente, soprattutto considerando la presenza di molte resistenze nell'antibiogramma iniziale. La sideremia bassa e l'integrazione di ferro, sebbene importanti per la cicatrizzazione, non risolvono l'infezione batterica.
L'endocardite destra può essere trattata con antibiotici, ma le infezioni che coinvolgono le valvole mitrali, aortiche o protesi richiedono spesso un intervento chirurgico precoce con sostituzione valvolare a causa degli alti tassi di fallimento della sola terapia antibiotica.
Terapia Compressiva
La terapia compressiva è un elemento fondamentale nella gestione delle ulcere venose e artero-venose, ma può anche essere utile in alcune piaghe da decubito per migliorare la circolazione e ridurre l'edema. La scelta del tipo di bendaggio è cruciale; in genere si preferisce un bendaggio anaelastico che eserciti una pressione adeguata durante il movimento e sia ben tollerato a riposo.
Considerazioni Specifiche per le Piaghe da Decubito
Le piaghe da decubito, specialmente quelle di stadio avanzato, creano un ambiente ideale per la colonizzazione batterica, inclusa P. aeruginosa. La compromissione della barriera cutanea, la ridotta perfusione locale e la presenza di tessuto necrotico contribuiscono alla persistenza dell'infezione.
La gestione di una piaga da decubito infetta da Pseudomonas aeruginosa richiede un approccio olistico:
- Valutazione Multidisciplinare: La collaborazione tra specialisti come infettivologi, dermatologi, chirurghi vascolari e infermieri specializzati in wound care è essenziale per definire un percorso terapeutico personalizzato.
- Controllo dell'Infezione: L'uso di antibiotici, sia topici che sistemici, deve essere guidato dall'antibiogramma. In alcuni casi, possono essere impiegati agenti antimicrobici specifici per Pseudomonas, come la polimixina B o la tobramicina.
- Debridement Regolare: La rimozione continua del tessuto necrotico e dei biofilm batterici è fondamentale per permettere la granulazione e la riepitelizzazione.
- Gestione dell'Umidità: Mantenere un ambiente umido ma non eccessivamente macerato è importante per la guarigione della ferita.
- Supporto Nutrizionale: Un adeguato apporto proteico e vitaminico è cruciale per la guarigione dei tessuti.
- Ottimizzazione delle Condizioni Sistemiche: Trattare le comorbidità come il diabete, l'ipertensione e l'immunocompromissione è fondamentale per migliorare la risposta alla terapia.
Nel caso specifico del padre con piaga sacrale al 3° stadio, la ripetizione della coltura batterica, anche se il tampone è stato effettuato presso l'ASL, è una strategia valida per confermare la presenza del germe e la sua sensibilità. La sideremia bassa, anche se il padre si alimenta normalmente e assume integratori, richiede un'indagine più approfondita sulla causa della carenza di ferro, poiché questo può influire negativamente sulla cicatrizzazione.
Le informazioni fornite rappresentano indicazioni generali e non sostituiscono in alcun modo il parere del medico. Ogni caso clinico è unico e richiede una valutazione personalizzata da parte di professionisti sanitari qualificati.
tags: #come #combattere #pseudomonas #aeruginosa #su #piaghe

