La Classificazione TIME delle Lesioni da Decubito in Terapia Intensiva: Un Approccio Strutturato alla Guarigione
La gestione delle lesioni da decubito, specialmente in contesti critici come la terapia intensiva, richiede un approccio metodico e basato sull'evidenza per ottimizzare il processo di guarigione. La preparazione del letto della ferita (Wound Bed Preparation - WBP) rappresenta un pilastro fondamentale in questo percorso, e il modello TIME si è affermato come uno strumento pratico e completo per guidare gli operatori sanitari nella valutazione e nella gestione di queste complesse condizioni.
Introduzione alla Wound Bed Preparation e al Modello TIME
La Wound Bed Preparation (WBP) è un approccio sistematico e basato sulle evidenze volto a rendere il letto di una ferita cronica o complessa nelle condizioni ottimali per la guarigione. In ambito di wound care avanzato, essa rappresenta uno degli standard concettuali più rilevanti per medici, infermieri e altri professionisti sanitari coinvolti nella gestione delle ferite difficili. La crescente incidenza di ferite croniche, legate all'invecchiamento della popolazione, al diabete e alle patologie vascolari, rende il settore del wound care un ambito con una significativa richiesta di competenze specialistiche.
Il modello TIME, acronimo di Tissue, Infection/Inflammation, Moisture, Edge, è stato sviluppato per fornire un framework conciso per la valutazione e la gestione delle ferite. Inizialmente associato unicamente alla valutazione della lesione da decubito, è fondamentale ricordare che la persona nel suo complesso deve sempre essere al centro dell'attenzione.

Principi Fondamentali della Wound Bed Preparation
La Wound Bed Preparation nasce per sistematizzare il processo di valutazione e trattamento delle ferite difficili, riducendo la variabilità clinica e migliorando i risultati di guarigione. Nonostante l'evoluzione del modello nel corso degli anni, alcuni pilastri rimangono costanti. La preparazione del letto di ferita offre nuove opportunità per il trattamento delle ferite croniche, affrontando aspetti fondamentali come il controllo delle infezioni, l'eliminazione del tessuto necrotico, la gestione dell'essudato e altri aspetti più complessi come le alterazioni fenotipiche cellulari lesionali. Queste alterazioni sono responsabili della senescenza delle cellule all'interno e attorno alla ferita e della loro mancata risposta a determinati trattamenti.
Esistono quattro importanti aree cliniche da considerare nella preparazione del letto delle ferite, relative alle corrispondenti anomalie patofisiologiche sottostanti. La conoscenza e il ricordo di queste aree permettono all'operatore un approccio completo al trattamento delle ferite croniche, distinguendolo da quello impiegato nel trattamento delle lesioni acute. Sulla base dei lavori dell'International Wound Bed Preparation Advisory Board, è stato coniato l'acronimo TIME, utilizzando i nomi inglesi dei componenti da considerare. L'EWMA wound bed preparation editorial advisory board ha ulteriormente sviluppato questi termini per massimizzare il loro valore tra le diverse discipline e lingue.
L'acronimo TIME permette di realizzare un'ottima wound bed preparation, riducendo edema ed essudato, controllando la carica batterica e, cosa importante, correggendo le anomalie che concorrono a una guarigione non corretta, facilitando così il fisiologico processo di guarigione. La struttura TIME non è "lineare"; durante il processo di guarigione dovranno essere considerati diversi elementi della struttura. Gli operatori possono utilizzare la struttura TIME per la valutazione dell'efficacia degli interventi terapeutici. Uno solo di essi può interessare più di un elemento della struttura.
Il Modello TIME in Dettaglio
L'applicazione del modello TIME nella pratica clinica offre un approccio strutturato alla gestione delle ferite difficili. Ogni componente dell'acronimo rappresenta un'area critica da valutare e trattare per promuovere la guarigione.
T - Tissue (Tessuto)
Questa componente si concentra sulla valutazione e sulla gestione del tessuto non vitale presente nel letto della ferita. Questo include la necrosi (tessuto morto), la fibrina (un rivestimento giallastro) e lo slough (tessuto molle, giallastro o grigiastro). La presenza di tessuto necrotico e/o devitalizzato non solo ostacola la guarigione, ma impedisce anche la valutazione accurata delle dimensioni, della profondità della lesione e delle strutture interessate dal processo ulcerativo.
La rimozione di questo tessuto, attraverso tecniche di debridement (chirurgico, meccanico, enzimatico, autolitico, biologico), è essenziale per creare un ambiente che stimoli la crescita di tessuto sano. Il debridement rimuove batteri, tossine e cellule senescenti che impediscono la guarigione, creando un letto di ferita pulito, con tessuto di granulazione vitale. Alla luce di recenti studi sulla senescenza di alcune cellule presenti nelle ferite e sulla loro mancata risposta a taluni segnali, appare particolarmente importante intervenire con lo sbrigliamento che rimuove la carica cellulare e consente di creare un ambiente che faciliti la guarigione.
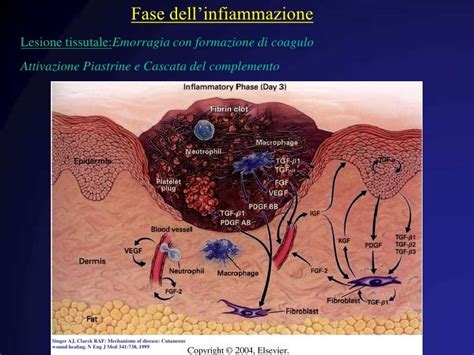
I - Infection/Inflammation (Infezione/Infiammazione)
La valutazione di questa componente richiede il riconoscimento precoce dei segni di infezione locale e sistemica e la gestione dell'infiammazione cronica. Le ferite croniche sono frequentemente colonizzate da batteri o funghi. Ciò è dovuto in parte al fatto che queste ferite rimangono aperte per lunghi periodi di tempo, ma anche ad altri fattori, come cattiva circolazione, ipossia e processi patologici sottostanti.
Esistono incertezze sul fatto che un'infezione conclamata debba essere trattata immediatamente e in modo aggressivo. L'evidenza dimostra che una carica batterica >10^6 organismi per grammo di tessuto limita seriamente la guarigione, anche se il motivo è poco chiaro. Recentemente è stato evidenziato un crescente interesse per la possibile correlazione tra la presenza di biofilm nelle ferite croniche e la loro mancata guarigione o riacutizzazione. I biofilm sono colonie batteriche rivestite e protette da uno strato di polisaccaridi, che le rende più resistenti all'azione degli antimicrobici.
La valutazione include l'analisi della temperatura della ferita, il pH, l'odore, il tipo ed il grado di essudato e secrezioni. L'utilizzo razionale di antisettici e antibiotici, e l'impiego di bendaggi con azione antimicrobica sono strategie terapeutiche importanti. Per identificare i microrganismi responsabili dell'infezione si utilizza la biopsia del tessuto profondo o il tampone quantitativo secondo la tecnica di Levine.
Consensus italiano su prevenzione perioperatoria delle infezioni di ferite chirurgiche
M - Moisture Balance (Bilancio dell'Umidità)
Questa componente si occupa della gestione dell'equilibrio dei fluidi nella ferita, prevenendo sia la macerazione dei tessuti peri-lesionali (causata da eccesso di essudato) sia la disidratazione (che rallenta la guarigione). Una delle più interessanti scoperte degli ultimi 50 anni è stata l'importanza dell'ambiente umido nella stimolazione dei processi di riepitelizzazione delle lesioni, permettendo il successivo sviluppo di una vasta gamma di medicazioni che creano un microclima umido e favoriscono la "guarigione attraverso il controllo dell'idratazione".
La maggior parte dei dati di letteratura relativi alla guarigione in ambiente umido è stata ottenuta in lavori sperimentali condotti sulle ferite acute e subito traslata ed applicata alle ferite croniche. Contrariamente all'opinione generale, il mantenere umida la ferita non aumenta la quota di infezioni. Non è ancora chiaro se la funzione principale delle medicazioni che trattengono l'essudato sia quella di mantenere i fluidi a contatto con la ferita o invece quella di trattenerli completamente all'interno della medicazione stessa. Uno dei motivi di questa incertezza è che i fluidi presenti nella ferita sembrano avere proprietà diverse nelle ferite acute e in quelle croniche.
Contrariamente, l'essudato presente nelle ferite croniche blocca la proliferazione cellulare e l'angiogenesi, oltre a contenere quantità eccessive di metalloproteinasi della matrice (MMP), in grado di degradare le proteine della matrice extracellulare, comprese fibronectina e vitronectina. Non vi è dubbio che alcune MMP giochino un ruolo fondamentale nella guarigione delle ferite - ad esempio, la collagenasi interstiziale (MMP-1) è determinante per la migrazione dei cheratinociti. Tuttavia, è stato suggerito che l'attività eccessiva (o la cattiva distribuzione) di altri enzimi (MMP-2, MMP-9) rallenta la guarigione. Non è necessario che l'eccesso di essudato presente nella ferita contenga MMP attivate in modo anomalo o inadeguato per essere dannoso. I normali componenti del plasma, se costantemente presenti, possono favorire, secondo una recente teoria, un "intrappolamento dei fattori di crescita". Questa ipotesi, riferita a problemi di guarigione delle ulcere venose, può essere estesa anche a diverse ferite croniche. Si ipotizza che talune macromolecole e i fattori di crescita vengano legati o 'intrappolati' nei tessuti, determinando la mancata disponibilità dei mediatori importanti, comprese le citochine.
La valutazione del bilancio dell'umidità include la valutazione della quantità di essudato, dei margini della ferita e del colore della cute perilesionale. La scelta mirata di device avanzati (idrocolloidi, idrogel, schiume in poliuretano, alginati, idrofibre, medicazioni interattive e bioattive) è fondamentale per mantenere un ambiente umido controllato.
E - Edge of Wound (Margini della Ferita)
Questa componente si focalizza sulla valutazione dei margini della ferita, la loro proliferazione, la presenza di callosità, la sospetta malignità, e la presenza di tasche o sottosquadri. I margini non proliferanti o sottominati possono indicare problemi nella guarigione. L'epitelizzazione, il processo attraverso cui la nuova pelle ricopre la ferita, deve essere valutata regolarmente.
È importante valutare regolarmente e documentare le misure dell'area e la profondità della ferita. Gli strumenti di misurazione devono essere sterili. L'implementazione di strategie per riattivare il processo di cicatrizzazione quando in fase di stasi è un obiettivo chiave.
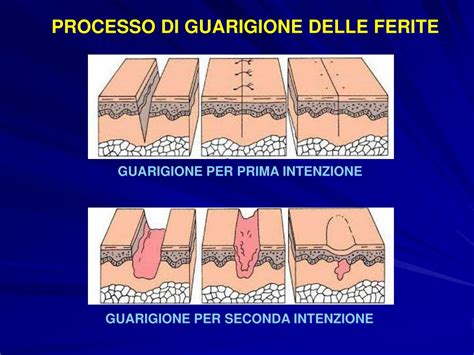
Approccio Olistico al Paziente con Ferita Difficile
La Wound Bed Preparation non riguarda solo il letto della ferita, ma si inserisce in una visione olistica del paziente. Le ferite croniche sono spesso espressione di patologie sistemiche (diabete, insufficienza venosa, arteriopatia periferica, malattie autoimmuni, insufficienza cardiaca) e di fattori di rischio (fumo, malnutrizione, immobilità, obesità). Prima ancora di valutare la ferita, i clinici devono riconoscere tutti quei fattori presenti nel paziente. Questi fattori includono non solo le condizioni mediche che compromettono la guarigione (per esempio il diabete), ma anche considerazioni personali come il dolore, lo sconforto e tutte le sensazioni soggettive del paziente sulla propria condizione.
Per questo, nella gestione avanzata di una ferita difficile non può mancare una valutazione completa di:
- Stato vascolare (arterioso e venoso), tramite esami clinici e strumentali.
- Controllo glicemico e quadro metabolico.
- Stato nutrizionale e sarcopenia.
- Mobilità, carico pressorio, postura e appoggio plantare.
- Dolore e qualità di vita.
- Aderenza alla terapia e contesto socio-familiare.
Identificare l'etiologia della ferita è cruciale: qual è il tipo di ulcera cronica che richiede il trattamento? Per esempio, un'ulcera alla gamba potrebbe essere venosa, arteriosa o di origine mista. Un'ulcera da pressione potrebbe oscillare in base alla sua gravità dal I al IV Stadio. Il piede diabetico potrebbe essere neuropatico o neuro ischemico.
La Wound Bed Preparation è efficace solo se inserita in un percorso multidisciplinare che coinvolge diverse figure professionali e integra competenze cliniche, infermieristiche, riabilitative e sociali.
Perché la Wound Bed Preparation è Strategica nella Gestione delle Ferite Difficili
Le ferite difficili (ulcere venose, arteriopatiche, diabetiche, lesioni da pressione, ferite neoplastiche, ferite post-chirurgiche complesse) sono caratterizzate da tempi di guarigione lunghi, elevato rischio di recidiva, costi sanitari importanti e impatto significativo sulla qualità di vita del paziente. Una Wound Bed Preparation correttamente applicata consente di:
- Ridurre i tempi di guarigione e le complicanze infettive.
- Ottimizzare l'efficacia delle medicazioni avanzate e delle terapie adiuvanti (NPWT, terapia a pressione negativa; terapia bioingegneristica; innesti cutanei).
- Favorire la pianificazione chirurgica di innesti e lembi.
- Standardizzare i percorsi clinico-assistenziali all'interno di ospedali, ambulatori e servizi territoriali.
- Contenere i costi indiretti (ricoveri prolungati, riammissioni, antibiotico-terapia a lungo termine).
In un contesto di transizione demografica ed epidemiologica, la competenza in WBP è quindi una skill ad alto valore aggiunto per il professionista sanitario giovane che vuole differenziarsi sul mercato del lavoro.
Competenze Chiave per i Giovani Laureati
Per applicare in modo efficace i principi della WBP, non è sufficiente conoscere la teoria. È necessario sviluppare un set strutturato di competenze cliniche, tecniche e trasversali.
Competenze Cliniche e Tecniche
- Valutazione avanzata della ferita: Riconoscimento delle diverse tipologie di tessuto (necrotico, fibrinoso, granulazione, epitelizzazione), misurazione delle dimensioni, valutazione della profondità, presenza di tunnelling, biofilm e segni precoci di infezione.
- Debridement: Conoscenza delle diverse tecniche, indicazioni, controindicazioni e gestione del dolore. Capacità di scegliere l'approccio più appropriato al contesto clinico e al setting (ospedaliero, ambulatoriale, domiciliare).
- Scelta ragionata delle medicazioni: Padronanza delle caratteristiche dei principali dispositivi per il wound care avanzato e capacità di personalizzare il piano terapeutico in base al bilancio di umidità, alla quantità di essudato, al rischio infettivo e alla localizzazione della ferita.
- Gestione delle infezioni: Utilizzo appropriato di antisettici, medicazioni antimicrobiche (argento, iodio, PHMB, ecc.), criteri di invio alla valutazione specialistica infettivologica e indicazioni alla terapia antibiotica sistemica.
- Documentazione clinica: Utilizzo di scale validate, fotografie cliniche standardizzate, schede di monitoraggio e indicatori di outcome, anche in ottica di audit e miglioramento della qualità.
Competenze Trasversali
- Comunicazione con il paziente e la famiglia: Educazione terapeutica, gestione delle aspettative, istruzione all'autocura e alla prevenzione delle recidive.
- Lavoro in team multidisciplinare: Collaborazione con diabetologi, chirurghi vascolari, dermatologi, fisiatri, podologi, nutrizionisti, psicologi, assistenti sociali.
- Capacità organizzative: Pianificazione dei controlli, continuità assistenziale tra ospedale e territorio, integrazione con i servizi di assistenza domiciliare.
Opportunità di Formazione Post Laurea nella Wound Bed Preparation
La crescente complessità del paziente con ferita cronica rende sempre più indispensabile un percorso strutturato di formazione post laurea specifico sul wound care e sulla Wound Bed Preparation.
- Master universitari di I e II livello: I Master in Wound Care, Vulnologia o Gestione delle Lesioni Cutanee sono tra i percorsi più completi per acquisire competenze avanzate sulla Wound Bed Preparation.
- Corsi di perfezionamento, ECM e workshop monotematici: Esistono numerosi corsi brevi e seminari ECM focalizzati in modo specifico sulla Wound Bed Preparation e sulle sue applicazioni in contesti particolari.
- Formazione blended e simulazione: Le piattaforme e-learning e i percorsi blended (online + pratica in presenza) permettono ai giovani professionisti di conciliare lavoro e aggiornamento continuo.
Sbocchi Professionali per Chi si Specializza nella Gestione Avanzata delle Ferite
La competenza in Wound Bed Preparation apre a numerose opportunità di carriera sia in ambito ospedaliero sia territoriale, pubblico e privato.
- Ambito ospedaliero: Unità di wound care e ambulatori vulnologici; reparti ad alta complessità; coordinamento clinico-assistenziale.
- Ambito territoriale e domiciliare: Servizi di assistenza domiciliare; case della comunità e poliambulatori; RSA e strutture residenziali.
- Ambito privato, consulenza e industria: Attività libero-professionale; clinical specialist per aziende di dispositivi medici; ricerca clinica e accademia.
Costruire una Carriera nel Wound Care: Suggerimenti Operativi
- Identificare precocemente un percorso di specializzazione.
- Investire in una formazione strutturata post laurea.
- Costruire un portfolio di casi clinici.
- Partecipare a reti e società scientifiche.
- Curare le competenze trasversali.
La gestione delle lesioni da decubito in terapia intensiva richiede un approccio multidisciplinare e l'applicazione di principi scientifici consolidati. Il modello TIME offre una guida preziosa per affrontare la complessità di queste ferite, ponendo le basi per una guarigione efficace e migliorando la qualità di vita dei pazienti.
tags: #classificazione #time #nelle #lesioni #da #decubito

