Assenza del Riflesso Deglutitorio nella Demenza: Cause, Conseguenze e Gestione
La difficoltà o l'impossibilità di deglutire, nota come disfagia, rappresenta una sfida significativa, specialmente per gli anziani e i pazienti affetti da patologie neurologiche. Questo disturbo, che può manifestarsi sia con cibi solidi che liquidi, compromette la capacità di assumere alimenti in modo autonomo e sicuro, esponendo a seri rischi di malnutrizione, disidratazione e complicanze respiratorie, che a loro volta possono aumentare il rischio di mortalità. La demenza, in particolare, è una condizione che spesso si associa alla perdita del riflesso deglutitorio, portando a una cascata di complicazioni che incidono profondamente sulla qualità della vita del paziente e sulla sua sopravvivenza.
La Deglutizione: Un Processo Complesso Compromesso dall'Età e dalla Malattia
La deglutizione è un atto fisiologico complesso che coinvolge l'interazione coordinata di numerosi muscoli e nervi appartenenti sia al sistema respiratorio che al tratto digestivo superiore, comprendente cavo orale, faringe ed esofago. Normalmente, deglutiamo circa 2000 volte al giorno, non solo pasti, ma anche liquidi e saliva. Tuttavia, con l'avanzare dell'età, si verificano cambiamenti naturali nel corpo che possono influenzare questo processo. I muscoli tendono a perdere tono, forza e coordinazione, e anche negli anziani sani, la funzione deglutitoria può risultare compromessa. Questo fenomeno, definito "presbifagia primaria", si manifesta con alterazioni funzionali legate all'invecchiamento, come la perdita dei denti (edentulia), che può portare a un ingrandimento della lingua e a un alteredamento del massiccio facciale e della bocca. Inoltre, con l'età avanzata, la laringe tende ad abbassarsi, aumentando il rischio di inalazioni durante la deglutizione.
Quando l'alterazione della funzionalità deglutitoria diventa clinicamente rilevabile e si associa all'insorgenza di altre patologie, si parla di "presbifagia secondaria". Questo tipo di disfagia è frequentemente riscontrato in pazienti con malattie cerebrovascolari, come l'ictus, o con patologie ostruttive legate a neoplasie, flogosi o compressioni esterne.
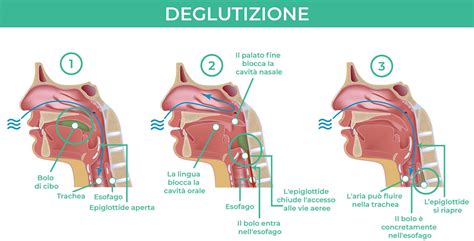
La Demenza come Fattore Predisponente alla Disfagia
Le malattie neurologiche giocano un ruolo cruciale nell'insorgenza della disfagia, rappresentando circa il 75% delle cause di disturbi della deglutizione. Tra queste, la demenza emerge come una condizione particolarmente critica. Nelle fasi più avanzate della demenza, la disfagia si presenta generalmente come una complicanza tardiva, contribuendo significativamente al peggioramento delle condizioni generali del soggetto. Questo si traduce in perdita di peso, disidratazione e malnutrizione, creando un circolo vizioso di complicanze che possono portare a piaghe da decubito, infezioni, fratture e un aumentato rischio di ospedalizzazione e mortalità, specialmente nell'anziano fragile.
Studi condotti a livello europeo hanno evidenziato che una percentuale considerevole di anziani istituzionalizzati, pari al 44%, presenta una qualche forma di disfagia. Nelle persone affette da demenza, si possono identificare diverse fasi che caratterizzano le difficoltà alimentari. Nella fase iniziale della malattia, che può durare circa 3 anni, la perdita di peso è spesso conseguente a un aumento del dispendio energetico, dovuto a irrequietezza e vagabondaggio, non adeguatamente compensato dalle difficoltà pratiche nella gestione quotidiana dell'alimentazione. Queste problematiche sono state osservate con maggiore frequenza nella demenza fronto-temporale rispetto alla malattia di Alzheimer.
Nella malattia di Alzheimer, la disfagia può interessare una percentuale significativa di pazienti, tra il 40% e il 50%, specialmente nelle fasi più avanzate. Questo può causare difficoltà nell'apertura dello sfintere esofageo e, di conseguenza, una mancanza di aspirazione adeguata.
Altre Cause Neurologiche di Disfagia
Oltre alla demenza, altre patologie neurologiche contribuiscono in modo determinante all'insorgenza della disfagia:
- Ictus: È una delle cause principali di disfagia, con una probabilità che varia tra il 30% e il 60% nei soggetti colpiti. Gli esiti dell'ictus possono compromettere la coordinazione dei movimenti necessari per la deglutizione.
- Parkinson: La maggior parte delle persone affette da questa malattia presenta evidenti difficoltà nel deglutire, la cui gravità è strettamente legata allo stadio di avanzamento della patologia.
- Sclerosi Laterale Amiotrofica (SLA): Colpendo i motoneuroni del bulbo cerebrale, la SLA porta inevitabilmente all'alterazione del processo deglutitorio. I disturbi precoci sembrano interessare principalmente la fase orale, con un deficit nel trasporto del bolo causato da una ridotta capacità della porzione anteriore della lingua di mantenerlo in sede posteriore.
- Malattie Neurodegenerative: In generale, le malattie neurodegenerative portano a una progressiva perdita di controllo muscolare, influenzando negativamente la deglutizione.
- Sindrome Post-Poliomielite (Post-Polio Syndrome), Distrofia Muscolare, Sclerosi Multipla: Queste condizioni possono anch'esse causare disfagia.
- Lesioni Cerebrali o del Midollo Spinale: Danni a queste aree possono interrompere le vie nervose che controllano la deglutizione.
Prevenire e gestirei disturbi della deglutizione. Consigli per assistere pazienti disfagici.
Sintomi e Diagnosi della Disfagia
I sintomi della disfagia variano in base alla gravità del disturbo e alla causa sottostante. È fondamentale non sottostimare o banalizzare la difficoltà dell'anziano nel deglutire. Alcuni "campanelli d'allarme" che possono indicare la presenza di disfagia includono:
- Fastidio o dolore associato alla deglutizione.
- Allungamento eccessivo del tempo dedicato al pasto.
- Presenza di tosse costante durante i pasti.
- Sensazione di corpo estraneo in gola.
- Alterazioni della voce durante o subito dopo l'atto deglutitorio.
- Cambiamento delle abitudini alimentari, con riduzione dell'assunzione di cibi o preferenza per pochi alimenti.
- Perdita di peso inspiegabile (calo ponderale).
La diagnosi della disfagia richiede un approccio multidisciplinare. Una visita foniatrica, corredata da prove di deglutizione eseguite con strumenti come il fibrolaringoscopio, permette di osservare in tempo reale il passaggio di liquidi e cibi di diversa consistenza. Metodiche strumentali come la valutazione fibroendoscopica e lo studio radiologico videofluorografico sono anch'esse utilizzate, sebbene possano risultare di difficile esecuzione in pazienti non collaboranti, specialmente in quelli con demenza. In questi casi, i segni indiretti e la valutazione obiettiva diventano particolarmente eloquenti. Il team diagnostico comprende tipicamente il neurologo (per la diagnosi della patologia di base), il deglutologo e il nutrizionista.
Conseguenze della Disfagia: Malnutrizione, Disidratazione e Rischi Respiratori
Le conseguenze della disfagia sono molteplici e gravi. La difficoltà di deglutire compromette l'apporto nutrizionale, portando a malnutrizione e conseguente perdita di peso. La disidratazione è un altro rischio concreto, poiché l'assunzione di liquidi può diventare problematica.
Un rischio particolarmente insidioso è quello delle complicanze respiratorie, come la polmonite ab ingestis, che si verifica quando cibo o liquidi vengono inalati nelle vie respiratorie anziché raggiungere lo stomaco. Questo aumenta significativamente il rischio di infezioni polmonari, che possono essere particolarmente pericolose negli anziani e nei pazienti fragili.
Gestione e Trattamento della Disfagia
Il trattamento della disfagia varia in base alla causa e alla gravità. Nei casi meno severi, si possono adottare strategie compensatorie e cambiamenti nelle consistenze alimentari. L'uso di addensanti per rendere i liquidi più viscosi riduce il rischio di aspirazione. Cibi morbidi, frullati e consistenze modificate facilitano la deglutizione.
La riabilitazione logopedica gioca un ruolo fondamentale. Nei pazienti post-ictus, la logopedia mira a migliorare il controllo della deglutizione attraverso esercizi specifici. Nei pazienti con patologie degenerative, la terapia ha principalmente un ruolo di mantenimento, rallentando la progressione dei sintomi.
Per incoraggiare l'autonomia del paziente, si possono suggerire posture specifiche (posizioni di compenso) per facilitare la deglutizione e prevenire l'aspirazione. È inoltre utile l'uso di posate e bicchieri con presa facile, che facilitano l'autosomministrazione del cibo. L'impiego di piatti e bicchieri dal design gradevole e con colori contrastanti può stimolare l'appetito. Piatti termici possono aiutare a mantenere la temperatura del cibo adeguata durante pasti più lunghi.
È importante sottolineare che gli interventi riabilitativi, sebbene efficaci, potrebbero non essere sempre praticabili in pazienti anziani non collaboranti, specialmente se affetti da demenza. In tali circostanze, il counseling rivolto a caregiver, infermieri e badanti diventa essenziale per garantire un'assistenza adeguata.
La gestione della disfagia, specialmente in contesti come le Residenze Sanitarie Assistenziali (RSA), richiede un approccio integrato e una maggiore diffusione della conoscenza su questo tema, al fine di migliorare la qualità dell'assistenza e la sicurezza alimentare dei pazienti più vulnerabili.
La relazione tra demenza e disfagia evidenzia la necessità di un'attenzione continua e di un approccio personalizzato, che tenga conto delle specifiche esigenze di ogni individuo e della complessità delle sfide che queste condizioni presentano.
tags: #assenza #riflesso #deglutizione #demenza

