Gestione del Fabbisogno Calorico Giornaliero nell'Anziano Allettato con Disfagia: Un Approccio Nutrizionale Completo
La disfagia, termine che deriva dal greco antico e indica una sensazione di deglutizione difficoltosa, rappresenta una sfida significativa nella gestione nutrizionale dell'anziano, in particolare quando questo si trova allettato. Questa condizione, che può manifestarsi con difficoltà nell'ingestione di cibi liquidi, solidi o entrambi, non è da sottovalutare, poiché può portare a conseguenze gravi come le polmoniti ab ingestis. La presbifagia, una forma di disfagia legata ai naturali processi di invecchiamento (progressiva alterazione della funzionalità nervosa e muscolare), è una realtà comune nella popolazione anziana.
Comprendere la Disfagia: Sintomi e Diagnosi
Riconoscere e diagnosticare la disfagia non è sempre un processo semplice. La sua manifestazione può essere subdola, ma è fondamentale un attento esame obiettivo del paziente da parte del personale sanitario. Questo esame può essere seguito da test di screening specifici e, in alcuni casi, da esami strumentali come la video fluoroscopia per uno studio approfondito della deglutizione. Il disturbo deglutitorio può interessare diverse fasi del processo, compromettendo la masticazione, i movimenti della lingua, il riflesso di deglutizione, la chiusura della glottide e la capacità di eliminare residui alimentari dal canale orofaringeo.
La disfagia è l’alterazione o compromissione di una o più fasi della deglutizione. "Disfagia", dal greco "dys (difficoltà) phajein (mangiare)" consiste nell’impedimento o nel rallentamento della progressione di bevande, cibi, saliva attraverso il canale oro-faringo-esofageo dal cavo orale allo stomaco. È una condizione anomala e complessa che può essere causata da una patologia congenita o acquisita, generalmente può essere riconducibile a cause meccaniche (neoplasie, disfunzione degli organi della deglutizione per trauma, ostruzioni, resezione chirurgica, etc.) o neurologiche (lesione della corteccia cerebrale, dei nervi cranici e del midollo allungato).
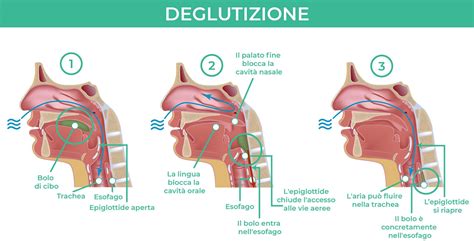
Un disturbo della deglutizione determina spesso disabilità che può condurre ad inappetenza, assunzione alimentare inadeguata, dimagrimento, disidratazione e malnutrizione proteico-calorica, portando tali pazienti ad altri rischi per la loro salute conseguentemente ad uno stato nutrizionale deficitario, come ad esempio: ritardo nella cicatrizzazione delle ferite, maggiore predisposizione alle infezioni e disturbi delle funzioni mentali e fisiche. La conseguenza più temuta e pericolosa di tale disabilità è anche la penetrazione di particelle alimentari liquide o solide nelle vie aree che si associa all’insorgenza di “polmoniti ab ingestis” ed altre infezioni delle vie respiratorie.
La disfagia è comunemente presente nel 30-45% dei pazienti colpiti da ictus, oltre che da Alzheimer, morbo di Parkinson, malattia dei motoneuroni e sclerosi multipla. Questo vale anche per l'anziano istituzionalizzato, dove la condizione raggiunge percentuali del 30% per la forma in difetto, soprattutto la malnutrizione proteico - energetica, e del 20-35% per il sovrappeso e l’obesità.
Strategie Alimentari per la Gestione della Disfagia
La modificazione della consistenza del cibo e dei liquidi è una strategia fondamentale. È necessario prestare attenzione alle caratteristiche fisiche degli alimenti quali coesione, omogeneità, viscosità e dimensione del boccone. Gli alimenti morbidi, scivolosi, compatti e omogenei, come ad esempio le creme e le puree, sono di norma più facilmente assunti dalla persona disfagica. La consistenza semisolida dovrebbe essere ottenuta per tutti gli alimenti, realizzando così diete varie, appetibili e complete, che forniscano l’energia e i nutrienti necessari per l’organismo.
Per i liquidi, si raccomanda l'utilizzo di acqua gelificata o polveri addensanti presenti in commercio. Queste ultime possono essere aggiunte a tutti i liquidi, caldi e freddi (acqua, brodo, tè, latte, succo di frutta, ecc.). L'aggiunta di diluenti (es. brodi, latte) e addensanti (derivati di amidi o alghe) può essere utile per raggiungere la consistenza desiderata.
Esistono alimenti che presentano un rischio intrinseco per i pazienti disfagici, a causa della coesistenza di consistenze diverse. Tra questi si annoverano: pastina in brodo, minestrone con verdure a pezzi, gelato con nocciole, yogurt con pezzi di frutta. Altri alimenti da evitare o trattare con cautela includono: frutta secca e frutta fresca se di piccola dimensione (es. uva, ciliegie, frutti di bosco), alcolici e superalcolici, inclusi vino e birra, e sale. Le verdure non filamentose (pomodori, zucchine, spinaci, lattuga, ecc.) se ben cotte o sotto forma di passati di verdura sono generalmente meglio tollerate.
I passati, le creme e le vellutate di verdura possono essere insaporiti con un cucchiaio di Grana Padano DOP grattugiato al posto del sale (da amalgamare bene nella pietanza). Questo formaggio apporta un'elevata quantità di calcio, proteine ad alto valore biologico, vitamine importanti come B2, B12 e antiossidanti come vitamina A, zinco e selenio.
In commercio sono disponibili anche pasti già pronti e nutrizionalmente completi, preparati con la consistenza adatta per chi è disfagico.
Il Fabbisogno Calorico Giornaliero e la Nutrizione Adeguata
Definire un "piano dietetico" quotidiano è fondamentale, poiché le necessità dei pazienti disfagici e il grado di disfagia possono modificarsi nel tempo. In base alla situazione clinica, l’apporto calorico ritenuto adeguato dovrebbe essere 1.2-1.5 volte il dispendio energetico a riposo (circa 30-35 kcal/kg/die). Valori inferiori devono essere ritenuti a rischio di malnutrizione.
L’attenzione agli aspetti nutrizionali riveste un’importanza notevole per la prevenzione della perdita di peso e della cachessia, pertanto deve essere attuata quanto più precocemente possibile. Alcune revisioni dimostrano con chiarezza che il cosiddetto ‘nutritional counseling’, che consiste nel fornire al paziente un supporto professionale e tecnico sulla qualità e quantità di alimenti naturali da consumare, ed un adeguato follow-up nutrizionale, sono in grado di migliorare la qualità di vita dei pazienti, in tutte le fasi della malattia e di influenzare positivamente la prognosi. I pazienti in grado di alimentarsi inseriti in un percorso di nutritional counseling, indirizzati anche dal farmacista, possono mantenere il peso e una forza muscolare adeguata che possono considerarsi dei buoni indicatori della qualità di vita.
Le sequele gastro-intestinali delle terapie e l’anoressia ad esse associate possono compromettere il soddisfacimento dei fabbisogni nutrizionali nel paziente, anche se è ancora in grado di alimentarsi. L’intervento nutrizionale è, almeno parzialmente, efficace e può migliorare gli esiti clinici in alcuni tipi di cancro o trattamenti quando c’è un ridotto introito calorico senza essere accompagnato da gravi squilibri metabolici. In tali pazienti, è dimostrato che lo screening nutrizionale insieme ad un intervento nutrizionale appropriato funzionino bene.
Se è necessario un supporto nutrizionale, questo dovrebbe essere iniziato precocemente e se l’apporto energetico è inadeguato si consigliano gli ONS (Supporti Nutrizionali Orali) o alimentazione tramite sonda enterale. L’alimentazione tramite sonda enterale è indicata nei casi di grave disfagia e inadeguato apporto energetico. Studi osservazionali prospettici e retrospettivi in pazienti che non assumevano cibo regolarmente a causa della disfagia hanno dimostrato che l’alimentazione enterale rispetto a quella orale riduce la perdita di peso e la frequenza e la durata delle interruzioni del trattamento e delle riospedalizzazioni.
Posizionamento e Tecniche di Alimentazione
Prima di iniziare a mangiare, il paziente dev’essere correttamente posizionato. La posizione migliore per alimentarsi è quella seduta, in posizione eretta. Il paziente deve essere seduto diritto, con un comodo sostegno per gli avambracci e i piedi appoggiati a terra. Durante la deglutizione, è consigliabile piegare la testa in avanti e abbassare il mento verso il torace. È importante evitare che, durante la somministrazione dell’alimento, il paziente cambi posizione alzando per esempio la testa verso l’alto.
Presentare il cibo in piccole porzioni alla volta e magari in piatti non molto grandi serve per evitare che il paziente si scoraggi e perda l’appetito. L’ambiente circostante dovrebbe essere tranquillo, evitando distrazioni.
Il paziente deve mangiare lentamente, rispettando per ogni singolo boccone il volume consigliato, senza introdurne un secondo se quello precedente non è stato completamente deglutito (attenzione ai residui di cibo che permangono in bocca). Il pasto non può, però, durare in media più di 45 minuti, altrimenti stanchezza e distraibilità del paziente aumenterebbero i rischi d’inalazione. La presenza di periodici colpi di tosse durante o dopo il pasto è un segnale d’allarme.
Come preparare il cibo per un paziente disfagico
Gestione dei Farmaci e Igiene Orale
Per coloro che devono assumere una terapia farmacologica, è importante non assumere pastiglie intere con acqua per mandarle giù. Se devono essere somministrate delle formulazioni solide (compresse o capsule), è necessario chiedere preventivamente consiglio su come rendere il farmaco orale omogeneo e facilmente deglutibile.
A fine pasto, per almeno 15 minuti dopo il pasto il paziente deve rimanere seduto. Successivamente, è indispensabile provvedere a una corretta igiene orale per prevenire l’aspirazione di particelle di cibo che possono essere rimaste in bocca. Non potendo utilizzare dentifrici e collutori per il rischio di ingestione o, peggio ancora, di inalazione, può essere utilizzata in sostituzione una garza sterile o uno spazzolino per bambini a setole morbide, imbevuti con piccole quantità di bicarbonato di sodio.
Monitoraggio e Supporto Nutrizionale
Monitorare il peso corporeo è essenziale per prevenire la malnutrizione. Qualora non fosse possibile rilevarlo (pazienti allettati o con difficoltà nel salire sulla bilancia), è necessario valutare visibilmente una eventuale variazione (indumenti più larghi, cinture allacciate più strette, ecc.). Si deve presumere una significativa compromissione dello stato nutrizionale se il paziente ha perso > 5% in un mese (≈> 15% in tre mesi) del peso corporeo.
Tutti i pazienti sottoposti a trattamenti che possono compromettere la deglutizione dovrebbero ricevere un’accurata valutazione nutrizionale, un’adeguata consulenza nutrizionale e, se necessario, supporto nutrizionale in base ai sintomi e allo stato nutrizionale. L’utilizzo dei preparati per Nutrizione Enterale deve essere fatto secondo la normativa vigente. Il regolamento si riferisce a prodotti da impiegare sotto controllo medico nell’alimentazione parziale o completa di pazienti portatori di disturbi alimentari nell’assunzione, digestione, assorbimento, metabolismo, escrezione o per altri particolari motivi clinici. Li equipara a tutti gli effetti ad un farmaco da utilizzare con ricetta medica. L’aggiunta di farmaci alle miscele nutrizionali enterale è fortemente sconsigliata, poiché può comportare un’alterazione della loro biodisponibilità, con il risultato di perdere o potenziare la loro attività.
La giornata alimentare dell’anziano in struttura deve prevedere 3 pasti principali (colazione, pranzo e cena) e 1-2 spuntini (mattina e pomeriggio), quest’ultimi costituiti prevalentemente da bevande che servono a completare l’apporto idrico complessivo. Le bevande a scelta possono includere latte (parzialmente scremato o intero, sostituibile da yogurt naturale o alla frutta) con caffè d’orzo o tè oppure succhi di frutta con contenuto di polpa di frutta pari al 100% frutta e privi di zuccheri aggiunti. Gli spuntini possono essere completati con l’aggiunta di biscotti, pane o fette biscottate con miele, marmellata, cereali o ciambella.
In conclusione, la gestione del fabbisogno calorico giornaliero dell'anziano allettato con disfagia richiede un approccio multidisciplinare che integri modifiche dietetiche, tecniche di alimentazione adeguate, monitoraggio costante e, quando necessario, supporto nutrizionale specializzato. L'obiettivo primario è garantire un adeguato apporto nutrizionale, prevenire complicazioni e migliorare la qualità di vita del paziente.
tags: #anziano #allettato #con #disfalhia #calorie #giornaliere

