Terapie Intensive e COVID-19: Un Percorso Lungo e Complesso tra Recupero e Conseguenze a Lungo Termine
L'emergenza COVID-19 ha posto le Terapie Intensive (TI) al centro della risposta sanitaria, evidenziandone l'importanza cruciale ma anche le fragilità. Mentre i contagi e i decessi diminuiscono, è fondamentale non dimenticare coloro che sono sopravvissuti a giorni, se non settimane, di cure intensive e sub-intensive. Questi pazienti, spesso, dovranno convivere per lungo tempo con gli strascichi della malattia e delle terapie salvavita. Autorità ed esperti devono interrogarsi su come supportare al meglio questo percorso di recupero.
Cosa Sono le Terapie Intensive e Perché Sono Fondamentali
Le Terapie Intensive sono reparti ospedalieri specializzati nella gestione di pazienti in condizioni cliniche critiche e complesse, garantendo un'assistenza costante e di altissimo livello. Un paziente può essere ricoverato in TI per svariate ragioni, tra cui eventi traumatici, complicanze cardiache o neurologiche, e insufficienze respiratorie acute. In Italia, la quasi totalità delle strutture ospedaliere per acuti dispone di posti letto in TI, essenziali per monitorare costantemente i pazienti in pericolo di vita, stabilizzarne le condizioni e, auspicabilmente, trasferirli in reparti con un livello di trattamento meno intensivo. Questo monitoraggio, supportato da tecnologie sofisticate, è garantito da medici e infermieri altamente qualificati, pronti a intervenire rapidamente in caso di necessità. Considerando le ingenti risorse economiche impiegate in questi reparti, è essenziale ottimizzare l'uso delle risorse e minimizzare gli sprechi.
La Terapia Intensiva nell'Emergenza COVID-19: Sfide e Risposte
La recente pandemia ha messo a nudo l'importanza vitale delle TI, ma anche le difficoltà nel far fronte a un numero così elevato di pazienti affetti da grave insufficienza respiratoria. L'utilizzo massiccio di macchinari per la ventilazione automatica, necessari a sostituire la funzione polmonare compromessa, ha rappresentato una delle maggiori sfide. La rapida diffusione del virus ha richiesto un'elevata disponibilità di posti letto e cure mediche tempestive, mettendo a dura prova le TI esistenti, che hanno comunque risposto all'emergenza nonostante la carenza di personale e risorse.
In Italia, si contano oltre 7.500 posti letto di Terapia Intensiva, distribuiti tra unità generali e specializzate. La presenza di personale qualificato, attivo 24 ore su 24, 7 giorni su 7, con un rapporto infermiere-paziente di 1:2 e la presenza costante di almeno un medico, consente di curare, assistere e monitorare continuamente pazienti in condizioni critiche, spesso in pericolo di vita. La mortalità complessiva dei pazienti ricoverati in TI si attesta intorno al 25,4%.
Chi Viene Ricoverato in Terapia Intensiva?
L'ammissione in un reparto di Terapia Intensiva può avvenire per molteplici ragioni: infezioni gravi, traumi significativi, o a seguito di interventi chirurgici complessi (maggiore, cardiochirurgia, neurochirurgia, trapianti) ad alto rischio di complicanze. Sebbene le patologie siano diverse, tutti questi pazienti condividono la necessità di un monitoraggio continuo o la presenza di gravi insufficienze di organi o apparati vitali.
La durata della degenza è altamente variabile e dipende dalla patologia, dalle condizioni generali del paziente e dalla presenza di comorbilità, ovvero altre patologie coesistenti che possono complicare il quadro clinico. Inizialmente, i pazienti sono sottoposti a cure intensive e costanti, talvolta accompagnate da procedure invasive come tracheostomie o il posizionamento di cateteri venosi o arteriosi. Una volta stabilizzati e dopo un periodo di osservazione, vengono trasferiti in reparti con livelli di assistenza ordinaria o riabilitativa.
Tecnologie e Strutture all'Avanguardia
Le unità di Terapia Intensiva sono dotate di tecnologie più sofisticate rispetto ad altri reparti ospedalieri. Monitor avanzati permettono di tenere sotto controllo i parametri vitali e generare allarmi in caso di valori critici. Strumenti essenziali per il supporto delle funzioni vitali includono:
- Ventilatori meccanici: Supportano e assistono la muscolatura respiratoria e i polmoni dei pazienti con insufficienza respiratoria.
- Macchine per emofiltrazione: Sostituiscono temporaneamente la funzionalità renale.
- Pompe infusionali: Garantiscono la somministrazione continua di liquidi e farmaci.
Anche la struttura fisica dei reparti di TI è studiata per gestire al meglio pazienti complessi e instabili. L'organizzazione degli spazi, spesso in open-space o con pareti trasparenti, facilita il monitoraggio continuo dei pazienti e consente un intervento tempestivo in caso di complicanze.
L'Esperienza del Paziente in Terapia Intensiva
Il tempo trascorso in Terapia Intensiva è spesso percepito come lento e carico di emozioni contrastanti, un susseguirsi di attese e speranze. Nelle fasi iniziali del ricovero, il paziente può trovarsi in uno stato di incoscienza o essere sedato per tollerare meglio le procedure invasive. Successivamente, la presenza di macchinari specifici può rendere complessa la comunicazione verbale. Per facilitare la comprensione dei bisogni del paziente da parte degli operatori sanitari e dei familiari, si possono utilizzare strumenti di scrittura o ausili specifici.
La vicinanza di medici e infermieri, dotati non solo di conoscenze approfondite ma anche di grande empatia e umanità, risulta fondamentale sia durante la fase di ricovero che in quella riabilitativa.
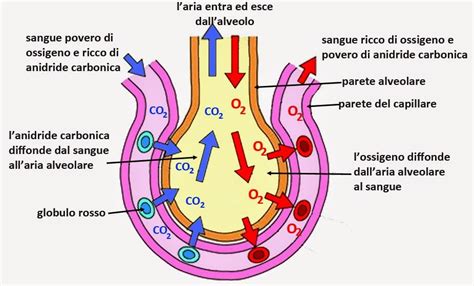
L'Impatto del COVID-19 sui Polmoni e il Rischio di Danni a Lungo Termine
L'infezione da SARS-CoV-2 può scatenare la sindrome da distress respiratorio acuto (ARDS), un'infiammazione severa dei polmoni che compromette la loro funzione. In questa condizione, gli alveoli polmonari faticano a scambiare ossigeno con l'aria inspirata. Sebbene questa condizione sia nota e studiata, è prevedibile che i pazienti che ne sono usciti possano manifestare problemi respiratori a lungo termine, seppur potenzialmente risolvibili nel tempo. L'infezione può causare un'infiammazione che, sebbene possa risolversi, lascia cicatrici e compromissioni funzionali.
Danni d'Organo e Rischi Cardiovascolari e Renali
Secondo Sachin Yende, epidemiologo e medico di terapia intensiva dell'Università di Pittsburgh, lo stato infiammatorio acuto indotto dal coronavirus stressa l'intero organismo. In particolare, in soggetti con condizioni preesistenti, potrebbe aumentare il rischio di infarto, ictus e malattie renali. Uno studio condotto da Yende nel 2015 su pazienti ricoverati per polmoniti aveva già evidenziato un incremento del rischio di malattie cardiache pari a quattro volte rispetto al gruppo di controllo. Questo suggerisce che l'infiammazione sistemica causata dal COVID-19 possa avere conseguenze a cascata su diversi organi.
Atrofia Muscolare e Fragilità
L'allettamento prolungato, tipico dei ricoveri in terapia intensiva con sedazione e intubazione, si protrae spesso più a lungo rispetto ad altre patologie. Questo porta a conseguente atrofia e debolezza muscolare. Wesley Ely della Vanderbilt University ha denunciato questa problematica, evidenziando come i pazienti COVID-19 possano soffrire di una più marcata perdita di massa muscolare, richiedendo tempi di recupero più lunghi e un maggiore supporto riabilitativo. La debolezza muscolare non riguarda solo gli arti, ma anche i muscoli respiratori, rendendo più arduo il processo di svezzamento dal ventilatore.
Deficit Cognitivi e Salute Mentale Post-Terapia Intensiva
Il rischio di deficit cognitivi nei pazienti di terapia intensiva è un fenomeno noto, per il quale esistono protocolli di monitoraggio e gestione. Tuttavia, è necessario verificare se, in piena emergenza, sia stato sempre possibile seguire tali procedure. Oltre ai problemi cognitivi, i sopravvissuti a forme gravi di COVID-19 potrebbero manifestare ansia, depressione e sindrome da stress post-traumatico. Questa ipotesi è supportata da studi precedenti su pazienti sopravvissuti alla SARS, dove oltre un terzo ha presentato sintomi depressivi e ansiosi da moderati a gravi anche un anno dopo la guarigione.
Supporto psicologico in terapia intensiva COVID: le risposte dei ricercatori
Il Lungo Percorso Riabilitativo: Sfide e Necessità
Poche sono ancora le evidenze scientifiche consolidate sugli effetti a lungo termine del COVID-19, ma molte sono le ipotesi che meritano attenzione. È pertanto opportuno che esperti e autorità sanitarie inizino a pianificare percorsi riabilitativi specifici per coloro che sono scampati al virus. La riabilitazione dovrà affrontare diverse sfere:
- Respiratoria: Per recuperare la piena funzionalità polmonare e ridurre la dispnea.
- Motoria: Per contrastare l'atrofia muscolare e recuperare forza ed equilibrio.
- Cognitiva: Per gestire eventuali deficit di memoria, attenzione o concentrazione.
- Psicologica: Per affrontare ansia, depressione e stress post-traumatico.
La Ricerca e il Monitoraggio: Il Ruolo del GiViTI e del Mario Negri
In questo scenario, l'attività del Laboratorio di Clinical Data Science dell'Istituto di Ricerche Farmacologiche Mario Negri IRCCS, attraverso il Gruppo Italiano per la Valutazione degli Interventi in Terapia Intensiva (GiViTI), assume un'importanza fondamentale. Il GiViTI, nato nel 1991, coinvolge circa 200 reparti di Terapia Intensiva in Italia e promuove progetti di ricerca indipendenti per valutare e migliorare la qualità dell'assistenza.
Attraverso l'uso del software di raccolta dati Prosafe, il GiViTI monitora costantemente la popolazione dei pazienti, le performance delle unità e conduce studi su argomenti di rilevanza clinica, come la sorveglianza delle infezioni e la problematica dei batteri resistenti agli antibiotici.
L'Impatto della Pandemia sull'Uso degli Antibiotici e la Ricerca del GiViTI
Il GiViTI è attivamente impegnato nella raccolta dati dedicati a pazienti trapiantati o ricoverati in TI neurochirurgiche, cardiochirurgiche e pediatriche. Questi sforzi hanno portato alla ideazione di un progetto specifico per analizzare come la pratica clinica sull'uso degli antibiotici in TI sia cambiata durante la pandemia di SARS-CoV-2 e quali siano stati gli effetti associati. Questo progetto ha inoltre evidenziato i fattori psicosociali, culturali, professionali e organizzativi che hanno influenzato la gestione delle infezioni e l'utilizzo degli antibiotici.
I dati raccolti vengono analizzati dai ricercatori del Mario Negri, con l'obiettivo di ottimizzare le risorse e migliorare la qualità dell'assistenza basandosi su evidenze statistiche. Vengono prodotti report annuali nazionali e personalizzati per ogni struttura partecipante, consentendo un confronto delle performance e l'individuazione di aree critiche su cui concentrare gli sforzi di miglioramento.
MargheritaTre: Una Cartella Clinica Elettronica per la Ricerca
Il GiViTI ha inoltre sviluppato MargheritaTre, una cartella clinica elettronica condivisa tra i reparti, progettata per assistere il personale sanitario nelle decisioni cliniche e soddisfare le esigenze della ricerca valutativa. Questo strumento, creato da medici e infermieri, permette di condurre progetti di ricerca a partire dalla documentazione sanitaria, con l'obiettivo di creare un database anonimizzato accessibile alla comunità scientifica.
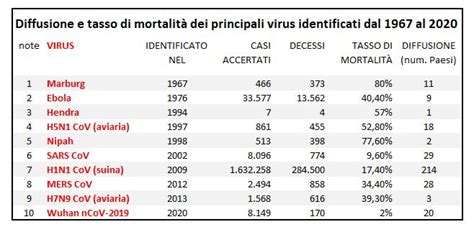
Il COVID-19: Una Malattia da Gestire, Non un Killer Inesorabile
Il virus SARS-CoV-2 presenta un profilo di mortalità non particolarmente elevato, stimato tra l'1 e l'1,5% secondo studi pubblicati su Lancet. Questo dato lo rende significativamente meno letale rispetto ad altre malattie come l'Ebola. La principale ragione di preoccupazione legata alla pandemia di COVID-19, nonostante il tasso di letalità relativamente basso, risiede nel potenziale sovraccarico delle strutture ospedaliere. Se la malattia del singolo paziente è, in molti casi, gestibile clinicamente, la diffusione su larga scala può portare al collasso del Sistema Sanitario Nazionale.
La Soglia Critica: Quando il COVID-19 Richiede la Terapia Intensiva
La funzionalità respiratoria è il parametro chiave per determinare la necessità di ricovero in terapia intensiva. La Società Italiana di Analgesia, Anestesia, Rianimazione e Terapia Intensiva (SIAARTI) individua sei stadi di gravità del COVID-19. La fase critica per l'ingresso in TI è rappresentata dal terzo stadio, caratterizzato da febbre, tosse, fame d'aria e aumento della frequenza cardiaca, indice di una sindrome da distress respiratorio acuto. In questi casi, l'ossigenoterapia diventa indispensabile.
Supporto Respiratorio Non Invasivo: Dalle Cannule al Casco
Nei reparti di pneumologia, medicina e malattie infettive, i pazienti con insufficienza respiratoria di grado lieve o moderato possono beneficiare di ossigenoterapia erogata tramite maschere, cannule nasali, CPAP (Continuous Positive Airway Pressure) o il casco. Quest'ultimo, in particolare, si è dimostrato efficace nel prevenire il ricorso a tecniche invasive in terapia intensiva. Il casco può erogare ossigeno ad alte pressioni, favorendo il "riaprire" del polmone infiammato e riducendo la fatica respiratoria del paziente.
Ventilazione Invasiva e Pronazione: Strategie per Salvare i Polmoni
Quando la ventilazione non invasiva non è più sufficiente a garantire un'adeguata ossigenazione, diventa necessario il ricorso all'intubazione endotracheale e alla ventilazione meccanica invasiva. Questo permette di mettere il polmone "a riposo", facilitando il lavoro del ventilatore. Le prime 24-48 ore dopo l'intubazione sono cruciali per valutare l'andamento della malattia. In caso di persistente gravità, si ricorre alla pronazione, ovvero al posizionamento del paziente a pancia in giù per diverse ore al giorno. Questa manovra migliora la distribuzione dell'ossigeno nel polmone e favorisce gli scambi gassosi.
Svezzamento, Tracheotomia e Soluzioni Estreme: ECMO e Trapianto di Polmone
Superata la fase critica, se le condizioni del paziente migliorano, si avvia il processo di "svezzamento" dal ventilatore, con tentativi di respirazione autonoma. Se, al contrario, non si registrano progressi significativi, si può ricorrere alla tracheotomia, una procedura chirurgica che prevede l'inserimento di una cannula direttamente nella trachea, generalmente meglio tollerata rispetto al tubo orotracheale e che facilita il percorso verso lo svezzamento.
Nei casi più estremi, quando le terapie convenzionali non sono sufficienti, si può ricorrere alla circolazione extracorporea (ECMO), un polmone artificiale che garantisce lo scambio gassoso, o, in casi ancora più rari e sperimentali, al trapianto di polmone. Quest'ultima procedura rappresenta l'ultima speranza per pazienti con sindrome da distress respiratorio acuto grave e irrisolvibile.
La Lunga Convalescenza: Fatica Cronica e Recupero Muscolare
Il tempo di recupero dopo un ricovero in ospedale, specialmente in terapia intensiva, può richiedere dalle due alle otto settimane, con la stanchezza cronica che spesso persiste a lungo. Chi necessita di ventilazione meccanica e sedazione prolungata affronta un percorso di recupero ancora più lungo. La perdita di massa muscolare dovuta all'allettamento prolungato richiede spesso fisioterapia e riabilitazione specifica per il recupero della mobilità e della funzionalità respiratoria.
Long COVID: Sintomi Persistenti da Monitorare
Oltre alle conseguenze immediate del ricovero, molti pazienti sviluppano la cosiddetta "Long COVID", una condizione caratterizzata da sintomi persistenti che possono includere:
- Fatica cronica e malessere dopo sforzo fisico.
- Rash cutaneo, febbre intermittente.
- Perdita di gusto e olfatto.
- Tosse persistente, dolore toracico.
- Dolori muscolari, insonnia, mal di testa.
- Mancanza di respiro.
L'Importanza della Prevenzione e della Vaccinazione
I dati evidenziano come la vaccinazione rappresenti uno strumento fondamentale per ridurre la pressione sui sistemi sanitari. I costi associati ai ricoveri ospedalieri, soprattutto in terapia intensiva, sono significativamente più elevati rispetto all'investimento in campagne vaccinali. La vaccinazione non solo protegge l'individuo, ma contribuisce anche a preservare la capacità del sistema sanitario di assistere tutti i pazienti, inclusi quelli affetti da patologie non COVID-19.
Il Ruolo delle USCA e l'Assistenza Territoriale
Le Unità Speciali di Continuità Assistenziale (USCA), attivate durante l'emergenza, giocano un ruolo cruciale nell'assistenza territoriale. La loro riconversione e il mantenimento di standard adeguati (una USCA ogni 100.000 abitanti) sono essenziali per garantire una rete di supporto diffusa, alleggerendo la pressione sugli ospedali e potenziando l'assistenza domiciliare e di comunità.
Monitoraggio Epidemiologico e Indici di Rischio
Il monitoraggio costante degli indicatori epidemiologici, come l'incidenza dei casi, lo stress sulle terapie intensive, la mortalità e la percentuale di popolazione non vaccinata, è fondamentale per valutare l'andamento dell'epidemia e adottare le misure necessarie. Indici compositi, che integrano queste diverse dimensioni, forniscono un quadro più completo e permettono di identificare le aree a maggior rischio, orientando le strategie di intervento. La situazione epidemiologica nelle diverse regioni italiane presenta variazioni significative, con alcune aree che superano le soglie critiche di occupazione dei posti letto in terapia intensiva, richiedendo un'attenta gestione delle risorse e delle priorità assistenziali.
tags: #tempi #degenza #terapia #intensiva #covid

