Seminoma Testicolare: Comprendere Cause, Riconoscimento e Impatto sull'Invalidità
Il seminoma testicolare rappresenta una delle neoplasie più significative che possono colpire il sistema riproduttivo maschile. Sebbene la sua incidenza sia relativamente bassa rispetto ad altri tumori, la sua particolare aggressività e la fascia d'età prevalentemente colpita lo rendono un argomento di cruciale importanza medica e sociale. Comprendere a fondo le sue cause, i metodi diagnostici, le opzioni terapeutiche e le potenziali implicazioni in termini di invalidità è fondamentale per pazienti, familiari e operatori sanitari.
Anatomia e Funzione dei Testicoli: Le Basi
Prima di addentrarci nelle specificità del seminoma, è utile richiamare brevemente l'anatomia e la funzione dei testicoli. I testicoli, o diti, sono le gonadi maschili, organi pari situati nello scroto. La loro funzione primaria è duplice: da un lato, sono responsabili della produzione degli spermatozoi (spermatogenesi), i gameti maschili essenziali per la riproduzione; dall'altro, producono ormoni sessuali maschili, principalmente il testosterone, che regola lo sviluppo dei caratteri sessuali secondari e il mantenimento dell'apparato genitale. Un testicolo adulto misura tipicamente tra i 3,5 e i 4 cm di lunghezza, 2,5 cm di larghezza e 3 cm di diametro anteroposteriore, con un peso di circa 20 grammi. Dal punto di vista istologico, i testicoli sono composti dalle cellule interstiziali di Leydig, che producono androgeni, e dai tubuli seminiferi, dove avvengono la spermatogenesi e la produzione di gameti. Il seminoma, in particolare, origina dalle cellule germinali presenti nei tubuli seminiferi.
Cos'è il Seminoma Testicolare?
Il seminoma testicolare è una forma di tumore maligno che origina dalle cellule germinali del testicolo. Rappresenta quasi la metà di tutti i tumori testicolari, configurandosi come la neoplasia più diffusa all'interno di questa categoria. Sebbene sia considerato un tumore raro, costituendo solo l'1% di tutti i tumori maschili a tutte le età, la sua incidenza aumenta drasticamente nella popolazione giovane, colpendo prevalentemente individui tra i 15 e i 44 anni. Per questa fascia d'età, il tumore al testicolo diventa la neoplasia più frequente, data la maggiore incidenza di tumori in altri organi nelle fasce d'età più avanzate.
Altri Tipi di Tumore ai Testicoli
È importante distinguere il seminoma da altri tipi di tumori testicolari. Le neoplasie testicolari si dividono principalmente in due grandi categorie: germinali e non-germinali (o stromali). I tumori germinali, da cui deriva il seminoma, rappresentano circa il 95% di tutte le neoplasie testicolari. Questi si suddividono ulteriormente in seminomi e non-seminomi (come teratomi, coriocarcinomi, ecc.). I tumori non-germinali, invece, originano dalle cellule del Sertoli o dalle cellule interstiziali di Leydig e costituiscono il restante 5% delle neoplasie testicolari maligne.
Epidemiologia del Seminoma
Il seminoma è il tipo più comune di tumore germinale, rappresentando circa il 50% di tutti i tumori testicolari. Colpisce con maggiore frequenza i maschi giovani, tipicamente tra i 15 e i 39 anni. Studi epidemiologici hanno evidenziato una maggiore incidenza nelle popolazioni caucasiche, in particolare quelle provenienti dal Nord Europa, con un rapporto di diffusione significativamente più elevato rispetto alle popolazioni afro-americane. Ad esempio, una ricerca ha indicato che la diffusione del seminoma nella popolazione caucasica è 9 volte superiore rispetto a quella afro-americana.
Cause e Fattori di Rischio
Le cause precise che innescano la moltiplicazione cellulare incontrollata e le mutazioni genetiche responsabili del seminoma rimangono ancora in gran parte sconosciute. Tuttavia, la ricerca ha identificato diversi fattori di rischio che aumentano la probabilità di sviluppare questa patologia.
- Criptorchidismo: Questo è considerato il fattore di rischio più importante. Il criptorchidismo si verifica quando uno o entrambi i testicoli non scendono correttamente nella sacca scrotale durante lo sviluppo fetale o nel primo anno di vita. Sebbene in molti casi la discesa avvenga spontaneamente, la mancata discesa o una discesa incompleta aumenta significativamente il rischio di sviluppare un seminoma, con un incremento del rischio stimato tra le 10 e le 40 volte. In casi di persistenza dopo il primo anno, spesso si ricorre a un intervento chirurgico correttivo.
- Storia Familiare: Avere parenti stretti (padri, fratelli, nonni) affetti da tumori germinali testicolari aumenta il rischio individuale. Questo rischio può aumentare dalle 4 alle 6 volte rispetto a chi non ha una storia familiare di questa patologia.
- Precedente Tumore Testicolare: Uomini che hanno già sviluppato un tumore a un testicolo hanno un rischio di 20-50 volte superiore di sviluppare lo stesso tipo di tumore nell'altro testicolo. Questo suggerisce una predisposizione individuale alla neoplasia.
- Fumo di Sigaretta: Il fumo è un fattore di rischio noto per numerose neoplasie maligne, inclusi i tumori testicolari. Gli uomini fumatori presentano un rischio raddoppiato di sviluppare un tumore al testicolo rispetto ai non fumatori.
- Terapie Immunosoppressive: L'uso di farmaci immunosoppressori, spesso impiegati dopo un trapianto d'organo per prevenire il rigetto, è associato a un aumentato rischio di sviluppare neoplasie, tra cui il seminoma.
- Microlitiasi Testicolare: Questa rara anomalia, caratterizzata dalla presenza di calcificazioni all'interno dei testicoli, è stata correlata a un aumentato rischio di seminoma.
- Malattie Infettive: Alcune infezioni, come l'AIDS, l'orchite (batterica o virale) e la parotite (orecchioni), sono state associate a un aumentato rischio.
- Sindrome di Klinefelter: Questa anomalia cromosomica è un ulteriore fattore di rischio riconosciuto.
Sintomi e Segni del Seminoma
Il sintomo più caratteristico del seminoma, e di altri tumori testicolari, è la comparsa di un nodulo o un indurimento palpabile all'interno del testicolo. Questo può presentarsi come un rigonfiamento, spesso delle dimensioni di un pisello, generalmente indolore e percepibile alla palpazione. In alcuni casi, si può osservare un aumento del volume del testicolo, talvolta dovuto a un'emorragia interna, mentre più raramente il volume può apparire ridotto.
Altri sintomi che possono manifestarsi includono:
- Sensazione di pesantezza o gonfiore allo scroto.
- Dolore sordo all'addome inferiore o alla schiena.
- Presenza di un rigonfiamento anomalo nella zona addominale bassa.
- Malessere generale o senso di affaticamento.
È importante notare che non tutte le anomalie testicolari palpabili sono necessariamente tumorali; solo una piccola percentuale di rigonfiamenti testicolari ha un'origine neoplastica. Tuttavia, qualsiasi alterazione deve essere valutata da un medico.
Complicazioni
Se non diagnosticato e trattato tempestivamente, il seminoma può diffondersi ad altre parti del corpo attraverso il sistema linfatico e sanguigno, un processo noto come metastatizzazione. Le metastasi possono interessare inizialmente i linfonodi vicini (in particolare quelli retroperitoneali) e successivamente organi più distanti come i polmoni o il fegato.
Diagnosi del Seminoma
L'iter diagnostico per il seminoma generalmente inizia con un esame obiettivo, seguito da un'ecografia scrotale e analisi del sangue. In caso di sospetto, la diagnosi viene confermata da una biopsia.
- Esame Obiettivo: Il medico esamina fisicamente i testicoli e le aree linfonodali circostanti. L'uso di una torcia può aiutare a distinguere tra cisti piene di liquido (la luce attraversa) e masse solide (la luce non filtra), le quali sono più suggestive di natura neoplastica. La storia clinica del paziente è fondamentale.
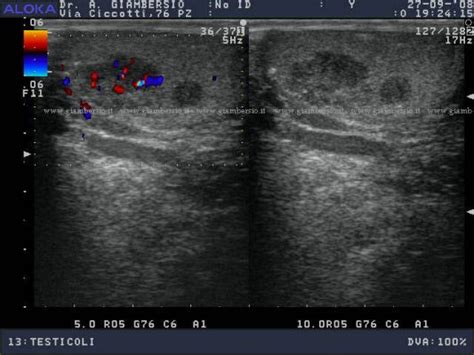
- Ecografia Scrotale: Questa indagine non invasiva utilizza ultrasuoni per visualizzare l'interno dello scroto, fornendo dettagli sulla posizione, le dimensioni e la natura (solida o liquida) di eventuali anomalie.
- Analisi del Sangue: Vengono ricercati specifici "marker tumorali" (come beta-HCG e alfa-fetoproteina), sostanze che possono essere rilasciate nel sangue da alcuni tumori testicolari, sebbene la loro assenza non escluda la presenza di un tumore.
- Biopsia: Il prelievo e l'analisi al microscopio di un campione di tessuto dalla massa sospetta sono l'esame definitivo per confermare la diagnosi e caratterizzare il tumore.
- Esami Radiologici: In caso di diagnosi confermata, vengono spesso prescritti esami come la radiografia del torace, la TAC (Tomografia Assiale Computerizzata) o la RMN (Risonanza Magnetica Nucleare) per valutare l'eventuale presenza di metastasi in altri organi.
La gravità del seminoma viene classificata in stadi (da 1 a 3) in base alla dimensione del tumore e alla sua capacità di diffondersi.
- Stadio 1: Il tumore è limitato al testicolo.
- Stadio 2: Il tumore coinvolge il testicolo e i linfonodi addominali e pelvici (retroperitoneali).
- Stadio 3: Il tumore ha metastatizzato a linfonodi distanti o ad altri organi.
Trattamento del Seminoma
Il trattamento del seminoma dipende dallo stadio della malattia.
- Chirurgia: Il trattamento di base per il seminoma è l'asportazione chirurgica del testicolo colpito (orchiectomia inguinale). Sebbene questo intervento possa sembrare drastico, nella maggior parte dei casi l'altro testicolo è sano e sufficiente a mantenere le normali funzioni ormonali e riproduttive. In casi rari in cui il tumore colpisce entrambi i testicoli, o si ripresenta nel secondo, la rimozione di entrambi i testicoli porta alla sterilità. In tali circostanze, la crioconservazione dello sperma prima dell'intervento è una soluzione importante per preservare la fertilità.
- Linfoadenectomia Retroperitoneale: Nei casi di stadio II, può essere necessario rimuovere i linfonodi retroperitoneali. Questo intervento, sebbene maggiore, può essere eseguito con tecniche laparoscopiche o a cielo aperto e mira a rimuovere eventuali metastasi linfonodali. Un potenziale effetto collaterale è il rischio di perdita dell'eiaculazione, sebbene le tecniche chirurgiche moderne mirino a preservare le fibre nervose.
- Radioterapia: Utilizza radiazioni ad alta energia per distruggere le cellule tumorali. Può essere impiegata, a volte in combinazione con la chirurgia, per trattare i linfonodi retroperitoneali o come terapia precauzionale. Gli effetti collaterali a breve termine possono includere affaticamento e una riduzione della fertilità.
- Chemioterapia: Somministrazione di farmaci antitumorali che distruggono le cellule cancerose. La chemioterapia è altamente efficace per il seminoma, anche nelle fasi avanzate. Schemi terapeutici comuni includono il carboplatino (spesso come chemioterapia precauzionale per seminomi in stadio I) e regimi combinati come il PEB (cisplatino, etoposide, bleomicina). La chemioterapia può essere somministrata in regime di day-hospital o ricovero. Gli effetti collaterali possono includere nausea, vomito, affaticamento e temporanea riduzione della fertilità, ma esistono terapie di supporto per gestirli.
Cos'è la chemioterapia? Come funziona? - Pillole di Scienza - Carla Signoris
Invalidità e Riconoscimento
La gestione dell'invalidità legata al seminoma testicolare è un aspetto cruciale per i pazienti, soprattutto per coloro che affrontano le conseguenze a lungo termine della malattia e dei trattamenti. Il riconoscimento dell'invalidità civile può aprire l'accesso a specifiche prestazioni economiche e sanitarie.
- Accertamento dell'Invalidità: L'invalidità civile viene accertata dall'INPS (Istituto Nazionale della Previdenza Sociale) a seguito di una domanda presentata dal malato. È necessario un certificato medico che attesti la patologia e le sue conseguenze funzionali. La Commissione Medica valuterà il grado di invalidità, che può variare dal 74% al 100%.
- Prestazioni Economiche:
- Assegno di Invalidità: Per un'invalidità tra il 74% e il 99%, un malato in età lavorativa (18-65 anni e 7 mesi) ha diritto all'assegno di invalidità se il suo reddito annuo personale non supera una determinata soglia (attualmente circa 4.906,72 €). L'importo è erogato per 13 mensilità (circa 286,81 € al mese).
- Pensione di Inabilità: In caso di invalidità al 100%, il malato in età lavorativa ha diritto alla pensione di inabilità, con un limite di reddito annuo personale più elevato (attualmente circa 16.814,34 €). Anche questa è erogata per 13 mensilità.
- Indennità di Accompagnamento: Riconosciuta ai malati con invalidità al 100% che necessitano di assistenza continua per le attività quotidiane o non sono in grado di deambulare autonomamente. L'importo mensile è di circa 520,29 €, non è vincolato da limiti di reddito e non è reversibile.
- Esenzioni Ticket: I malati oncologici hanno diritto all'esenzione dal pagamento del ticket per farmaci, visite ed esami appropriati per la cura della patologia e delle sue complicanze, nonché per la riabilitazione e la prevenzione di ulteriori aggravamenti. Il codice di esenzione può variare a seconda della Regione e della patologia specifica. Per un'invalidità civile tra il 74% e il 99%, si ha diritto all'esenzione dal ticket per farmaci e prestazioni sanitarie legate alla patologia (codice 048). Con il 100% di invalidità, l'esenzione si estende a prestazioni sanitarie di qualsiasi natura.
- Considerazioni Specifiche: Un paziente operato per seminoma, pur guarendo e sottoponendosi a controlli regolari, potrebbe essere considerato invalido in base alla complessità del caso, alle eventuali conseguenze a lungo termine dei trattamenti (come l'impatto sulla fertilità o la necessità di terapie ormonali sostitutive) o alla presenza di recidive. La valutazione del grado di invalidità è un processo individuale che tiene conto di tutti questi fattori.

Follow-up e Gestione a Lungo Termine
Dopo il trattamento, i pazienti sottoposti a controlli periodici programmati (follow-up) sono fondamentali per individuare precocemente eventuali recidive di malattia e gestire le complicanze a medio-lungo termine. La frequenza e l'intensità dei controlli dipendono dal tipo di tumore, dallo stadio iniziale, dall'efficacia del trattamento e dalle terapie effettuate. La maggior parte delle recidive si manifesta nei primi due anni, per cui i controlli sono più ravvicinati in questo periodo, per poi ridursi progressivamente.
Fertilità e Sessualità
Il seminoma e i suoi trattamenti possono avere un impatto sulla fertilità e sulla sessualità. La chemioterapia può ridurre temporaneamente la quantità e la qualità degli spermatozoi. La rimozione di un testicolo, sebbene lasci un testicolo funzionante, può influenzare la percezione di sé e, in alcuni casi, portare a disturbi della sessualità di natura psicologica. È importante che i pazienti siano informati sulla possibilità di crioconservare il proprio sperma prima di iniziare i trattamenti e sulla disponibilità di protesi testicolari per ripristinare l'aspetto estetico dopo l'orchiectomia. Il monitoraggio della funzione endocrina del testicolo residuo è altresì importante per prevenire la sindrome metabolica dovuta a una diminuzione del testosterone.
Prevenzione e Diagnosi Precoce
La prevenzione primaria del seminoma è complessa, data l'incertezza sulle cause esatte. Tuttavia, la diagnosi precoce è fondamentale per massimizzare le possibilità di guarigione. L'autopalpazione periodica dei testicoli è uno strumento potente per identificare precocemente la presenza di noduli o variazioni di forma e dimensioni. Campagne di sensibilizzazione e educazione sanitaria, che enfatizzano l'importanza dell'autopalpazione e della consultazione medica tempestiva, giocano un ruolo cruciale nel migliorare gli esiti per i pazienti.
In conclusione, il seminoma testicolare è una patologia seria ma altamente curabile, soprattutto se diagnosticata in fase precoce. La comprensione delle sue cause, dei fattori di rischio, dei sintomi e delle opzioni terapeutiche, unitamente alla consapevolezza delle implicazioni in termini di invalidità e alla gestione del follow-up, sono essenziali per offrire ai pazienti il miglior supporto possibile e garantire loro una qualità di vita elevata anche dopo la malattia.
tags: #seminoma #testicolare #invalidita

