Piano di Evacuazione Ospedaliero per Pazienti Non Autosufficienti: Sicurezza e Procedure Essenziali
La sicurezza all'interno di una struttura sanitaria, in particolare per i pazienti non autosufficienti, rappresenta una priorità assoluta. La pianificazione di un efficace piano di evacuazione è una componente cruciale di ogni piano di emergenza ospedaliero, volto a garantire la protezione di tutti gli individui presenti in caso di eventi avversi. Questo documento operativo delinea le misure preventive, le procedure da attuare durante un'emergenza e l'assegnazione di ruoli e compiti per consentire un'evacuazione rapida e ordinata, tenendo conto delle specifiche esigenze dei pazienti con ridotta autonomia.
L'Importanza dell'Igiene e la Prevenzione delle Infezioni
Prima di addentrarci nelle complesse dinamiche dell'evacuazione, è fondamentale sottolineare un aspetto cardine dell'assistenza socio-sanitaria: l'igiene del paziente. Tra le mansioni primarie dell'Operatore Socio Sanitario (OSS) rientra l'igiene personale del paziente, con un'attenzione particolare all'area perineale e genitale. Questa procedura, apparentemente semplice, è di vitale importanza per prevenire infezioni e garantire il benessere del paziente.
Un principio fondamentale, ripetuto incessantemente durante la formazione degli OSS, è quello di operare "dal pulito allo sporco". Questa regola non è un mero formalismo, ma una direttiva scientifica e logica: si tratta di evitare la diffusione di batteri e contaminazioni. Pertanto, il movimento deve sempre procedere dall'area più pulita, il perineo, verso l'area più contaminata, l'ano, e mai viceversa. La trasgressione di questa semplice ma essenziale regola può portare a un aumento significativo delle infezioni nelle aree genitali e, nei casi più gravi, a infezioni sistemiche che possono interessare ferite chirurgiche, lesioni da pressione, stomie, PEG, cateteri vescicali e altre vulnerabilità del paziente.
L'infermiere ha la facoltà di delegare l'igiene perineale e genitale all'OSS, ma deve preventivamente valutare le conoscenze, le abilità tecniche e la consapevolezza di quest'ultimo riguardo alla procedura corretta. L'OSS, a sua volta, deve essere in grado di eseguire alla perfezione questa mansione e, quando il paziente è autonomo, insegnare allo stesso le regole fondamentali per evitare la contaminazione. È cruciale operare sempre con la stessa cura e dedizione che si riserverebbe a un proprio familiare.

Assistenza al Paziente Autosufficiente Durante l'Igiene
Il paziente autosufficiente è colui che possiede le capacità fisiche e psicologiche per prendersi cura di sé. Tuttavia, anche in questi casi, l'OSS può fornire un aiuto parziale, ma questo deve essere erogato in modo corretto e consapevole. Il compito dell'OSS è rassicurare e guidare il paziente, assicurandosi che l'igiene quotidiana venga svolta in sicurezza e tranquillità, infondendo fiducia nelle proprie capacità. È altresì importante che l'OSS si adoperi per conservare le abilità residue del paziente, preservando la sua autonomia psicofisica.
Prima di iniziare l'assistenza, l'OSS deve lavarsi accuratamente le mani ed indossare i guanti. Il materiale occorrente, rigorosamente pulito, deve essere preparato su un carrello mantenuto pulito e disinfettato ad ogni utilizzo. Questo include asciugamani, telo da bagno, sapone neutro, shampoo, spugna, deodorante, creme per il corpo e viso, rasoio e schiuma da barba se richiesti, phon, spazzola, indumenti puliti e un contenitore per i vestiti sporchi.
Dopo aver identificato il paziente e garantito la privacy, l'OSS valuterà il grado di autonomia negli spostamenti dal letto al bagno, fornendo, se necessario, una carrozzina o un deambulatore. L'uso di una sedia doccia può aumentare la sicurezza, anche per pazienti totalmente autosufficienti, poiché l'ospedalizzazione può portare a un indebolimento muscolare. Se il paziente è parzialmente autosufficiente, l'OSS faciliterà il lavaggio delle zone difficilmente raggiungibili. Nel caso di pazienti completamente autonomi, l'operatore può allontanarsi, ma con la raccomandazione di controllare il paziente ogni 15 minuti.
Dopo la vestizione, il paziente viene riaccompagnato in camera. L'OSS procederà quindi al riordino del materiale, allo smaltimento dei rifiuti e alla segnalazione di eventuali arrossamenti cutanei o lesioni.
Il Piano Ospedaliero di Evacuazione: Struttura e Principi
Il piano di evacuazione ospedaliero è una componente fondamentale del piano di emergenza generale. Esso definisce le misure preventive e le procedure operative da attuare in caso di emergenza per garantire l'evacuazione completa e sicura delle persone minacciate.
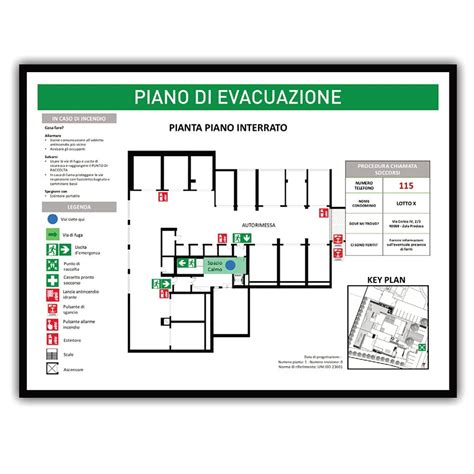
Questo documento operativo individua l'organizzazione interna, le procedure da seguire, assegna ruoli e compiti specifici per un'evacuazione rapida e ordinata, rispettando le priorità. L'evacuazione di un ospedale presenta sfide uniche a causa della presenza di pazienti con diverse condizioni di salute, personale sanitario e visitatori. L'alta densità di persone, molte delle quali non autosufficienti e non deambulanti, può facilmente degenerare in panico e pericolo se non sono state predisposte adeguate procedure operative.
La pianificazione è essenziale per gestire lo stato di iperemotività che spesso accompagna le situazioni di pericolo, impedendo che si trasformi in panico. Il panico, alterando i comportamenti e inducendo reazioni irrazionali, può generare comportamenti pericolosi, come l'istinto di coinvolgere gli altri nell'ansia con grida e atti inconsulti, o l'istinto alla fuga predominato dall'autodifesa anche violenta.
Modalità di Evacuazione
Si ipotizzano due scenari principali di evacuazione:
- Evacuazione Parziale: Trasferimento dei degenti di uno o più reparti in una zona sicura all'interno dello stesso piano o su altri piani.
- Evacuazione Totale: Esodo di degenti e personale dall'intero ospedale verso luoghi sicuri esterni, denominati "punti di raccolta esterni".
Inoltre, si distinguono due tipologie di evacuazione in base alla direzione:
- Evacuazione Orizzontale: Trasferimento dei pazienti all'interno dello stesso piano, da un compartimento all'altro, in caso di eventi come incendi che minacciano direttamente una zona specifica. Questa modalità è particolarmente utile per i pazienti non in grado di camminare o parzialmente autosufficienti, permettendo di guadagnare tempo prezioso. L'esodo orizzontale può avvenire a piano terra verso l'esterno o, a livelli superiori, verso vie di fuga verticali o "Spazi Calmi" (luoghi sicuri statici all'interno dell'edificio dove far sostare persone disabili in attesa di soccorso).
- Evacuazione Verticale: Trasferimento dei pazienti tra piani diversi dell'edificio, tipicamente utilizzando le vie di fuga verticali come le scale.
Sicurezza scuole: simulazione evacuazione - ExiTus
Definizione dei Compiti e Ruoli
Per evitare comportamenti caotici durante un'emergenza, è fondamentale che ogni membro del personale conosca il proprio ruolo e i propri compiti. Il piano di evacuazione generale viene adattato alle specifiche realtà di ogni plesso ospedaliero, con la nomina e la formazione di Addetti all'incendio e alla gestione delle emergenze, suddivisi per aree e con ruoli di Coordinamento.
Tra i compiti essenziali vi sono:
- Inventario del Materiale: Ogni Unità Operativa (U.O.) deve preventivamente inventariare e mantenere in un luogo definito il materiale necessario per il trasporto dei degenti non autosufficienti (barelle, sedie a rotelle), rendendolo facilmente accessibile al personale addetto all'emergenza.
- Coordinamento dell'Emergenza: Il Coordinatore dell'emergenza, o in sua assenza il Responsabile dell'U.O., impartisce le direttive comportamentali al personale presente. In caso di necessità, il Coordinatore ha il compito di valutare e ordinare l'evacuazione, comunicandola alla Direzione Sanitaria per l'allerta dei servizi di emergenza esterni (118, Vigili del Fuoco, Protezione Civile).
- Gestione delle Emergenze Multireparto: In presenza di più U.O. nello stesso plesso, il coordinamento delle operazioni viene assunto dal Coordinatore delle emergenze o dal primo medico di guardia/responsabile dell'unità operativa direttamente interessata.
- Attuazione delle Indicazioni: Tutto il personale sanitario ha il dovere di attenersi alle indicazioni del Coordinatore, che si avvarrà del personale addestrato per il trasporto dei degenti non autosufficienti e per guidare i malati deambulanti o i visitatori verso le vie di fuga.
- Percorsi di Sicurezza: Il personale incaricato dovrà seguire i percorsi di sicurezza indicati dalla segnaletica. È tassativamente vietato l'uso degli ascensori in caso di incendio, cedimenti strutturali o interruzioni di corrente.
- Aree di Attesa Esterne: All'esterno di ciascun plesso, in prossimità delle uscite principali, devono essere individuate aree protette di attesa dove radunare degenti e personale in attesa di indicazioni o di essere trasferiti in aree coperte più adatte.
- Formazione e Informazione Continua: Data la turnazione del personale, è indispensabile che tutti i lavoratori siano adeguatamente informati sulle procedure di emergenza. Tale informazione deve essere capillare per ciascuna U.O. e plesso.
- Simulazioni Periodiche: È necessario organizzare periodicamente (almeno una volta all'anno) simulazioni di evacuazione per mettere in pratica le procedure, nonché riunioni di addestramento all'uso dei mezzi antincendio, dei dispositivi di protezione individuale, degli impianti di allarme e dei sistemi di comunicazione. Queste esercitazioni devono essere condotte in modo realistico, senza mettere in pericolo i partecipanti, e seguite da una fase di verifica per apportare eventuali aggiornamenti alle procedure. Nelle strutture sanitarie, le simulazioni possono coinvolgere volontari al posto dei pazienti, con la predisposizione di cartelle mediche simulate per valutare il rispetto delle procedure di comunicazione e il carico di lavoro degli operatori.
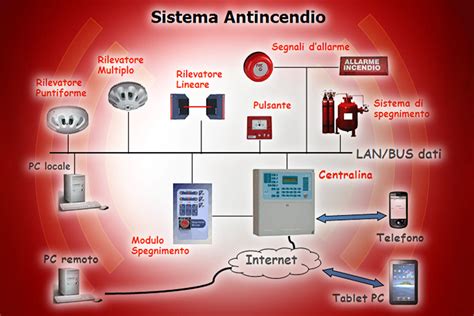
Sistemi di Allarme
Tutte le strutture sanitarie devono essere dotate di un sistema di segnalazione di allarme elettrico con pulsanti manuali ubicati lungo i corridoi e in prossimità delle scale. Questi sistemi sono progettati per avvertire gli occupanti delle condizioni di pericolo e avviare le procedure di emergenza e evacuazione. Le informazioni confluiscono in un "centro di gestione delle emergenze" presidiato, che può coincidere con la portineria. La diffusione degli allarmi sonori avviene tramite un impianto ad altoparlanti.
Nelle strutture non ancora dotate di sistemi elettrici, chiunque rilevi una situazione di emergenza è tenuto ad avvisare a voce l'addetto all'emergenza più vicino o il medico di guardia dell'U.O. L'addetto informato si coordinerà con gli altri per una gestione efficace dell'emergenza. Solo il coordinatore delle emergenze può impartire l'ordine di evacuazione, stabilendo se parziale o totale.
La tabella seguente riassume le fasi di segnalazione e le azioni da intraprendere:
| Fase | Tipo di Segnalazione | Comportamento ed Azione da Seguire |
|---|---|---|
| 1 | Suono intermittente della sirena (segnala incendio o altra emergenza) | Disinserire attrezzature elettriche, chiudere finestre, attendere istruzioni tramite segnali di allarme specifici. |
| 2 | Suono continuo della sirena (obbligo di evacuazione) | Disinserire attrezzature elettriche, chiudere finestre, assistere il personale in difficoltà, accompagnare l'eventuale… (la descrizione è incompleta nel testo fornito) |
Funzionamento Impianti in Emergenza
Il corretto funzionamento degli impianti tecnologici durante un'emergenza è affidato all'Area Gestione Tecnica e Logistica. Potrebbe essere necessario disattivare temporaneamente impianti come quello elettrico, l'erogazione di ossigeno o di metano. Queste operazioni, estremamente delicate per le potenziali conseguenze sui ricoverati, vengono eseguite dall'idraulico o dall'elettricista di turno, sempre previa informazione al Coordinatore Sanitario dei Soccorsi (H.D.M.) o all'Ufficiale dei Vigili del Fuoco.
Squadra Evacuazione Pazienti (S.E.P.)
In caso di evacuazione, la Squadra Evacuazione Pazienti (S.E.P.) interviene per trasportare i degenti non deambulanti e guidare quelli autosufficienti verso i luoghi sicuri, in attesa dell'arrivo dei Vigili del Fuoco. La S.E.P. è composta da infermieri di reparto, medici dei reparti non interessati dall'evento e tecnici in servizio, lasciando nei reparti solo il personale indispensabile per la sicurezza dei pazienti e il funzionamento delle attrezzature.
Il comando della S.E.P. spetta al medico di guardia, che assume la funzione di Coordinatore Sanitario dei Soccorsi, coadiuvato dall'infermiere più esperto della Squadra di Primo Intervento.
Procedure di intervento della S.E.P.:
Gli operatori recuperano il materiale per l'evacuazione (teli portaferiti, barelle campali) dal deposito e lo trasportano nel reparto interessato. In caso di evento grave che impedisca il recupero del materiale, si utilizzerà materiale di fortuna (lenzuola, coperte, sedie) per spostare i pazienti in un'area sicura.
In situazioni di rischio elevato (locali invasi dal fumo o a rischio), solo il personale della Squadra di Primo Intervento, adeguatamente equipaggiato con materiale di protezione (autorespiratori, tute, stivali, guanti, corda, lampada), è autorizzato a intervenire in attesa dei Vigili del Fuoco.
Luoghi Sicuri
In caso di ordine di evacuazione, è imperativo raggiungere i luoghi sicuri designati. Questi possono essere aree all'interno dello stesso piano, piani superiori o inferiori, o aree esterne appositamente identificate. La definizione e la segnalazione chiara dei luoghi sicuri sono elementi fondamentali per una evacuazione ordinata e sicura.
tags: #piano #di #evacuazione #oss #pz #non

