Organizzazione delle Risorse Infermieristiche nelle RSA: Un Approccio Integrato per la Cura a Lungo Termine
Le Residenze Sanitarie Assistenziali (RSA) rappresentano una componente fondamentale del sistema di cura, distinguendosi nettamente dall'ambiente ospedaliero per la loro natura residenziale e l'orientamento all'assistenza a lungo termine e alla gestione della cronicità. Mentre gli ospedali si concentrano sulla diagnosi e il trattamento di patologie acute con degenze relativamente brevi, le RSA offrono un contesto in cui si instaura un rapporto più profondo e duraturo con gli ospiti e i loro familiari, diventando un punto di riferimento importante. Questo implica un ritmo di lavoro differente, meno frenetico e con un focus sulla continuità assistenziale piuttosto che sulle urgenze continue.

Il Ruolo Cruciale dell'Operatore Socio-Sanitario (OSS)
All'interno delle RSA, l'Operatore Socio-Sanitario (OSS) emerge come una figura professionale che trascorre il tempo maggiore a stretto contatto con l'ospite, diventando un punto di riferimento fondamentale. La sua capacità di osservazione è preziosa per cogliere precocemente segnali di malessere o cambiamenti nello stato di salute dell'anziano. Per operare efficacemente, è necessario aver conseguito l'Attestato di Qualifica di Operatore Socio-Sanitario. Precedenti esperienze lavorative in ambito geriatrico, anche se non strettamente in RSA, possono rappresentare un valore aggiunto significativo. Il personale impiegato nelle attività assistenziali dirette alla persona costituisce mediamente il 70-75% della forza-lavoro impiegata e assorbe il 70% delle risorse economiche. Questa figura, definita anche operatore socio sanitario dei servizi alla persona, è quella su cui ricadono tutte le attività di assistenza diretta all'ospite (anziano, disabile) e al suo ambiente di vita, in ambito sociale e sanitario, svolgendo le sue attività in collaborazione con gli altri operatori preposti all'assistenza sanitaria e a quella sociale, secondo il criterio del lavoro multiprofessionale. Si tratta di un operatore poliedrico, capace non solo di adattarsi a contesti e bisogni diversi, ma anche in grado di sfruttare in modo dinamico risorse nuove sia di contenuti che di collaborazione. Una figura evoluta e determinante nel sistema assistenziale, dopo un processo storico che ha assunto, su questa professione, contorni e significati diversi e punta, adesso, alla qualificazione, affiancandola, con competenze diverse ma pari dignità, alle altre consolidate presenze quali quelle dell’infermiere, del fisioterapista, dell’educatore, dell’assistente sociale. Questo operatore è soggetto a forte usura psicofisica, e la sua formazione continua è un'esigenza fondamentale, purtroppo spesso in contrasto con la non rara precarietà delle loro condizioni lavorative.
L'Autonomia e la Responsabilità dell'Infermiere in RSA
L'infermiere in RSA possiede una significativa autonomia professionale nella gestione del processo assistenziale, nel rispetto delle proprie competenze e responsabilità. Il suo ruolo va oltre la mera esecuzione di prescrizioni mediche; egli è centrale nella valutazione dei bisogni, nella pianificazione, attuazione e valutazione degli interventi assistenziali. L'infermiere è chiamato ad essere Case Manager sulla gestione del Piano assistenziale del Paziente e quindi ad avere il controllo organizzativo sullo stesso, nonostante la presenza di altre figure professionali che, ognuno per il proprio profilo di appartenenza, stilerà diagnosi e le condividerà con l’intera equipe.
Dalla necessità di recuperare "in tempi rapidissimi", nella "formazione di base e complementare dell’infermiere… il ritardo con cui nel nostro paese stiamo affrontando i problemi connessi al fenomeno dell’aumento della speranza di vita" prende le mosse il contributo di Ermellina Zanetti e di Nicoletta Nicoletti su "Infermieri: scenari (futuri) di cambiamento".
L'avanzamento della popolazione anziana ha determinato un aumento della necessità di assistenza mirata, costringendo il Servizio Sanitario Nazionale ad allinearsi alle esigenze degli anziani per i quali le cure domiciliari spesso non risultano più sufficienti. La storia delle RSA in Italia inizia nell’ormai lontano 1988, quando, con la legge finanziaria, veniva avviato il primo piano di investimenti sanitari dedicati alle Residenze Sanitarie Assistenziali con la contestuale realizzazione di 140.000 posti letto. Negli anni il quadro normativo, organizzativo e strutturale ha subito molteplici evoluzioni a causa di fattori socioeconomici, innovativi ed istituzionali e, insieme ad esso, anche la richiesta quantitativa e qualitativa assistenziale sono cambiate notevolmente. La prima nomina di infermiere coordinatore avviene nel 1984 con il D.P.R. Alla crescita di autonomia che ha investito la figura del Coordinatore Infermieristico corrisponde altrettanta crescita sul versante del carico di responsabilità, le quali però spesso non ricevono il giusto riconoscimento, né sociale né contrattuale. Basti pensare al fatto che quello del Coordinatore è un lavoro "continuo e continuato", essendo sua la responsabilità di garantire la copertura del personale infermieristico sulle 24 ore e richiedendogli impegno anche a distanza, cosa che spesso stride con retribuzioni incongrue e reputazioni inesatte.
Il Professional Assessment Instrument (PAI) è un sistema informativo infermieristico, sviluppato da un team di ricercatori dell’Università Tor Vergata di Roma grazie a un finanziamento ricevuto dal Centro di Eccellenza per la Cultura e la Ricerca Infermieristica. Attualmente il PAI è utilizzato in un ospedale universitario ed è parte integrante della documentazione sanitaria elettronica della struttura ospedaliera. Negli ultimi decenni il progressivo aumento della speranza di vita della popolazione e il contemporaneo incremento delle patologie cronico-degenerative, hanno portato come conseguenza l’aumento dei bisogni assistenziali. A causa di ciò in Italia e in molti altri paesi, le informazioni sui bisogni sanitari e sulla appropriatezza delle prestazioni, nonché sui risultati di assistenza, provengono prevalentemente dalla condizione medica dell’assistito (Diagnosis Related Group [DRG]). Alcuni studi hanno mostrato che l’inclusione delle diagnosi infermieristiche tra i dati di assistenza sanitaria, indipendentemente dal sistema DRG, possono spiegare i risultati nell’assistenza ospedaliera aumentando il potere esplicativo del sistema DRG. Il progetto, si basa sul Professional Assessment Instrument (PAI) sviluppato da un team di ricercatori dell’Università Tor Vergata di Roma grazie a un finanziamento ricevuto dal Centro di Eccellenza per la Cultura e la Ricerca Infermieristica. Dopo il suo sviluppo, il PAI è stato implementato in un ospedale universitario. Con la gestione del PAI nella forma informatizzata si ha la capacità di poter visualizzare ed elaborare in tempo reale qualsiasi dato richiesto, fornendo un documento di file più o meno sintetico da inviare o stampare. Il progetto in una prima fase comprenderà una revisione delle diagnosi infermieristiche degli interventi e dei risultati Infermieristici correlati, da includere nel software e nella costruzione dei relativi algoritmi. Successivamente alla costruzione del software si procederà con la seconda fase, la sperimentazione. Si avvierà l'arruolamento di alcune strutture socio-assistenziali in modo che queste siano rappresentative dei vari setting assistenziali esistenti nel territorio. Condizione essenziale, per l'inclusione delle strutture nella sperimentazione, è la presenza di almeno un computer all’interno del reparto/servizio. Dopo aver effettuato la scelta della(e) diagnosi prioritarie per l’assistito insieme all’eziologia (fattori correlati), segni e sintomi, il sistema suggerirà una serie di interventi prioritari tra i quali l’infermiere sceglierà quelli da programmare per il raggiungimento degli obiettivi di assistenza. Dal presente studio ci si aspetta di ottenere un insieme minimo di elementi informativi, con definizioni e categorie uniformi relative alla dimensione specifica dell’assistenza infermieristica.
Tirocinio in RSA e Casa di Riposo: quello che ti serve sapere... in 4 minuti💉
L'Importanza del Lavoro d'Équipe Multidisciplinare
Il lavoro in équipe multidisciplinare è fondamentale nelle RSA. L'infermiere si integra con medici, OSS, fisioterapisti, animatori e altre figure per garantire una presa in carico globale e personalizzata dell'ospite. Questa collaborazione sinergica è essenziale per rispondere alla complessità dei bisogni degli anziani, che spesso presentano comorbidità e fragilità multiple.
L’editoriale di Marco Trabucchi - “Le professioni di cura per l’anziano: un processo in evoluzione” - propone alle istituzioni formative, l’università in primo luogo, i contenuti imprescindibili della formazione di operatori destinati alla cura ed all’assistenza dell’anziano fragile: la capacità di “ragionare in termini di complessità”, di riconoscere l’influenza continua dell’ambiente “sulla stessa struttura biologica e sulla clinica”; la tensione ad una forte integrazione dei servizi, il coinvolgimento del territorio nel percorso di insegnamento; l’orientamento alla ricerca, capace di coinvolgere tutte le professioni di aiuto, in grado al tempo stesso di “produrre ricadute sulla qualità delle cure” e di “rappresentare una scuola per gli operatori stessi”.
I contributi che si soffermano sul ruolo delle singole professionalità sono fortemente in linea con le premesse dell’editoriale. Nel delineare il ruolo de “Il medico geriatra” Alberto Cester richiama la necessità per chi si occupa dei più fragili di sapere “ancora emozionarsi”, di “saper combattere tutti i giorni per i piccoli guadagni dei pazienti, per le stabilizzazioni senza guarigioni, per le sconfitte che segnano, ma insegnano, per le difficoltà di relazione e comprensione”.
Alla figura dell’educatore professionale sono dedicati due contributi: di Davide Ceron, Paola Nicoletta Scarpa e Martina Vitillo (“L’educatore professionale nel lavoro di cura con gli anziani”) e di Sergio Tramma (“Educatori professionali: quale formazione per quali competenze?”). Il primo sottolinea come gli interventi di questo operatore nelle RSA - fin dal momento dell’accoglienza e dell’inserimento dell’anziano nella struttura - debbano essere finalizzati non solo al mantenimento e al “potenziamento, quando possibile, delle capacità, anche se residue”, ma soprattutto ad aiutare l’anziano a “dare un senso … alla propria giornata e al tempo”, a favorirne la partecipazione ad una vita attiva, ad accrescerne l’autostima ed il protagonismo: grazie ad una “reazione educativa … voluta, cercata, mirata, non casuale, passeggera” ed alla collaborazione con gli altri professionisti. Anche Tramma sottolinea “la necessità di individuare e costruire alleanze e integrazioni tra i differenti approcci disciplinari e le diverse figure professionali” e di finalizzare gli interventi alla stabilizzazione o al recupero dell’autonomia “intesa come capacità di decidere ed agire all’interno dei vincoli di un contesto e di una storia, non intesa solo, quindi, come autosufficienza rispetto ai compiti quotidiani. Proprio “la collocazione del lavoro educativo nell’orizzonte dell’autonomia” supera una visione riduttiva dell’educatore professionale, spesso “inteso come una sorta di agente anestetizzante impegnato in piccole attività di intrattenimento”. Al contrario l’educatore professionale deve innanzitutto possedere una “meta-competenza squisitamente pedagogica” quale “capacità di promuovere interventi educativi intenzionali con sufficiente dose di consapevolezza” e “capacità di analizzare l’organizzazione in quanto luogo educativo informale … in grado comunque di costruire/decostruire importanti saperi”. Una “meta-competenza progettuale e analitica” cui si affiancano “competenze in grado di dare luogo ad attività modularmente collegabili di tipo ricreativo, motorio, culturali, socializzanti, finalizzate a stimolare/preservare potenzialità motorie, intellettive, relazionali”.
Ad un’analoga esigenza, quella di rispondere come équipe alla globalità dei bisogni della persona anziana, risponde la presenza dello psicologo nelle RSA. Giorgia Monetti e Marta Zerbinati (“Il ruolo dello psicologo nel processo di cura degli anziani accolti in struttura”) ne delineano la molteplicità delle aree di operatività. L’intervento diretto sulla persona, che deve “tenere conto sia della sfera cognitiva che della sfera emotivo-affettiva”, è centrata su “ciò che la persona è ancora in grado di fare, piuttosto che enfatizzare i deficit” con l’obiettivo di stimolare nell’anziano la motivazione e la consapevolezza di sè aiutandolo a costruire il proprio “progetto di vita”. L’efficacia di tale intervento non può prescindere dalla condivisione di tale modello d’approccio con tutto il gruppo di lavoro e dalla gestione, fin dall’ingresso in struttura, del “sistema anziano-famiglia” e delle relazioni dei familiari, e dal dialogo della famiglia con il gruppo di lavoro. La presenza dello psicologo nell’équipe si concretizza in due aree di intervento: l’affiancamento e la supervisione agli operatori nella conoscenza della persona e nella gestione dei suoi comportamenti “difficili” ed il sostegno al personale assistenziale della struttura “nel contenere situazioni di ansia e stress e prevenire il burn-out del personale attraverso azioni di supervisione”.
Gestione delle Risorse Umane e Clima Organizzativo
L'organizzazione delle RSA e la gestione delle risorse umane sono aspetti cruciali per garantire un'assistenza di qualità. L'ambiente istituzionale, il contenitore, la struttura, la cornice entro la quale ci sono le persone, le regole, i protocolli, in altre parole l'organizzazione, è determinante per provocare la spinta che può successivamente far germogliare una cultura alla qualità. Ogni singolo operatore viene condizionato dall’ambiente lavorativo e a sua volta influisce sull’assetto organizzativo. Ogni realtà ha seguito un suo percorso e ha vissuto la propria vita organizzativa, ha quindi una sua identità che influenza qualsiasi proposta di cambiamento. L’organizzazione non è un mero strumento o un mero fatto, ma ha la capacità di cognizione, rappresentazione e comunicazione complesse e con una forte componente espressiva: tratta informazioni, crea simboli e storie, interessi e trasmette una visione del mondo. L’interazione degli elementi sopradescritti fa emergere la dimensione processuale, intersoggettiva e creativa dell’organizzazione che quindi apprende il proprio modo di essere, i valori e i significati dalla quotidianità delle persone che lavorano al suo interno.
Il secondo aspetto che definisce le caratteristiche di un centro di servizi è il clima organizzativo: banalmente, è l’aria che si respira all’interno dell’ente, è “il rapporto che si crea tra le persone e la loro organizzazione”. Si formano quindi delle relazioni che si posizionano su due livelli differenti: le relazioni tra colleghi e la relazione con l’ente. L’aspetto principale che si pone alla base dell’interazione è la comunicazione, il modo in cui vengono trasmesse le informazioni definisce il tipo di relazione, quali informazioni vengono veicolate contribuisce a creare le fondamenta della cultura che si vuole trasmettere.
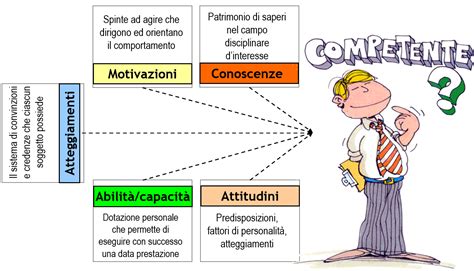
La gestione e l’organizzazione del personale a livello aziendale hanno subito, negli ultimi decenni, un percorso evolutivo dalla c.d. “amministrazione” del personale, attraverso lo sviluppo delle risorse umane, per arrivare alla valorizzazione delle persone. Fra i modelli organizzativi più significativi oggi disponibili va ricordato il “modello delle competenze” il quale pone il suo assunto nel fatto che ogni persona possieda delle competenze che grazie ad una corretta integrazione ed interazione con l’ambiente lavorativo possono trasformarsi in risultati positivi sia per la persona che per l’azienda, arrivando allo stadio di sviluppo e gestione delle risorse umane. Nell’attuale società della conoscenza il capitale di know-how di cui le organizzazioni dispongono costituisce un elemento fondamentale per garantirne l’efficienza e la competitività; in particolare, in un contesto di risorse economiche scarse, la corretta gestione delle risorse umane riveste un ruolo determinante. Un ente gestore di servizi alla persona, come qualunque tipo d’organizzazione, deve assicurare particolare attenzione alla cura del capitale umano. Le risorse umane sono strategiche: valorizzare le persone in sistemi basati sul lavoro di squadra, diffonde lo spirito di responsabilizzazione e lo stile di cooperazione anche con l’esterno. Risorse strategiche sono, altresì, le competenze: occorre riconoscere e sviluppare quelle più significative per lo sviluppo di ogni organizzazione. Ogni organizzazione presenta caratteristiche differenti connesse al proprio contesto e al proprio ambito di azione. Le competenze distintive rappresentano le risorse chiave per la singola organizzazione, quelle che le consentono di differenziarsi e divenire competitiva rispetto alle altre; sono punti di forza specifici di un’organizzazione difficilmente trasferibili o replicabili in contesti diversi. Esse sono rintracciabili nella conoscenza tacita che i membri di un’organizzazione sviluppano attraverso le proprie pratiche di lavoro.
La gestione delle risorse umane (in generale e maggiormente nei servizi alla persona) richiede delle specifiche competenze manageriali. Abilità necessarie per gestire, valorizzare e sviluppare risorse, sistemi di conoscenze e capitale umano, per sé stessi e per l’intera organizzazione. Saper fare leva sulle competenze, saper valorizzare e gestire l’archivio di conoscenze implementando sistemi di knowledge management, saper (far) condividere la conoscenza. Nelle organizzazioni a carattere socio sanitario il manager deve riuscire a proporsi un modello di relazione in grado di coniugare vicendevolmente più aspetti: comprendere le esigenze proprie e altrui, comunicare in modo efficace ed efficiente, affrontare i problemi in maniera tale da riuscire ad ottenere la collaborazione leale dei propri interlocutori: attraverso autorevolezza ed assertività. Stili che si connotano come competenze sociali in grado di sviluppare, in ogni ruolo coinvolto, la capacità di produrre dei comportamenti e delle risposte professionali efficaci ed efficienti. È un orientamento relazionale contemporaneamente mirato al raggiungimento degli obiettivi funzionali di ciascuno e al contenimento degli stati d’ansia, dei sensi di colpa e dello stress lavorativo.
Prevenzione del Burn-out e Sostegno al Personale
Il lavoro di cura nelle RSA, per la sua intensità e la natura delle problematiche affrontate, espone il personale a rischi significativi di affaticamento e stress. Achille Orsenigo, in "Fatiche e sofferenze nei luoghi di cura per anziani affetti da patologie croniche", sottolinea come "lavorare, prendersi carico, spostare persone e oggetti, stare vicini, identificarsi, aspettare, costruire, aver cura, cercare d’andar d’accordo, gestire conflitti, sono tutte operazioni che comportano fatiche, stress e a volte anche sofferenze". Curare una malattia comporta misurarsi con il potere di guarire, ma anche, molto spesso, con il non riuscirci. Se fatiche, stress e sofferenze sono "dimensioni inscritte in qualsiasi lavoro", ciò è senz’altro più vero in servizi "caratterizzati da continuità ed esclusività del contatto con la cronicità e con soggetti giunti al termine della vita". È essenziale pertanto evitare che le fatiche, fisiche e psichiche, diventino sofferenze. Anzitutto ridando un senso alle fatiche richieste dal lavoro con anziani affetti da patologie croniche: "curare anziani e per di più cronici mette … duramente e a volte drammaticamente di fronte a limiti radicali e in una posizione di scarso riconoscimento professionale. Se non si è in grado di riformulare il senso della cura, in termini del prendersi cura, dell’accompagnare, invece che del guarire, le fatiche diventano sofferenze". L’arduo percorso per contenere la sofferenza passa attraverso l’accettazione della fatica, evitando obiettivi irrealistici e valorizzando e rendendo visibili “i risultati del proprio lavoro, delle proprie e altrui fatiche”, coltivando “le dimensioni di soddisfazione, di passione per il lavoro”.
Giovanna Perucci, in "Il tuo corpo è il tuo maestro". Il corpo degli operatori nel lavoro di cura", fa riferimento alla "fatica emotiva di chi si confronta con il dolore dell’altro" ma anche "il peso che comporta l’entrare anche fisicamente, ‘corpo a corpo’, in rapporto con il corpo sofferente del paziente". Il lavoro di cura mette in gioco il corpo dell’operatore "tanto da farne uno degli strumenti professionali": la mano, la pelle, il contatto fisico, "ma anche l’orecchio sensibile che sa ascoltare e l’occhio osservatore che cerca di dissimularsi in uno sguardo pieno di tatto". Ma l’orecchio trasmette anche lamenti sgradevoli, l’occhio deve indugiare sui segni del degrado fisico, l’olfatto è sovrastato dai cattivi odori: e se non riesce a stabilire la giusta distanza, ad evitare un coinvolgimento eccessivo, l’operatore rischia un sovraccarico emotivo da cui possono scaturire "forme di somatizzazione" o "reazioni di difesa … quali paura di agire, indifferenza, atteggiamenti disinteressati, linguaggi particolarmente volgari, comportamenti aggressivi, frustrazioni che - non potendo rivolgersi verso la causa d’origine - si trasferiscono contro noi stessi producendo fenomeni di autosvalutazione".
Per far fronte a queste problematiche, è fondamentale implementare percorsi di sostegno e sviluppo del personale. Il lavoro di gruppo, il lavoro per progetti, con idonei strumenti e luoghi di incontro e confronto (equipe, riunioni, colloqui con figure di riferimento), sono modalità essenziali. A ciò si affiancano sistemi premianti (facili da proporre dove vengono costantemente previste la valutazione e l’attenzione al risultato), economicamente o con altri vantaggi. Con modalità più specifiche e all’interno di problematiche o situazioni particolari (disagio ma anche inserimento lavorativo e tirocinio) si prevedono soluzioni di supporto a coppia, tra operatori dello stesso livello o meno (mentoring, coaching, ecc.).
I percorsi che possono essere seguiti mediante la formazione vanno dal trasferire la cultura della qualità totale (caratterizzata dal miglioramento continuo delle attività e sulla valenza deontologica del proprio impegno) all’arricchire ed allargare le conoscenze e le abilità professionali, al prevenire il burn-out. Per raggiungere tali obiettivi è necessario elaborare piani pluriennali di formazione, assegnandola a formatori ed organizzazioni in grado di attuarla in modo soddisfacente e verificabile. La formazione costituisce, infatti, un punto nodale ed un passaggio essenziale ed indispensabile per permettere agli operatori di acquisire, rivedere, riconfermare, motivazioni ed attitudini personali, necessarie conoscenze e capacità relazionali e tecnico operative. Attraverso le modalità della condivisione e supervisione delle esperienze dei partecipanti, i percorsi formativi puntano a favorire una costruttiva riflessione sul proprio ruolo, in particolare si cerca di lavorare sulla definizione dei confini tra i problemi del servizio e quelli degli operatori, sull’identificazione dei bisogni, sull’analisi delle dinamiche organizzative ed istituzionali, sul confronto con le problematiche che presentano le persone seguite. Si deve saper rispondere efficacemente alle eventuali crisi di disagio, isolamento, ecc., sviluppando l’abilità di riconoscere le emozioni (ansia, timore, irritazione, gioia, commozione…) per giungere all’autonomia emotiva, cioè percepire le emozioni come un arricchimento della situazione e non come un fatto negativo legato alla presenza di altre persone, che generi imbarazzo e disagio per il timore di essere giudicati.
Coordinamento e Leadership nelle RSA
Un aspetto fondamentale nell'organizzazione delle RSA è il coordinamento efficace. Adriano Benzoni e Valter Tarchini, in "Il coordinamento nei Servizi residenziali per gli anziani", sottolineano la peculiarità di questi servizi, "chiamati a coniugare nella quotidianità dimensioni di soggettività con dimensioni di comunità", a farsi carico della "gestione delle problematiche di salute" e contemporaneamente a garantire continuità, "per ognuna delle persone ospiti, a forme di relazione con la propria storia, con il proprio patrimonio di esperienze e di identità". Questa complessità postula per gli autori, come primo obiettivo, "la costruzione dell’oggetto di lavoro del servizio": è essenziale cioè definire "i riferimenti che si devono tenere nella relazione con gli ospiti e con le loro famiglie, i valori e le ipotesi scientifiche che lo orientano, ma anche come questo lavoro si traduce in modalità e qualità dei processi di lavoro". Senza una sufficiente definizione dell’oggetto di lavoro "ogni professione segue i propri codici e i propri riferimenti con il determinarsi di una logica di lavoro più ‘istituzionalizzante’ e ‘meccanicistica’ ancorata al rispetto del proprio mansionario": con una conseguente riduzione degli ospiti a mero oggetto degli interventi ed un aumento delle “microconflittualità tra operatori, con gli ospiti e con le famiglie”.
Alla complessità dei ‘contenuti’ del servizio corrisponde la grande variabilità dei modelli di coordinamento in atto (di struttura, reparto, nucleo; con la presenza o meno di figure di supporto/ referenza), delle figure professionali impiegate, delle funzioni richieste, dei contesti organizzativi. Due sono i compiti che gli autori considerano comuni a tutte le figure di coordinamento: garantire il funzionamento di tutti i servizi di supporto capaci di garantire l’operatività quotidiana (“il contesto generale del lavoro”) e sostenere il lavoro degli operatori. Quest’ultimo compito - il sostegno ed il controllo del lavoro degli operatori - può, a sua volta, esprimersi attraverso diverse modalità, la cui scelta / prevalenza potrà dipendere dai diversi modelli organizzativi: la supervisione diretta del personale e del loro quotidiano operare; la definizione, possibilmente condivisa con gli operatori stessi, di procedure legate al lavoro specifico della singola realtà ed alla tipologia degli ospiti; la “condivisione di ‘criteri’ e ‘riferimenti’ tecnici e culturali che possono sostenere comportamenti più orientati, responsabili e professionali da parte dei collaboratori”, ne stimolino “un maggiore investimento cognitivo ed emotivo” e ne favoriscano “la fiducia e l’autocontrollo” (“controllo e sostegno attraverso le premesse”).
L’Infermiere Coordinatore è una figura di peso nei reparti ospedalieri, nei luoghi di cura privati e pubblici e nelle strutture territoriali. Esso fa da garante e da motivatore, è il leader del gruppo di lavoro che si interfaccia con colleghi Infermieri, Oss, Medici e altre figure tecniche e sanitarie, con i pazienti e con i care-giver.
Secondo l’Ansdipp, il manager socio sanitario è un “pilota” che, con una visione e obiettivi chiari, guida e gestisce le risorse per la realizzazione di un “sogno”. In questa metafora si riassumono gli elementi principali dell’identità professionale necessaria per i ruoli direttivi nei servizi socio assistenziali e sanitari. “Pilota” come conduttore responsabile verso il “sogno” di un’organizzazione socio sanitaria che sia orientata a rispondere pienamente alle esigenze degli utenti, che coinvolga e accresca il proprio capitale umano, che non sprechi le risorse della comunità. Le specifiche competenze richieste per lo sviluppo del ruolo professionale si configurano come “frammenti” dell’arte manageriale. In sintesi, esse possono sintetizzarsi e distinguersi tra le competenze distintive (nel valore e nell’unicità d’ogni organizzazione), manageriali (saper far leva sulle competenze - saper valorizzare e gestire l’archivio di conoscenze - saper condividere la conoscenza - favorire l’apprendimento), cognitive, di leadership e padronanza di sé, relazionali, realizzative. Nelle professioni di management socio sanitario sono irrinunciabili disponibilità e capacità a relazioni significative, al coinvolgimento mirato dell’ascolto e dell’“essere accanto”, ad una professionalità costruita e mantenuta nel tempo nonché al dialogo ed interrelazione con i soggetti del territorio.
Il manager - leader non può fare tutto da solo, le sue capacità e le sue competenze, e più in generale, il suo ruolo, vanno messe a disposizione per costruire la squadra, di cui egli stesso deve far parte. La squadra è costituita da quanti agiscono, con la propria professionalità e formazione a creare il servizio. Dal punto di vista teorico, si intende analizzare la squadra suddividendola in gruppi separati per una semplice comodità espositiva, nella realtà questa suddivisione dovrebbe sfumare a favore della ricomposizione del gruppo organizzativo. Si può affermare però che in un’organizzazione questa circolarità va riportata a più livelli cioè il manager lo può fare con lo staff, i responsabili con la loro area e gli operatori nel loro gruppo di lavoro. L’abilità o la lungimiranza del dirigente di delegare ai propri collaboratori una parte delle attività, introduce una relazione di fiducia, di riconoscimento delle capacità dei membri della squadra e genera il miglioramento; creando un clima di condivisione si accetta che si possa sbagliare, non si condanna l’errore perché fa parte del gioco di squadra.
Oggi nei servizi alla persona la proposta salute deve passare necessariamente attraverso il benessere dell’organizzazione che cura, quindi delle persone che la compongono. Un’esperienza da sperimentare può essere tra le tante l’attivazione in ogni unità operativa degli spazi d’incontro e supporto liberi e disarticolati, quanto accoglienti ed attenti ai bisogni, degli ideali laboratori benessere. Gli operatori (ed i manager che li guidano) sono innanzitutto donne e uomini capaci di guardare il volto dell’Altro e di accettarne il carico di responsabilità, insito nelle storie personali, raccontate ed ascoltate.
La Cultura della Qualità e il Management
Le organizzazioni sono realtà formate dalle persone che le vivono, da ciò deriva che la qualità può essere realizzata solo se gli attori la riconoscono come obiettivo da raggiungere. Nello sviluppo di un’ottica di qualità un ruolo determinante è occupato dal management dell’organizzazione: la direzione e tutti i collaboratori che costituiscono la squadra organizzativa e decisionale. La volontà di innescare una reazione qualitativa e migliorativa deve necessariamente essere patrimonio della dirigenza che, oltre a farla propria, deve innestarla nei diretti collaboratori che a loro volta devono ampliarla al gruppo operativo fino all’ultimo operatore in servizio. Si è detto che è un processo culturale, perciò è lento, in evoluzione perché richiede continui aggiustamenti ed è faticoso. Il manager è colui che ha interiorizzato il metodo, gli obiettivi e l’efficacia e quindi si assume la responsabilità di traghettare il gruppo verso un modo nuovo di concepire l’organizzazione, l’assistenza, i residenti e i loro familiari. Viene meno l’immagine (che richiamava ad uno stile gerarchico o burocratico) del dirigente che imponeva la propria direttiva e a cascata gli altri eseguivano. Il direttore-manager, quindi, è la guida che orienta l’attività al conseguimento degli obiettivi dell’organizzazione, attraverso un efficace ed efficiente impiego delle risorse. Il controllo di gestione non deve essere ridotto ad una mera procedura contabile ma va considerato come un processo direzionale che si estende a tutti gli aspetti dell’attività, che influenza il lavoro della dirigenza e permette di perseguire in modo razionale alle decisioni aziendali, allo stesso modo però il manager - leader deve essere il punto di riferimento positivo del personale. Il passaggio dalla gestione puramente strategica alla funzione di leadership può passare attraverso lo sviluppo delle risorse umane. Lavorare con figure professionali “ricche e complesse” comporta anche la necessità di gestirne le possibili fragilità. Lavorare con l’”umano” è sempre coinvolgente e in un certo senso logorante, occuparsi degli altri obbliga a mettersi in gioco continuamente. Come è noto, il termine burn-out si riferisce a disturbi che colpiscono prevalentemente le professioni di aiuto. È caratterizzato da esaurimento emozionale, mancata realizzazione professionale, assunzione di atteggiamenti cinici e spersonalizzanti, scoraggiamento e frustrazione, tendenza ad ammalarsi. Un altro tra gli aspetti negativi è il controtransfert, un processo inconscio che riguarda l’insorgenza di conflitti e problemi irrisolti da parte del “professionista dell’aiuto”, correlati con le emozioni negative che possono pervenire dal contatto con aspetti o particolari della relazione con la persona curata e che in qualche modo richiamano fatti o problemi appartenenti alla nostra vita. Riconoscere ed aiutare a identificare le emozioni di questo tipo permette di raggiungere una migliore comprensione e considerazione dei processi propri d’ogni persona e famiglia.
tags: #organizzazione #delle #risorse #infermieristiche #di #un

