Modelli di Assistenza per la Demenza nel Mondo: Un Approccio Bio-Psicosociale Integrato
Le demenze rappresentano una delle sfide sanitarie e sociali più pressanti del nostro tempo, interessando milioni di persone a livello globale e ponendo un carico significativo sui sistemi sanitari, sui familiari e sulla società nel suo complesso. Per affrontare questa complessità, sono stati sviluppati e implementati diversi modelli di assistenza che mirano a fornire un supporto olistico e centrato sulla persona. Sia a livello globale, attraverso il Piano Globale di Azione sulla Risposta di Salute Pubblica alla Demenza 2017-2025 dell'OMS, sia a livello nazionale, con il Piano Nazionale Demenze del 2015, sono state definite raccomandazioni e linee di indirizzo ad hoc per lo sviluppo di servizi in grado di erogare cure appropriate per le persone con demenza e i loro familiari, con un supporto che va dalla diagnosi al fine vita. Questo articolo esplora i modelli di cura e gli approcci bio-psicosociali alla demenza che si sono affermati, con un'enfasi particolare su quelli supportati da studi scientifici ed evidenze presenti in letteratura, focalizzandosi su quelli maggiormente diffusi e applicati in Italia.
La Centralità dell'Approccio Bio-Psicosociale
Il paradigma bio-psicosociale riconosce che la demenza non è unicamente il risultato di cambiamenti neurologici (l'aspetto biologico), ma è profondamente influenzata dalle esperienze psicologiche ed emotive dell'individuo e dalle interazioni sociali e ambientali (gli aspetti psicosociali). Questo approccio integrato è fondamentale per comprendere e gestire la demenza in modo efficace.
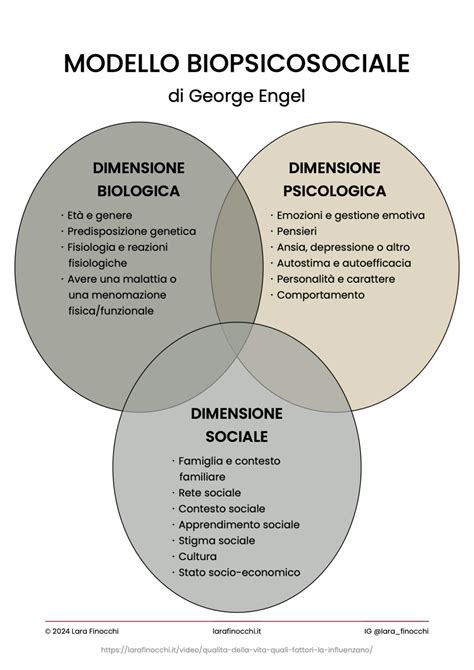
Una rassegna più ampia in questo campo (Finnema et al, A Review of Psychosocial Models in Psychogeriatrics: Implications for Care and Research, 2000) individua otto modelli di intervento psicosociale, le relative evidenze e la loro applicazione nella pratica. Un elemento comune a tutti questi modelli è il focus sull'esperienza soggettiva delle persone con demenza e sul modo in cui esse gestiscono le conseguenze della loro malattia. La presenza di evidenze in letteratura è un criterio primario per orientarsi tra i diversi modelli. A tale proposito, è importante notare che riferimenti teorici solidi sono rilevabili in due dei modelli analizzati e conosciuti in Italia: il modello Person Centred Care di T. Kitwood e l'approccio Validation di N. Feil.
Person Centred Care (PCC) di T. Kitwood: La Persona al Centro
Il concetto di "Person Centred Care" (PCC) affonda le sue radici nel lavoro di Carl Rogers e nella sua terapia centrata sul cliente. Alla fine degli anni '80, Tom Kitwood applicò per primo questo concetto alla cura della demenza. Kitwood sosteneva che i comportamenti spesso etichettati come BPSD (Behavioral and Psychological Symptoms of Dementia) non sono solo il risultato di cambiamenti cerebrali, ma una conseguenza di una complessa interazione tra la neuropatologia e l'ambiente psicosociale della persona. Nel modello dialettico di Kitwood, la demenza è caratterizzata da una costante interazione tra disabilità neurologiche e processi sociopsicologici. Molte delle difficoltà vissute dalle persone con demenza non sono quindi solo una conseguenza della malattia stessa, ma il risultato di minacce alla loro personalità, causate da interazioni negative con gli altri, ciò che l'autore definisce "psicologia sociale maligna".
Secondo molti autori, il modello dialettico di Kitwood propone l'integrazione più riuscita, al momento attuale, dei diversi contributi alla comprensione e al trattamento della demenza. Esso integra il paradigma biomedico con il modello psicosociale e mira a unire pratiche basate sull'evidenza con un'autentica personalizzazione dell'assistenza e del supporto fornito, affinché le persone possano mantenere il controllo sulla loro vita quotidiana e sulle decisioni.
Negli ultimi anni, l'approccio PCC è diventato uno dei pilastri della qualità nei servizi di assistenza agli anziani (Edvardsson, Fetherstonhaugh, & Gibson, 2010; Nolan et al., 2004) e un punto di riferimento per guidare la trasformazione della cultura della cura nelle strutture di assistenza agli anziani (Brownie & Nancarrow, 2013; Koren, 2010; Misiorski & Kahn, 2005). Nonostante non esista una definizione unificata, la maggior parte degli autori evidenzia la sua complessità e multidimensionalità. Brooker (2004), che ha lavorato a stretto contatto con Tom Kitwood, ha delineato una delle descrizioni più dettagliate. Le componenti più spesso citate includono:
- Cura personalizzata: Riconoscimento che ogni persona è un individuo unico e che tale unicità deve essere valorizzata.
- Consapevolezza della storia di vita: Considerazione della storia personale e dello stile di vita delle persone che vengono curate.
- Promozione dell'autonomia: Sostegno all'autonomia personale.
- Senso e significato: Organizzazione della vita quotidiana in modo che abbia senso e significato per il soggetto.
- Ambienti di cura: Dimensioni legate agli ambienti fisici e organizzativi, come la programmazione individualizzata della cura e la progettazione dello spazio fisico.
Person-centred care made simple
Validation di Naomi Feil: Convalidare l'Esperienza Emotiva
Naomi Feil (1967, 1984, 1989) ha basato il suo approccio Validation su elementi del modello degli 8 stadi di sviluppo di Erikson, aggiungendo una nona fase, la "risoluzione", per dare un'attenzione più specifica alle persone anziane disorientate. Il metodo Validation è uno dei trattamenti psicosociali più noti per gli anziani affetti da demenza, godendo di un ampio utilizzo e diffusione in tutto il mondo (Stati Uniti, Canada, Europa e Australia).
Gli studi più recenti dimostrano come il metodo migliori la comunicazione e la relazione tra gli operatori sanitari e le persone con demenza (Morris et al., 2018; Söderlund et al., 2012, 2013, 2016), portando a effetti positivi come una diminuzione dell'agitazione e un senso generale di pace. Un filone interessante di studi è legato all'approccio centrato sulle emozioni, sviluppato nei Paesi Bassi, che consiste nell'applicare il metodo Validation in combinazione con altri approcci psicosociali, come la stimolazione sensoriale e la reminiscenza (Finnema, 2000), integrati nell'assistenza nelle 24 ore sulla base di un protocollo (Van der Kooij).
L'approccio Validation valorizza l'esperienza soggettiva della persona con demenza, i suoi sentimenti ed emozioni, ponendosi come obiettivo la costruzione di interazioni più positive, lo sviluppo dell'empatia, la costruzione di fiducia e la creazione di un senso di sicurezza.
Gentlecare di Moyra Jones: Un Approccio Protesico alla Cura
Il modello Gentlecare è stato sviluppato alla fine degli anni Novanta dall'esperienza personale e professionale di Moyra Jones, una terapista occupazionale canadese. Il modello ha avuto numerose esperienze di implementazione negli Stati Uniti, in Canada e in Italia. Il contributo della Società Scientifica Italiana di Terapia Occupazionale (SITO) è stato quello di dimostrare come nel metodo Gentlecare si ritrovino teorie e fondamenti della terapia occupazionale, attraverso l'integrazione di tre modelli concettuali: il MOHO (Model of Human Occupation), il PEO (Person-Environment-Occupation) e il CMOP-E (Canadian Model of Occupational Performance and Engagement).
Pur essendo nato nel contesto culturale canadese e non essendo completamente assimilabile a quello anglosassone in cui ha avuto origine il modello Person Centred Care, il metodo Gentlecare presenta molte aree di sovrapposizione con esso. Dalle revisioni emerge un'altra importante distinzione tra i modelli psicosociali: la misura in cui offrono punti di partenza concreti per fornire cura e assistenza alla persona con demenza.
Il modello Gentlecare, definito anche approccio protesico, nasce dall'esperienza di vita di Moyra Jones, il cui padre si ammalò di Alzheimer. Affrontando la perdita del padre nella malattia, lo svanire dei ricordi e la difficoltà di mantenere le relazioni, Jones comprese l'importanza di un approccio che supportasse sia la persona con demenza sia i suoi caregiver. L'esperienza personale, culminata in un episodio di "accanimento terapeutico" con il padre, la portò a interrogarsi sulla necessità di imporre trattamenti che causavano più danni che benefici.

La conoscenza del decorso della malattia è indispensabile, ma considerare solo l'aspetto clinico è riduttivo. L'anziano con demenza perde progressivamente le proprie capacità cognitive. La non conoscenza delle cause che generano il comportamento della persona demente può portare a comportamenti violenti e aggressivi reciproci, generando una spirale di incomprensione. La rabbia del caregiver può nascere dalla convinzione che vi sia una volontà da parte della persona malata. L'incapacità di approcciarsi alla persona con deterioramento cognitivo, soprattutto nelle attività sanitarie e di igiene, può indurre all'uso di mezzi aggressivi come la contenzione fisica, ambientale, farmacologica e psicologica.
Nel modello Gentlecare, le persone significative con cui interagire (familiari, amici, operatori) possono essere portatori di aiuto o rappresentare forze negative. I programmi di attività quotidiane, lo spazio fisico (che deve essere semplice, domestico e terapeutico) e le prospettive individuali danno luogo a differenti interpretazioni e, di conseguenza, a differenti tipi di interventi. Le informazioni ottenute attraverso una valutazione specifica vengono organizzate in quattro stadi:
- Ottenere informazioni sulle capacità di imitazione della persona.
- Raccogliere informazioni sul filtro ambientale attraverso il quale la persona conosce il mondo.
- Valutare il rendimento della persona affetta da demenza.
- Radunare le informazioni per creare una protesi di cura.
L'approccio Gentlecare è un sistema protesico di assistenza, nato inizialmente per i malati di Alzheimer, ma oggi considerato universalmente valido per qualsiasi tipo di deterioramento cognitivo dell'adulto/anziano.
Altri Approcci Significativi: L'Approccio Capacitante e Sente-Mente
Oltre al Person Centred Care, Validation e Gentlecare, altri approcci offrono strumenti preziosi per la cura della demenza.
L'approccio Capacitante, promosso da P. Vigorelli, e il modello Sente-Mente di L. Espanoli, pur non configurandosi come modelli globali di cura nel senso più ampio, forniscono strumenti fondamentali allo staff di cura e ai familiari di persone con demenza molto grave per comunicare ed entrare in relazione con loro, entrare nel loro mondo e percepire ciò che provano. Questi approcci valorizzano l'esperienza soggettiva della persona con demenza, i suoi sentimenti ed emozioni, mirando alla costruzione di interazioni più positive, allo sviluppo dell'empatia, alla creazione di fiducia e all'instaurazione di un senso di sicurezza.
Implementazione Globale e Nazionale: Piani d'Azione e Iniziative
Le raccomandazioni e le linee di indirizzo per lo sviluppo di servizi adeguati alla demenza sono state definite a livello globale dall'OMS e a livello nazionale in Italia. Il Piano Globale di Azione sulla Risposta di Salute Pubblica alla Demenza (2017-2025) e il Piano Nazionale Demenze (2015) sottolineano l'importanza di un supporto integrato che copra l'intero percorso della malattia.

Le Nazioni Unite, attraverso la "Convenzione per i diritti delle persone con disabilità (CRPD)", hanno ribadito la crucialità del riconoscimento e del rispetto dei diritti delle persone con disabilità intellettiva e/o mentale. L'Organizzazione Mondiale della Sanità (OMS), con la "Ministerial Conference on Global Action Against Dementia" e il "Global Dementia Observatory", promuove la descrizione e il monitoraggio globale della demenza e delle risposte di sanità pubblica.
In Europa, le Joint Actions (JAs) nell'ambito del programma EU4Health (2021-2027) hanno identificato tra le aree prioritarie la prevenzione e la diagnosi precoce delle malattie neurologiche, affrontando lo stigma e implementando modelli di assistenza integrata incentrati sulla persona. L'iniziativa "EU4H-2023J-A-05: Healthier Together EU NCD initiative - Dementia and other neurological disease" mira a promuovere la prevenzione sinergica di demenza e ictus.
Dementia Friendly Communities (DFC): Creare Ambienti Inclusivi
Un concetto sempre più diffuso a livello globale è quello delle "Dementia Friendly Communities" (DFC). Nato in Giappone con l'obiettivo di ridurre lo stigma e sensibilizzare le comunità a un atteggiamento inclusivo, questo modello ispira iniziative in tutto il mondo. Le DFC mirano a creare un ambiente in cui le persone con demenza possano continuare a vivere nelle proprie comunità, ritardando o evitando l'istituzionalizzazione. Questo si traduce in iniziative concrete come la formazione di volontari e professionisti per riconoscere i segnali della demenza, offrire supporto e facilitare l'accesso ai servizi.
In Italia, progetti come "Dementia Friendly Bruges" e iniziative che coinvolgono imprese, organizzazioni di volontariato, comunità e governo locale cercano di rendere le città più accoglienti per le persone con demenza. L'esempio del Giappone, con il suo percorso formativo "Ninchisho Supporters training", ha ispirato programmi come "Dementia Friends" nel Regno Unito.
Il Ruolo Cruciale dei Caregiver e il Supporto Necessario
Il rapporto OECD "Care Needed" evidenzia come il primo caregiver sia sempre la famiglia, con una predominanza di donne. Le politiche volte a ridurre gli effetti negativi del caregiving informale sono cresciute, con molti paesi che sviluppano interventi per migliorare la qualità di vita dei caregiver attraverso supporto, formazione e sollievo. Iniziative come congedi lavorativi flessibili o specifici e servizi diurni e temporanei offrono un respiro fondamentale ai caregiver, permettendo loro di gestire meglio il proprio benessere e quello della persona assistita.
Formazione del Personale e Innovazione nei Servizi
La formazione specifica del personale addetto all'assistenza delle persone con demenza è riconosciuta come uno degli strumenti più importanti per garantire efficacia e qualità dei servizi. Molti paesi investono risorse per migliorare le competenze degli operatori, con programmi di formazione obbligatoria o raccomandata, in linea con framework specifici.
Emergono inoltre nuovi modelli di servizi istituzionali, specializzati nel far fronte ai bisogni delle persone con demenza nelle fasi più severe della malattia. Questi setting assistenziali residenziali, simili a piccole comunità, offrono un'alternativa alle case di riposo tradizionali, promuovendo interazioni sociali e indipendenza, con un impatto positivo sulla qualità della vita.
Conclusioni Parziali: Verso un Futuro di Cura Integrata
L'evoluzione dei modelli di assistenza per la demenza riflette una crescente comprensione della complessità della malattia e della necessità di un approccio che vada oltre la mera gestione clinica. Il Person Centred Care, il Validation, il Gentlecare e altri approcci psicosociali, integrati in piani d'azione nazionali e internazionali, offrono strumenti preziosi per migliorare la qualità della vita delle persone con demenza e dei loro familiari. La creazione di comunità inclusive e il supporto ai caregiver sono pilastri fondamentali per costruire un futuro in cui la demenza sia affrontata con dignità, rispetto e una cura veramente centrata sulla persona.
tags: #modello #assistenza #demenza #paesi #nel #mondo

