Parkinson e Demenza: Un Legame Complesso Attraverso le Funzioni Esecutive
La malattia di Parkinson, nota principalmente per i suoi impatti sul sistema motorio, nasconde un legame complesso e spesso sottovalutato con il decadimento cognitivo. Sebbene non tutti i pazienti ne siano colpiti, una significativa percentuale sviluppa, nelle fasi più avanzate della patologia, deficit cognitivi che vanno da lievi alterazioni, identificabili solo tramite specifici test, a compromissioni più evidenti e pervasive. La letteratura scientifica stima che tra il 20% e il 40% dei pazienti parkinsoniani manifesti questi sintomi non motori, tra cui spiccano in modo particolare i deficit delle funzioni esecutive.
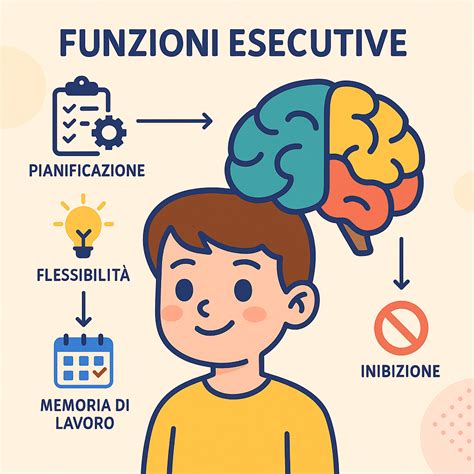
Le Funzioni Esecutive: Il Cuore del Controllo Cognitivo
Le funzioni esecutive rappresentano un insieme di processi cognitivi di ordine superiore che ci permettono di pianificare, organizzare, regolare e controllare i nostri pensieri e comportamenti per raggiungere obiettivi specifici. Non sono un'entità singola, ma un sistema complesso che include diverse abilità fondamentali per la vita quotidiana. Tra le funzioni esecutive maggiormente colpite nel contesto del Parkinson e delle demenze associate, troviamo:
- Memoria di lavoro: La capacità di mantenere e manipolare informazioni per brevi periodi, essenziale per seguire istruzioni complesse, svolgere calcoli mentali o mantenere il filo di una conversazione. Nei pazienti con deficit esecutivi, si osserva una maggiore difficoltà nel trattenere e richiamare informazioni attive, rendendo arduo il completamento di compiti che richiedono più passaggi.
- Attenzione e Concentrazione: La capacità di focalizzare la propria attenzione su uno stimolo specifico, ignorando le distrazioni. La compromissione in quest'area si traduce in una maggiore facilità a distrarsi, difficoltà nel mantenere la concentrazione su un compito prolungato e una minore capacità di gestire più stimoli contemporaneamente.
- Pianificazione e Organizzazione: L'abilità di stabilire sequenze di azioni, definire priorità e organizzare il proprio tempo e le proprie risorse per raggiungere un obiettivo. Pazienti con deficit in queste aree possono mostrare difficoltà nell'organizzare le attività quotidiane, nel preparare un pasto complesso, nel gestire le finanze o nel pianificare un viaggio.
- Inibizione Comportamentale: La capacità di sopprimere risposte impulsive o inappropriate in determinate situazioni. La compromissione in questo ambito può portare a comportamenti più impulsivi, difficoltà nel resistere a tentazioni o nel rispettare le norme sociali.
- Flessibilità Cognitiva: L'abilità di adattare il proprio pensiero e comportamento a nuove situazioni o cambiamenti nelle regole. La rigidità cognitiva può manifestarsi come difficoltà nell'abbandonare strategie inefficaci o nell'adattarsi a nuove routine.
Questi deficit, sebbene a volte lievi e identificabili solo attraverso test neuropsicologici specifici, possono avere un impatto significativo sulla qualità della vita del paziente, compromettendo l'autonomia nelle attività quotidiane, la capacità lavorativa e le interazioni sociali.
Il Progetto di Ricerca: Svelare i Meccanismi del Decadimento Cognitivo nel Parkinson
Per approfondire la comprensione dei meccanismi che sottendono il decadimento cognitivo nelle fasi avanzate della malattia di Parkinson, è stato avviato il progetto di ricerca “Biomarcatori autonomici, genetici e di neuroimmagini nella demenza associata alla Malattia di Parkinson: valutazione longitudinale di una coorte di pazienti parkinsoniani”. Questo ambizioso studio, sostenuto da Cariplo e Fondazione Humanitas per la Ricerca e guidato dal Professor Alberto Albanese, Senior Consultant di Neurologia presso l’IRCCS Istituto Clinico Humanitas, mira a raccogliere dati preziosi per ampliare le nostre conoscenze.
Il progetto coinvolge un gruppo selezionato di pazienti affetti da Parkinson, con un'età all'esordio della malattia compresa tra i 40 e i 70 anni e una durata della patologia tra i 3 e i 5 anni al momento dell'arruolamento. L'obiettivo è chiaro: comprendere meglio i meccanismi legati ai sintomi non motori, con la speranza di sviluppare strategie preventive o terapeutiche più efficaci rispetto a quelle attualmente disponibili.
L'indagine, della durata complessiva di quattro anni (con conclusione prevista a settembre 2025), prevede l'analisi di una vasta gamma di parametri clinici e biologici. I ricercatori esamineranno attentamente le relazioni tra questi parametri per individuare eventuali correlazioni.
Nella fase iniziale dello studio, ai pazienti arruolati sono stati sottoposti diversi accertamenti:
- Un esame neurologico completo.
- Una batteria di test neuropsicologici per valutare le diverse funzioni cognitive.
- Test autonomici per indagare il funzionamento del sistema nervoso autonomo.
- Una scintigrafia cardiaca.
- Un prelievo ematico per analisi genetiche correlate alla malattia di Parkinson.
- Un esame PET cerebrale per ottenere immagini dettagliate dell'attività metabolica cerebrale.
Inoltre, ai pazienti è stato richiesto di effettuare visite neurologiche e valutazioni neuropsicologiche annuali. Al termine dei quattro anni di monitoraggio, i risultati dello studio verranno analizzati e le informazioni rilevanti comunicate ai partecipanti.
L'Ipotesi di una Relazione tra Disautonomia e Sintomi Non Motori
Una delle ipotesi centrali del progetto di ricerca riguarda la potenziale correlazione tra le alterazioni del sistema nervoso autonomo (disautonomia) e lo sviluppo di sintomi di decadimento cognitivo nei pazienti parkinsoniani. Il sistema nervoso autonomo, noto anche come sistema nervoso vegetativo, è responsabile del controllo involontario di funzioni vitali come la pressione arteriosa, la frequenza cardiaca, la digestione e la sudorazione.
Il Professor Albanese sottolinea l'interesse a verificare se i pazienti con Malattia di Parkinson che presentano disautonomia neurovegetativa sviluppino, in uno stadio più avanzato della malattia, sintomi di decadimento cognitivo. La batteria di esami iniziali permette ai ricercatori di identificare i pazienti con alterazioni significative del sistema nervoso autonomo e di monitorare nel tempo l'eventuale insorgenza o progressione dei sintomi cognitivi.
La Demenza con Corpi di Lewy: Un Disturbo Correlato
È fondamentale distinguere tra il decadimento cognitivo che può manifestarsi nelle fasi avanzate della malattia di Parkinson e la Demenza con Corpi di Lewy (DCL). Quest'ultima rappresenta la seconda forma più frequente di demenza degenerativa, dopo la malattia di Alzheimer, costituendo tra il 10% e il 20% dei casi di demenza in persone con più di 65 anni. La DCL prende il nome dal neurologo Friedrich H. Lewy, che identificò la presenza di depositi proteici anomali, i "corpi di Lewy", nel cervello, i quali danneggiano le cellule nervose.
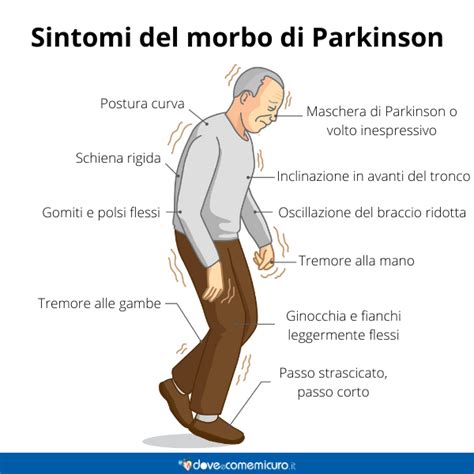
La DCL è caratterizzata da un disordine del movimento simile a quello osservato nel Parkinson, con rigidità, rallentamento motorio, tremore e alterazioni dell'equilibrio. Tuttavia, il declino cognitivo nella DCL è spesso più precoce e marcato rispetto al Parkinson senza demenza, con una compromissione significativa delle funzioni esecutive, delle capacità visuo-spaziali e della memoria.
Un aspetto distintivo della DCL sono le frequenti allucinazioni visive, spesso vivide e paurose, e le fluttuazioni dello stato di coscienza, con alternanza di periodi di lucidità e confusione. Inoltre, la disfunzione del sistema nervoso autonomo è molto comune nella DCL, manifestandosi con disturbi urinari, ipotensione ortostatica (calo della pressione quando ci si alza) e disturbi del sonno, tra cui il Disturbo del Comportamento in Sonno REM (RBD), dove i pazienti agiscono i loro sogni.
La sovrapposizione nella presenza di corpi di Lewy nel cervello sia nella DCL che nella Demenza del Morbo di Parkinson (DPD), una condizione che si sviluppa in una percentuale di pazienti con Parkinson avanzato, porta alcuni esperti a considerare queste patologie come parte di un continuum di "sinucleinopatie", disturbi legati all'accumulo anomalo della proteina alfa-sinucleina.

La Demenza del Morbo di Parkinson (DPD)
La Demenza del Morbo di Parkinson (DPD) è una condizione che si sviluppa in una percentuale significativa (dal 25% al 30%, fino all'83% nei casi con malattia di Parkinson di lunga durata) dei pazienti affetti dalla malattia di Parkinson. A differenza della DCL, nella DPD il deterioramento cognitivo inizia tipicamente 10-15 anni dopo la comparsa dei sintomi motori.
I sintomi cognitivi nella DPD possono interessare diversi domini, inclusi attenzione, memoria, funzioni visuo-spaziali, costruttive ed esecutive. La disfunzione esecutiva tende a manifestarsi più precocemente e ad essere più comune nella DPD rispetto alla malattia di Alzheimer. I sintomi psichiatrici, come allucinazioni e deliri, sono generalmente meno frequenti e meno gravi rispetto alla DCL.
Dal punto di vista motorio, i pazienti con DPD presentano spesso instabilità posturale, anomalie dell'andatura e cadute più frequenti rispetto ai pazienti con Parkinson senza demenza. La risposta ai farmaci antiparkinsoniani, come la levodopa, può essere limitata e l'assunzione di questi farmaci può talvolta peggiorare le allucinazioni.
Diagnosi e Valutazione delle Funzioni Cognitive
La diagnosi di demenza, inclusa la DPD e la DCL, si basa principalmente su criteri clinici, ma la sensibilità e la specificità di questi criteri possono variare. Una diagnosi generale di demenza richiede la presenza di sintomi cognitivi o comportamentali che interferiscono significativamente con la vita quotidiana, rappresentando un declino rispetto ai livelli precedenti di funzionamento e non spiegabili da un delirium o da un disturbo psichiatrico.
La valutazione della funzione cognitiva richiede un'accurata raccolta dell'anamnesi dal paziente e da persone a lui vicine, un esame dello stato mentale e, se necessario, test neuropsicologici formali. Per la diagnosi di DCL, sono considerate probabili la presenza di almeno due tra le seguenti caratteristiche: fluttuazioni della cognizione, allucinazioni visive, disturbo del comportamento durante il sonno REM e parkinsonismo. Prove di supporto includono cadute frequenti, sincopi, disfunzione autonomica, sonnolenza diurna e sensibilità agli antipsicotici.
La sovrapposizione dei sintomi tra DCL e DPD può complicare la diagnosi. Generalmente, se i deficit motori precedono e sono più gravi del deterioramento cognitivo, si tende a diagnosticare DPD. Al contrario, se predominano precoci alterazioni cognitive (soprattutto disfunzione esecutiva) e disturbi comportamentali, si sospetta una DCL.
Studi di neuroimaging, come la PET e la SPECT cerebrale, possono fornire informazioni utili, ad esempio rilevando la disfunzione dei neuroni dopaminergici o la denervazione simpatica cardiaca. La polisonnografia può confermare il disturbo del comportamento durante il sonno REM. Tuttavia, la conferma definitiva della diagnosi di DCL richiede l'analisi autoptica del tessuto cerebrale.
Video lezione - Le funzioni di DCL di SQL
Trattamento e Gestione dei Sintomi Cognitivi
Il trattamento per la DPD e la DCL è principalmente di supporto e mira a migliorare la qualità della vita del paziente. Per quanto riguarda i deficit cognitivi, gli inibitori delle colinesterasi, come la rivastigmina, sono i farmaci raccomandati, simili a quelli utilizzati per la malattia di Alzheimer. Essi possono migliorare le funzioni cognitive e la vigilanza.
Per i problemi comportamentali, come allucinazioni o agitazione, si possono considerare basse dosi di antipsicotici atipici, come la quetiapina o la clozapina, prestando attenzione alla loro tollerabilità e al potenziale peggioramento dei sintomi motori. È cruciale evitare gli antipsicotici tradizionali nella DCL, data la loro elevata sensibilità e il rischio di peggioramento acuto dei sintomi extrapiramidali. Il pimavanserin è un'opzione per trattare la psicosi nei pazienti con DPD.
I sintomi motori nella DPD vengono trattati come nel Parkinson, ma con una risposta spesso limitata. La gestione dell'ipotensione ortostatica, frequente in entrambe le condizioni, può includere norme comportamentali e, se necessario, terapie farmacologiche specifiche. I disturbi del sonno, in particolare il RBD, possono essere trattati con clonazepam o melatonina.
Oltre ai trattamenti farmacologici, sono fondamentali gli interventi non farmacologici. Creare un ambiente confortevole e stimolante, stabilire routine quotidiane e spiegare ogni nuova abitudine può ridurre il disorientamento. La fisioterapia, la logopedia, la terapia occupazionale e la stimolazione cognitiva sono componenti essenziali di un approccio multidisciplinare.
La riabilitazione cognitiva, in particolare, sta emergendo come una strategia promettente. Studi suggeriscono che può indurre cambiamenti strutturali nel cervello, aumentando la neuroplasticità, specialmente nel circuito frontostriatale compromesso nel Parkinson. La combinazione della riabilitazione cognitiva con altre terapie non farmacologiche, come la riabilitazione motoria e la stimolazione transcranica a corrente continua, potrebbe ulteriormente ottimizzare i benefici.
Il ruolo del caregiver è di fondamentale importanza. Il supporto psicologico, l'inserimento in gruppi di supporto o attività di counseling possono aiutare i familiari a gestire le sfide quotidiane legate alla cura di una persona con demenza associata al Parkinson.
Prospettive Future e Ricerca in Corso
Il progetto “Biomarcatori autonomici, genetici e di neuroimmagini nella demenza associata alla Malattia di Parkinson” rappresenta un passo avanti significativo nella comprensione di questa complessa interazione tra Parkinson e decadimento cognitivo. La raccolta di una casistica ricca e omogenea di pazienti, seguita con metodologie standardizzate, costituisce un patrimonio prezioso per la ricerca futura.
Indipendentemente dai risultati specifici che emergeranno dall'analisi dei dati, la mole di informazioni raccolte promette di essere estremamente preziosa. L'identificazione di biomarcatori predittivi per il decadimento cognitivo e la migliore comprensione dei meccanismi patogenetici apriranno la strada allo sviluppo di nuovi protocolli terapeutici e a strategie di prevenzione più mirate. La ricerca continua a esplorare le sfumature di queste patologie, con l'obiettivo di offrire una migliore qualità di vita ai pazienti e alle loro famiglie.
tags: #malattia #di #parkinson #con #demenza #funzioini

