La Cartella Infermieristica: Tra Struttura Rigorosa e Flessibilità del Diario Libero
La cartella infermieristica rappresenta un pilastro fondamentale nell'organizzazione e nella documentazione dell'assistenza sanitaria in Italia. Ai sensi della legge italiana vigente, essa si configura come un documento, redatto sia su supporto cartaceo che informatico, destinato a raccogliere in modo sistematico tutte le informazioni e le attività assistenziali relative a un determinato paziente o utente. La sua funzione è quella di certificare e organizzare con logica ed efficacia tutte le informazioni e le attività assistenziali della persona, raccolte e/o eseguite dall’infermiere. Questo strumento è essenziale per la redazione dell’anamnesi, per la definizione degli obiettivi assistenziali, per l’annotazione degli interventi effettuati e, non da ultimo, per la valutazione dei risultati raggiunti. Il nucleo centrale di questo processo è rappresentato dal piano di assistenza personalizzato.
Formalmente riconosciuta dall’art. 69 del D.P.R. 384/90, la cartella infermieristica acquisisce una valenza giuridica di atto pubblico. Sebbene l’infermiere sia definito come un incaricato di pubblico servizio, nel momento in cui compila una documentazione con potenziale probatorio, esso viene equiparato a un pubblico ufficiale. La responsabilità ultima della corretta compilazione e conservazione di questo documento ricade sul direttore della struttura o dell’unità operativa.
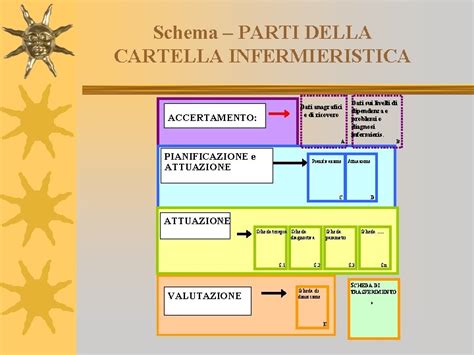
La Struttura della Cartella Infermieristica: Un Approccio Organizzato
Un approccio razionale alla progettazione di una cartella infermieristica, indipendentemente dal suo supporto (informatica, cartacea o misto), suggerisce una suddivisione strutturale in due macro-aree principali. La prima macro-area comprende informazioni essenziali per l'identificazione del paziente e per una rapida comprensione del suo stato di salute. In questa sezione, è fondamentale trascrivere le diagnosi mediche conosciute e verificate, reperite dalla cartella clinica o comunicate direttamente dal medico. Altrettanto cruciali sono le indicazioni relative a eventuali condizioni invalidanti, intolleranze o allergie note. Sebbene per correttezza metodologica queste informazioni dovrebbero idealmente essere registrate nel "Modulo Anamnesi infermieristica", la loro importanza critica impone di renderle immediatamente visibili, spesso nella "prima pagina" o in una sezione dedicata e ben evidenziata. Questo accorgimento mira a prevenire errori da parte del personale sanitario, garantendo che condizioni come il diabete o allergie specifiche (ad esempio, al kiwi) siano sempre prontamente riconosciute. In questa prima area è anche possibile indicare un familiare di riferimento da contattare in caso di necessità, o, in contesti di assistenza domiciliare, un caregiver che collaborerà con l'infermiere nel processo assistenziale.
La seconda macro-area è invece composta da un numero variabile di Schede, ognuna delle quali focalizzata su specifici aspetti dell'assistenza. Alcune di queste schede sono comuni a molte realtà sanitarie, come la scheda di registrazione dei parametri vitali, che nella versione cartacea può fungere anche da "contenitore" principale, spesso posizionata sulla copertina della cartella.
Il Modulo Anamnesi Infermieristica: Oltre la Mera Raccolta Dati
Il "Modulo Anamnesi infermieristica" è il luogo deputato alla raccolta dei dati ritenuti utili all’identificazione dei bisogni e delle abilità residue del paziente. La sua pratica, tuttavia, può rivelarsi complessa in ambienti di lavoro frenetici e rappresenta una delle parti più sfidanti nella progettazione di una cartella efficace. Per evitare che l'accertamento si riduca a una mera formalità priva di utilità pratica, è imperativo stabilire con estrema chiarezza quali dati siano realmente rilevanti. Sebbene i modelli concettuali possano offrire un valido supporto, esiste il rischio che distolgano l'attenzione del compilatore su problematiche di scarso rilievo, allontanandolo dal problema reale.
La stesura di questo modulo può richiedere più pagine cartacee. Si tratta di un'anamnesi che differisce da quella medica, ma che, al pari di quest'ultima, potrebbe essere registrata in forma "destrutturata", ovvero scrivendo le proprie osservazioni su un foglio bianco, magari supportati da una tavola di riferimento che guidi la scelta dei dati da rilevare. D'altro canto, una raccolta dati basata su voci a scelta multipla da selezionare offre un vantaggio significativo in termini di semplificazione per il personale di reparto, i cui ritmi di lavoro e gli ambienti spesso non consentono ampi spazi di riflessione. Questa modalità permette inoltre l'immissione dei dati in un database relazionale di tipo SQL, facilitando successive rielaborazioni statistiche. Esistono decine di scale di valutazione che potrebbero arricchire il "Modulo Anamnesi infermieristica", ma la scelta dovrebbe ricadere solo su quelle in grado di fornire parametri indicativi per incidere efficacemente sul processo assistenziale.

Il Piano Assistenziale Personalizzato: Guida all'Intervento
Il Piano Assistenziale Personalizzato (PAP) è il documento che contiene la formulazione scritta dell'intero processo di nursing. Esso definisce gli scopi e gli obiettivi delle prestazioni erogate all’utente, basandosi sui bisogni rilevati e sulle diagnosi infermieristiche da questi derivate. Il PAP valuta le capacità residue dell’individuo e stabilisce le attività necessarie al raggiungimento degli obiettivi preposti, i quali sono espressi in termini di risultati attesi. La sua redazione deve essere chiara, flessibile e ben definita. Deve tenere conto delle risorse umane e materiali disponibili e prevedere criteri chiari per la valutazione dell’efficacia dell’intervento, attraverso l'utilizzo di indicatori di risultato.
Il PAP applica il metodo scientifico per la risoluzione dei problemi (problem solving) e utilizza come base dati di partenza l'anamnesi infermieristica. Esso sostituisce concretamente la classica "consegna" infermieristica, pratica in cui l'infermiere, a fine turno, sintetizzava su un'agenda le condizioni degli utenti, gli interventi effettuati e qualsiasi altro evento degno di nota.
Il Diario Infermieristico: Dalla Rigida Struttura alla Libertà Espressiva
Il concetto di "diario infermieristico" può assumere diverse sfaccettature, spaziando da una struttura rigidamente definita a una maggiore libertà espressiva, a seconda delle esigenze e del contesto operativo.
Diario Infermieristico Strutturato: In una versione più strutturata, un diario infermieristico cartaceo può essere composto da pagine numerate sequenzialmente, riportando sempre i dati identificativi del paziente (cognome, nome, numero di identificazione o data di nascita). L'impaginazione può prevedere righe semplici, ma è fondamentale che ogni annotazione includa data, ora, le osservazioni effettuate e la sigla dell'infermiere compilatore. In questo contesto, verranno indicate le variazioni più significative delle condizioni dell'utente, i dati oggettivi e soggettivi, e tutte le eventuali problematiche assistenziali che possono influenzare il piano di assistenza. Non è necessario riportare in diario operazioni e attività di routine, come somministrazioni di terapie orarie, prelievi ematici o esami radiografici, a meno che non vi siano deviazioni significative dal protocollo.
Diario Infermieristico Libero (o Registrazione Libera): In alternativa, o in aggiunta, si può prevedere uno spazio per la registrazione libera. Questo approccio, pur mantenendo la necessità di indicare data, ora e sigla, offre una maggiore flessibilità per annotare osservazioni, eventi imprevisti, comunicazioni con il paziente o i familiari, o qualsiasi altra informazione ritenuta rilevante che non rientra in categorie predefinite. Questo tipo di annotazione è particolarmente utile per cogliere sfumature e dettagli che potrebbero sfuggire in un modello rigidamente strutturato.
Indipendentemente dalla struttura, è essenziale che ogni tipo di scheda riporti in alto il proprio nome in modo chiaro, evitando prefissi come "di", "del", "dei", "delle" (ad esempio, "Scheda registrazione bilancio idrico"). Ogni scheda avrà una struttura specifica, adatta ai contenuti da registrare. La "Scheda registrazione prescrizioni mediche", ad esempio, può assomigliare a un diario, con righe per indicare: data, ora, prescrizione medica, sigla del medico prescrittente e spazio per segnalare l'avvenuta esecuzione.
Il Passaggio di Consegne in Corsia: Utilizzo del Metodo SBAR (Puntata 1 di 3)
Principi di Compilazione e Correttezza Formale
La compilazione della cartella infermieristica richiede il rispetto di rigorosi principi per garantirne l'efficacia e la validità medico-legale.
- Precisione e Chiarezza: I contenuti devono essere chiari, inequivocabili e comprensibili anche da personale diverso dal redattore. La terminologia specialistica deve essere precisa e non lasciare adito a dubbi, comprese le sigle utilizzate.
- Correzione degli Errori: Mai utilizzare matita o correttore liquido per modificare gli scritti. Non correggere farmaci e dosaggi "ripassando" con la penna, ed evitare correzioni troppo coprenti con pennarelli. Gli errori sono umani, ma mascherarli è inaccettabile. È sufficiente tracciare una o due linee sopra la parte da eliminare, in modo che l'errore rimanga leggibile. Questo vale anche per la terapia in corso.
- Riporto Fedele delle Dichiarazioni: Sensazioni e sintomi riferiti dal paziente non vanno interpretati, ma trascritti tra virgolette, per indicare che si tratta di parole dirette dell'utente.
- Uso di Abbreviazioni e Simboli: Abbreviazioni e simboli possono essere utilizzati solo se sono noti a tutti i membri dell'équipe. Nei contesti in cui il loro uso è frequente, è necessario prevedere una legenda consultabile a parte.
- Terminologia Tecnica: Utilizzare una terminologia tecnica corretta e verificata.
Il Passaggio di Consegne: Un Momento Cruciale per la Continuità Assistenziale
Il passaggio di consegne tra infermieri rappresenta un momento cruciale per garantire la continuità e la sicurezza dell'assistenza. Nonostante la percezione comune di un'adeguata trasmissione delle informazioni, la realtà evidenzia spesso lacune. Il momento più critico si verifica spesso allo "smonto notte", quando la stanchezza può compromettere la lucidità, portando a disattenzione e dispersione di informazioni vitali.
Per ovviare a queste problematiche, sono state sviluppate metodologie strutturate per un passaggio di consegne efficace, univoche e applicabili in diversi contesti. Un esempio è il modello A-B-C-D-E:
- A - Assessment (Valutazione): Cosa è stato fatto fino ad ora e cosa si sta facendo.
- B - Background (Contesto): Informazioni di base sul paziente.
- C - Care (Cura): Piano di assistenza attuale e pianificazioni future.
- D - Drugs (Farmaci): Terapie in corso e programmate.
- E - Education/Environment (Educazione/Ambiente): Informazioni relative all'educazione del paziente e all'ambiente circostante.
Tuttavia, anche con queste metodologie, la fretta, le distrazioni (come i campanelli che suonano) o la complessità dei pazienti possono rendere il passaggio di consegne inefficace, comportando una perdita di informazioni potenzialmente dannosa. La piattaforma MEDarchiver CARDIOLOGY, ad esempio, offre moduli specifici per la gestione dell'attività infermieristica, inclusa la creazione del piano assistenziale del paziente. Questo strumento permette di definire protocolli di assistenza che dettagliano le attività orarie, facilitando la documentazione e consentendo valutazioni cliniche approfondite, analisi dettagliate nel lungo periodo e la classificazione automatica del grado di autonomia dei pazienti ricoverati.
La cartella clinica infermieristica, quindi, non è solo un obbligo normativo, ma uno strumento dinamico che evolve con la professione, riflettendo una crescente libertà decisionale e una maggiore assunzione di responsabilità da parte dell'infermiere.
tags: #diario #infereiristico #assistenziale #strutturato #e #libero

